Grands Syndromes Pulmonaires : Cours Complet

Typeurs : Cédric Usureau, Guillaume Escure / Correcteur : Baptiste Monnier
Grands syndromes.
I. Syndrome de condensation pulmonaire.
I.1. Définitions.
- Survenue d’une condensation du parenchyme pulmonaire (condensation alvéolaire) :
Non rétractile
(territoire garde son volume)
Rétractile
(↓ volume du territoire)
Systématisée
Non systématisée
Du fait d’un comblement
pathologique des alvéoles
Du fait d’une obstruction
bronchique
Occupant la totalité d’un
lobe ou d’un segment sans le
dépasser
Ne respectant pas les limites
des lobes ou des segments
Etiologie infectieuse
Obstruction bronchique
tumorale
- L’examen clinique :
o Permet le diagnostic de condensation pulmonaire.
o Mais ne peut affirmer ni la systématisation, ni l’absence de rétraction.
- Radiographie thoracique :
o Confirme le diagnostic
o Affirme la systématisation et la rétractation.
I.2. Condensation alvéolaire systématisée non rétractile : pneumopathie aigue communautaire à pneumocoques.
- Signes généraux : SEPSIS (fièvre et frissons).
- Signes fonctionnels :
o Douleur à type de point de côté (du côté de la pneumopathie).
o Dyspnée à type de polypnée superficielle.
o Toux d’abord sèche puis crachats rouillés.
- Signes physiques :
o Inspection : herpès labial (fréquent).
o Palpation : ↗ VIBRATIONS VOCALES (dans la zone de condensation pulmonaire).
o Percussion : MATITE (dans la zone de condensation alvéolaire).
o Auscultation :
o ABOLITION DU MURMURE VESICULAIRE (dans la zone de condensation parenchymateuse).
o CREPITANTS FINS en foyer autour du souffle tubaire (quand il existe).
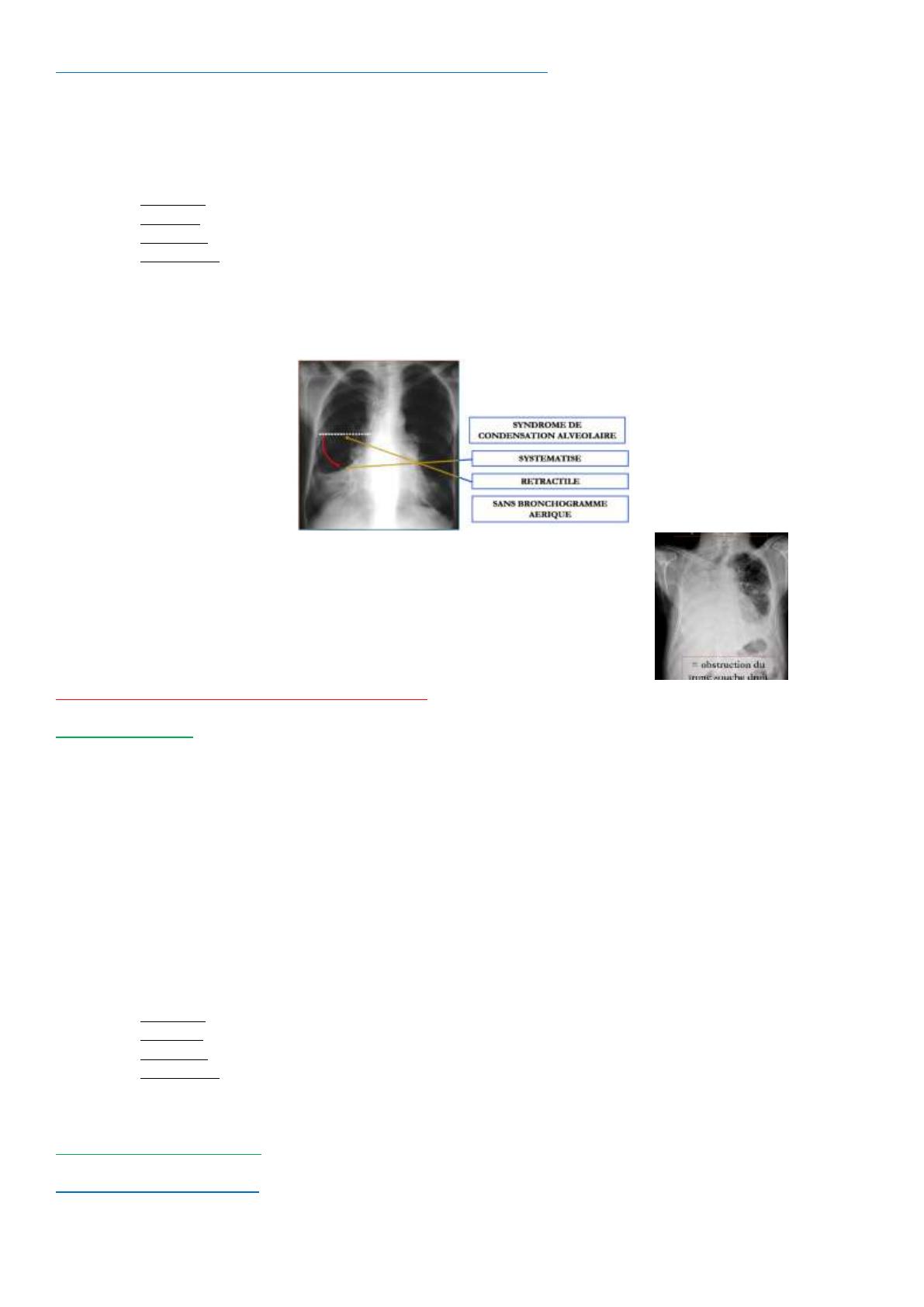
- Signes radiologiques :
I.3. Les autres types de condensation pulmonaires.
I.3.1. Condensations pulmonaires non systématisées.
- Signes généraux : signes de gravité.
- Signes fonctionnels : dyspnée de repos.
- Signes physiques : identiques à ceux des autres condensations pulmonaires non rétractiles :
o Mais plus diffus. Les pathologies virales (dont la grippe A) entrainent généralement une atteinte parenchymateuse
bilatérale (diffuse).
o CREPITANTS dominent le tableau clinique.
- Signes radiologiques : opacités pulmonaires denses, diffuses et mal limitées.
- Etiologie :
o Pneumopathies extensives (SDRA).
o OAP.
/ ! \ Condensation est
blanc en radiographie +++
CAT = ATB
Typeurs : Cédric Usureau, Guillaume Escure / Correcteur : Baptiste Monnier
I.3.2. Condensations pulmonaires systématisées rétractiles (ou atélectasies).
- Atélectasie = obstruction d’une bronche de gros calibre par un corps étranger, une tumeur.
- Réduction du volume du parenchyme pulmonaire dans le territoire atteint : atélectasie segmentaire (si BS), lobaire (si BL),
ou pulmonaire (si tronc souche).
- Signes généraux et les signes fonctionnels : variables selon l’étiologie mais il y a une dyspnée.
- Signes physiques :
o Inspection : rétraction de la cage thoracique avec immobilité en cas d’atélectasie de tout un poumon.
o Palpation : ↗ VIBRATIONS VOCALES (généralement nette).
o Percussion : MATITE franche.
o Auscultation :
o ↘ MURMURE VESICULAIRE.
o Pas de crépitant et souffle tubaire inconstant.
o On entend mieux le bruit trachéo-bronchique.
- Signes radiologiques :
Exemple : ici atélectasie lobaire moyenne qui traduit une obstruction de la bronche lobaire moyenne.
- Atélectasie d’un poumon :
o Aspect radiologique de « poumon blanc ».
o Avec signes de rétraction, attraction du côté de l’atélectasie :
o Clarté trachéale.
o Médiastin (ombre cardiaque).
o Pincement des espaces intercostaux du côté de la rétraction.
Exemple: ici atélectasie du poumon droit.
II. Syndrome d’épanchement pleural liquidien : pleurésie.
II.1. Examen clinique.
- Définition : présence de liquide dans la cavité pleurale (entre les deux feuillets de la plèvre).
- Signes généraux : dépendent de l’étiologie.
o AEG fébrile : fièvre vespérale et sueurs nocturnes en cas de pleurésie tuberculeuse.
o AEG fébricule inflammatoire : en cas de pleurésie métastatique.
- Signes fonctionnels :
o TOUX SECHE, quinteuse, souvent déclenchée les changements de position.
o DOULEUR PLEURALE : point de côté.
o Survenant à l’inspiration profonde ou à la toux.
o Projeté au niveau de l’épaule et de la scapula.
o DYSPNEE proportionnelle au volume de l’épanchement :
o Présence d’une pathologie pulmonaire sous-jacente.
o Position du malade : couché du coté de l’épanchement pour mieux respirer.
- Signes physiques :
o Inspection : immobilité de l’hémi-thorax en cas d’épanchement pleural massif (rare ---).
o Palpation : ABOLITION DES VV du côté de l’épanchement pleural (signe fidèle +++).
o Percussion : MATITE franche en regard de l’épanchement liquidien.
o Auscultation :
o ABOLITION DU MV.
o Eventuellement un souffle pleurétique, à la partie supérieure de l’épanchement liquidien.
II.2. Examens complémentaires.
II.2.1. Radiographie thoracique.
- Systématique.
CAT = fibroscopie

Typeurs : Cédric Usureau, Guillaume Escure / Correcteur : Baptiste Monnier
- En mobilisant le malade avec prudence si la pleurésie est abondante.
- Confirme le diagnostic clinique :
o Cliché de face, en position assise ou debout (suffit pour faible le diagnostic).
o Cliché de profil est utile pour préciser la topographie.
o Clichés en décubitus latéral => visualisation d’un épanchement de très faible abondance mal vus en cliché de face
(+++ par échographie pleurale ou scanner thoracique).
- Opacité dense, homogène.
- Déclive (base du poumon), qui efface la coupole diaphragmatique et les structures osseuse.
- Et se prolonge en direction de l’apex en s’amincissant (ligne bordante pleurale).
- Avec limite supérieure floue, concave vers le haut.
II.2.2. Autre imageries.
- Echographie pleurale : visualisation du parenchyme hépatique, de la coupole et de l’épanchement liquidien (zone en noir)
avec une languette de parenchyme pulmonaire.
- TDM thoracique : coupe médiastinale permettent de diagnostiquer un épanchement cloisonné postérieur évocateur d’une
pleurésie purulente enkystée.
II.3. Evaluation de la tolérance.
- Voir signe clinique de gravité respiratoire et hémodynamique.
- En cas de signes de gravité, cela veut dire que l’épanchement liquidien est mal toléré. On effectue alors une PONCTION
PLEURALE EN URGENCE, en cas de :
o Pleurésie de grande abondance.
o Pleurésie sur poumons pathologiques (exemple : insuffisant respiratoire).
Epanchement pleural massif :
- Aspect radiologique de « poumon blanc ».
- Avec signes de compression, refoulement du côté opposé à l’épanchement de :
o Clarté trachéale.
o Médiastin (ombre cardiaque).
o Espaces intercostaux écartés, vaisseaux et organes
- Epanchement pleural massif : ponction en urgence.
- Atélectasie pulmonaire : fibroscopie en urgence.
II.4. Ponction pleurale.
- L’aspect du liquide oriente vers différentes étiologies :
o Liquide vert, nauséabond, trouble : pleurésie purulente (ou empyème ou pyothorax).
o Liquide sanglant : hémothorax.
o Liquide lactescent (lymphe) : chylothorax.
o Liquide clair, jaune :
Exsudat
Transsudat
Définition
Pleurésie consécutive à l’inflammation de la séreuse par
un processus infectieux, tumoral ou inflammatoire. Le
liquide est jaune, citrin clair, mousse, parfois hématique.
Pleurésie mécanique due à l’augmentation
de la pression hydrostatique ou à la
diminution de la pression oncotique.
Protides
Protides plèvre/sang
LDH plèvre/sang
> 30g/L
> 0,5
> 0,6
< 30g/L
< 0,5
< 0,6
Etiologies
Pleurésie tuberculeuse.
Pleurésies métastatiques (cancer bronchique, cancer du
sein et lymphome).
IVG.
Cirrhose.
Hypo-protidémies.

Typeurs : Cédric Usureau, Guillaume Escure / Correcteur : Baptiste Monnier
- Faire un bilan de coagulation avant + asepsie (gant, blouse, masque)
- La ponction se fait en pleine matité sur le bord supérieur de la côte sous-jacente (pour ne pas léser le paquet vasculo-
nerveux).
III. Syndrome d’épanchement pleural gazeux : pneumothorax.
III.1. Examen clinique.
- Définition : présence d’air dans la cavité pleurale.
o Pneumothorax spontané : forme la plus fréquente (plus de 80% des cas), concerne les sujets masculins longilignes,
tabagiques, entre 20 à 30 ans.
o Pneumothorax secondaire (20%) : traumatique ou compliquant BPCO, emphysème.
- Signes généraux : le plus souvent absents.
- Signes fonctionnels :
o DOULEUR THORACIQUE, d’apparition brutale, horaire (survient à une heure précise), du côté du pneumothorax.
o DOULEUR PLEURALE : point de côté augmenté par la toux et l’inspiration profonde.
o TOUX SECHE quinteuse favorisée par les changements de position et l’inspiration profonde.
o Dyspnée modérée (sauf si complication : pneumothorax compressif ou pneumothorax survenant sur pathologie
respiratoire sous-jacente).
- Signes physiques :
o Inspection : normal le plus souvent sauf en cas de pneumothorax compressif (hémi-thorax immobile, distendu,
espaces intercostaux élargis).
o Palpation : ABOLITION DES VV.
o Percussion : TYMPANISME de tout l’hémi-thorax.
o Auscultation :
o ABOLITION DU MV (silence auscultatoire).
o Souffle amphorique (rare).
III.2. Examens complémentaires.
III.2.1. Radiographie thoracique.
III.2.2. Formes cliniques.
- Intérêt du scanner dans les pneumothorax compliqués (brides, NHA,
NHA, emphysème sous-cutané, etc.)
- Intérêt du scanner dans les pneumothorax partiels :
III.3. Evaluation de la tolérance.
- Voir signes cliniques de gravité respiratoire et hémodynamique.
- Pneumothorax mal toléré : pneumothorax compressif (fistule
broncho-pleurale à soupape => air entre dans la plèvre et écrase le
cœur => plus de retour veineux).
o Décompression à l’aiguille en urgence.
o Puis drainage thoracique.
Tout épanchement doit être ponctionné !
Epanchement bilatéral (si ICG souvent) : on
ne ponctionne pas toujours car on sait que
ça sera un transsudat.
Il faut faire des hémocultures pour mettre le
patient sous ATB le plus vite possible
Typeurs : Cédric Usureau, Guillaume Escure / Correcteur : Baptiste Monnier
IV. Syndromes médiastinaux.
IV.1. Anatomie de base du médiastin.
- Limites du médiastin :
o En haut le défilé cervico-thoracique (inextensible).
o En bas le diaphragme.
o En avant la paroi thoracique.
o En arrière les vertèbres.
o Latéralement les plèvres médiastinales droite et gauche.
- On distingue :
o Médiastin antérieur, moyen et postérieur dans le sens antéropostérieur.
o Médiastin antérieur : en avant de la trachée et du bord postérieur du cœur.
o Médiastin moyen : contient l’arbre trachéo-bronchique.
o Médiastin postérieur : 1cm en arrière des corps vertébraux.
o Le médiastin supérieur, moyen et inférieur de haut en bas.
o Médiastin supérieur : au dessus de la crosse de l’aorte.
o Médiastin moyen : de la crosse aortique à la bifurcation trachéale.
o Médiastin inférieur : de la carène au diaphragme.
- Richesse tissulaire du médiastin qui est occupé par de nombreux organes (œsophage, cœur, arbre trachéo-bronchique,
etc.), vaisseaux, relais ganglionnaires, nerfs et reliquats embryonnaires, etc.
- La compression ou l’irritation de l’un ou plusieurs organes médiastinaux réalise une association de signes cliniques
dépendante de la topographie, appelée « syndrome médiastinal ».
- Atteinte du médiastin : signe de gravité majeur car on ne peut pas souvent opérer et ces atteintes sont souvent mal
tolérées. Ex : l’atteinte d’un ganglion médiastinal lors d’un cancer bronchique n’est pas opérable.
IV.2. Différentes manifestations.
IV.2.1. Manifestations nerveuses.
- Atteinte du nerf phrénique :
o Irritation => hoquet.
o Compression sévère => paralysée phrénique (dyspnée, ascension d’un hémi-diaphragme, asymétrie des
mouvements thoraciques avec mouvement paradoxal de l’hémi-diaphragme paralysé remonte à l’inspiration
profonde).
- Atteinte du nerf récurrent gauche :
o Au niveau de son trajet sous la crosse de l’aorte => paralysie de la corde vocale gauche avec dysphonie (voix
bitonale).
- Atteinte du plexus brachial (C8-Th1) :
o Leur irritation => névralgie cervico-brachiale : douleur descendant sur le bord interne du bras et le 5ème doigt,
associée à des troubles sensitifs dans le même territoire (cancer du sommet, syndrome de Pancoast-Tobias).
- Atteinte des nerfs pneumogastriques :
o Palpitations, crise de Bouveret, flutter.
IV.2.2. Manifestations vasculaires : syndrome cave supérieure.
- Erythro-cyanose des mains et du visage : nez, lèvres, pommettes, oreilles, ongles, doigts.
- Œdème en pèlerine : œdème de la face de la base du cou et de la partie antéro-supérieure du thorax et des bras,
respectant le dos, effaçant le relief claviculaire, rénitent ne prenant pas le godet. Plus marqué le matin et position couchée.
- Turgescence veineuse : veines jugulaires, veines sublinguales, veines des fosses nasales, veines rétiniennes
- Circulation collatérale pré-thoracique : télangiectasies violacées de faces antérieures et latérales du thorax.
- Somnolence et des céphalées en fin de nuit.
IV.2.3. Manifestations digestives.
- Compression de l’œsophage : dysphagie intermittente ou permanente, élective aux solides et/ou aux liquides.
IV.2.4. Manifestations respiratoires.
- Atteinte des voies aériennes intra-médiastinales : dyspnée (intermittente, positionnelles ou permanente), tirage et
sifflements (wheezing), toux (souvent quinteuse) ou hémoptysies peuvent être associées.
 6
6
1
/
6
100%