La Lettre de l’Hépato-Gastroentérologue - n° 4 - vol. II - septembre 1999 225
CONGRÈS
e 100econgrès de l’ASCRS s’est tenu du 1er au 6 mai à
Washington. Il s’agit de la réunion annuelle des chirur-
giens colorectaux américains. Avec environ 1 500 par-
ticipants, une organisation permettant de suivre la quasi-totalité du
programme (la très grande majorité des présentations ayant lieu dans
la même salle), et des horaires plutôt “light”, ce congrès se distingue
agréablement des grandes foires comme l’AGA où il est souvent
difficile de retenir quelque chose parmi 4 500 posters !
Cette année, le programme était composé de plusieurs confé-
rences, de communications orales, de films vidéos, et enfin de
débats entre experts sur les thèmes suivants: “chirurgie colorec-
tale cœlioscopique”, “exérèse totale du mésorectum”, “traitement
chirurgical du prolapsus rectal”.
LA CHIRURGIE COLORECTALE CŒLIOSCOPIQUE
La chirurgie cœlioscopique continue de gagner des parts de mar-
ché en chirurgie colorectale, et ce congrès n’a fait que le confir-
mer. Ainsi, en pathologie bénigne, comme la diverticulose sig-
moïdienne, les résultats présentés par Vargas et coll. (New York)
à partir de 69 patients opérés, confirment la faible morbidité de
la méthode (mortalité nulle ; 11 % de complications mais 0 fis-
tule). Dans cette série, la conversion en laparotomie (du fait de
difficultés techniques) survenait dans 26 % des cas. Le risque de
conversion augmentait en cas de fistule sigmoïdienne ou d’abcès
découvert en peropératoire. Milsom et coll. (Cleveland) ont rap-
porté les résultats préliminaires d’une étude randomisée incluant
60 patients et comparant la laparotomie et la cœlioscopie dans la
maladie de Crohn iléocæcale. S’il n’y avait pas de différence
significative en terme de morbidité entre les deux techniques,
l’avantage revenait à la cœlioscopie, ne serait-ce que par la réduc-
tion de la durée d’hospitalisation et le bénéfice esthétique.
On peut ainsi dire qu’en 1999, si la technique est bien maîtrisée
par le chirurgien (ce qui est aussi vrai pour la laparotomie !), la
cœlioscopie représente la voie d’abord de choix pour la patholo-
gie colorectale bénigne (diverticulose, Crohn, polypes, notamment).
Pour le cancer, la question est encore non résolue, car le recul des
études randomisées en cours est encore insuffisant. Néanmoins,
Mehigan et coll. (Grande-Bretagne) ont présenté les résultats
intermédiaires de leur étude randomisée portant sur 111 patients
ayant tous au moins deux ans de suivi. Un taux de conversion
relativement élevé (34 %) était observé dans le groupe cœlio-
scopie soulignant à la fois la prudence des opérateurs mais aussi
probablement les difficultés techniques rencontrées. À deux ans,
la mortalité par cancer était identique entre les deux groupes et
ce, aussi bien pour les patients N+ (41 % pour cœlioscopie ver-
sus 54 % pour laparotomie) que les N- (6 % versus 8 %), comme
le nombre de récidive locale (2 versus 3). Enfin, le taux de greffe
tumorale pariétale était identique dans les deux groupes (1 ver-
sus 3). Pour l’exérèse totale du mésorectum, l’approche cœlio-
scopique semble aussi possible, comme le montre l’étude de Mon-
son (Grande-Bretagne) qui a analysé comparativement les pièces
de proctectomie pour cancer faite par cœlioscopie (n = 20) et lapa-
rotomie (n = 22). La marge de sécurité, la marge circonférencielle
et le nombre d’adénopathies étaient identiques dans les deux
groupes démontrant que la qualité de l’exérèse carcinologique
était comparable. Néanmoins dans cette étude, l’exérèse rectale
pour cancer était difficile, voire impossible, sous cœlioscopie dans
50 % des cas (nécessitant alors une conversion en laparotomie),
notamment en cas de volumineuse tumeur bas située et à déve-
loppement antérieur.
LE CANCER DU RECTUM
Si tout le monde reconnaît aujourd’hui la nécessité de réaliser une
exérèse totale du mésorectum en cas de cancer du moyen et bas
rectum, en ce qui concerne la qualité de cette l’exérèse chirurgi-
cale, l’équipe de Lane (Grande-Bretagne) a confirmé des travaux
antérieurs sur l’importance du chirurgien dans le résultat carcino-
logique. Ainsi, ils ont comparé 689 patients opérés d’un cancer du
rectum, par laparotomie, par des chirurgiens colorectaux et 577
opérés par des chirurgiens généraux. Si dans les cancers Dukes A
et B, les résultats carcinologiques étaient similaires, dans les Dukes
C, après résection curative, le taux de récidive locale variait de 11 %
à 26 % (p < 0,004), et la survie à 3 ans de 70 % à 47 % (p < 0,001)
en faveur, dans les deux cas, des chirurgiens colorectaux.
Une autre équipe (Quirke, Leeds) a confirmé l’importance du chi-
rurgien dans le résultat carcinologique, mais a également souligné
l’importance de l’envahissement ou non des marges circonféren-
tielles. En résumé, on peut dire que si ces marges sont envahies, le
taux de récidive locale est multiplié par quatre. Si un taux “incom-
American College of Colorectal Surgeons (ASCRS)
Washington, 1-6 mai 1999
●
Y. Panis
*
, L. Siproudhis
**
* Service de chirurgie générale et digestive, hôpital Lariboisière, Paris.
** Service d’hépato-gastroentérologie, hôpital Pontchaillou, Rennes.
L

La Lettre de l’Hépato-Gastroentérologue - n° 4 - vol. II - septembre 1999226
CONGRÈS
pressible”, d’environ 15 à 20 % de patients opérés, est observé avec
marges positives (correspondant aux lésions volumineuses et infil-
trantes), un taux largement supérieur témoigne alors d’une mau-
vaise exérèse chirurgicale et donc d’un mauvais chirurgien !
LES MALADIES INFLAMMATOIRES CHRONIQUES
DE L’INTESTIN
La conduite à tenir devant une dysplasie sur MICI a été à nou-
veau à l’ordre du jour. Une étude de Gorfine et coll. (New York),
sur 560 pièces de colectomie pour RCH ou Crohn, confirme qu’en
cas de dysplasie (et ce, quel qu’en soit le degré), le risque de can-
cer est significativement augmenté : 30 cancers/75 pièces avec
dysplasie versus 2/485 sans dysplasie (p < 0,001), justifiant main-
tenant pour la plupart des auteurs la réalisation d’une colectomie
prophylactique en cas de découverte de zones de dysplasie lors
d’endoscopie pour MICI. L’équipe de Keighley a étudié les fac-
teurs de risque de fistule anastomotique après résection intesti-
nale pour Crohn. À partir de 1 008 anastomoses faites pour
343 patients, ce risque de fistule était en analyse multivariée signi-
ficativement augmenté en cas de dénutrition, corticothérapie
périopératoire et de sepsis (abcès ou fistule) lors de l’interven-
tion. Ainsi, le risque de fistule postopératoire passait de 5 % avec
un facteur de risque présent, à 50 % si les quatre facteurs de risque
étaient présents, justifiant probablement dans ce cas la réalisa-
tion d’une stomie temporaire. Enfin, une nouvelle étude, non ran-
domisée, rapporte à nouveau le bénéfice en terme de récidive
postopératoire de la réalisation d’anastomose latéro-latérale plu-
tôt que termino-latérale après résection iléocæcale pour Crohn :
19 % de récidive anastomotique et 1 patient réopéré, contre 48 %
de récidive et 17 patients réopérés (p < 0,006).
TRAITEMENT DE LA CONSTIPATION
Deux travaux se sont attachés au devenir lointain des patients
ayant bénéficié d’une colectomie totale avec anastomose iléo-
rectale pour constipation sévère (M.L. Kennedy, Sydney &
A. Pikarsky, Fort Lauderdale). Soixante-dix patients au total ont
fait l’objet d’une évaluation fonctionnelle, cinq ans après la colec-
tomie index. Le nombre moyen de selles variait de 2,5 à 3 par
24 heures ; 8 à 9 % des patients gardaient une constipation et 6 à
9 % d’entre eux avaient recours à un traitement antidiarrhéique.
Le score médian d’incontinence était de 2,2 dans une échelle
allant de 0 à 20 et la qualité de l’évacuation était jugée bonne dans
une des deux études où ils ont été évalués. Il persistait des mani-
festations douloureuses abdominales dans 40 % des cas mais
celles-ci étaient jugées peu sévères (médiane 1,8 dans une échelle
visuelle analogique de 1 à 10) et, en tout cas, bien moins impor-
tantes qu’avant l’intervention. Dix à 15 % des patients ont été
réhospitalisés au cours du suivi pour des symptômes subocclu-
sifs, mais moins de 7 % d’entre eux ont fait l’objet d’un geste
chirurgical. Globalement, la grande majorité des patients (90 et
plus) se considérait comme très satisfait par le geste effectué.
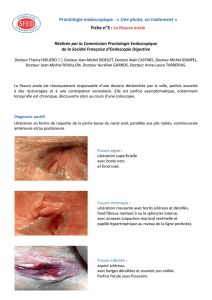
FISSURE ANALE
Six études se sont attachées à préciser l’efficacité des traitements
médicamenteux dans le traitement de la fissure anale. La qualité
méthodologique de ces travaux était très variable, la meilleure
étude étant certainement représentée par l’évaluation prospective
contrôlée comparant les dérivés nitrés et la sphinctérotomie laté-
rale. Il s’agissait d’une étude canadienne multicentrique, rando-
misée (C.F. Richard et coll). Le suivi moyen était de six mois et
82 patients étaient évaluables. Une meilleure qualité de la cica-
trisation et moins d’effets secondaires indésirables étaient rap-
portés chez les patients ayant bénéficié d’une sphinctérotomie laté-
rale quand ils étaient comparés à ceux ayant reçu une application
topique de dérivés nitrés. Les dérivés nitrés en application locale
permettaient de cicatriser 29,5 et 25 % des patients à respective-
ment six semaines et six mois (versus 89 et 92 % des patients trai-
tés par sphinctérotomie latérale). Les effets secondaires étaient
rapportés dans 84 % après dérivés nitrés, contre 14 % après sphinc-
térotomie latérale. Dans ce travail enfin, les manifestations d’in-
continence n’étaient pas plus importantes après qu’avant la sphinc-
térotomie latérale. Une étude contrôlée, double insu, prospective
et menée en cross-over a été entreprise auprès de 65 patients (1
patient sur 4 avait une fissure anale antérieure), comparant l’effi-
cacité des dérivés nitrés à ceux d’anesthésiques locaux adminis-
trés successivement, chacun pendant une période de trois semaines.
À trois semaines, l’efficacité était jugée comparable dans les deux
groupes (47 % pour les dérivés nitrés, versus 58 % pour les anes-
thésiques locaux). À six semaines, l’adjonction de dérivés nitrés
chez les patients ayant échoué au traitement par anesthésiques
locaux permettait d’obtenir un bénéfice supplémentaire dans 10 %
des cas. Au total, la moitié des patients de cette étude était guérie
à trois semaines et 20 % ont dû faire l’objet d’un traitement chi-
rurgical (B.T. Gemlo, Saint-Paul).
Un troisième travail, prospectif, contrôlé et randomisé, a comparé
l’efficacité de l’application de dérivés nitrés à la sphinctérotomie
latérale chez 42 patients souffrant d’une fissure anale depuis au
moins deux semaines (A.J. Luck et coll.,Adélaïde). Deux semaines
après le traitement index, la proportion de patients cicatrisés était
identique dans les deux groupes (75 versus 89 %). Le principal
écueil méthodologique de ces deux derniers travaux est la défini-
tion de la fissure anale. Il est à craindre qu’une grande proportion
de ces patients ait une fissure anale aiguë dont on sait qu’elle cica-
trise sous traitement médical simple dans près de la moitié des cas.
Une étude anglaise s’est intéressée au devenir des fissures anales
chroniques traitées par application locale de dérivés nitrés (J. Pitt
et coll., Isleworth). Il s’agit d’une étude prospective monocen-
trique de 45 patients, pour lesquels la guérison de la fissure a été
obtenue après application topique de dérivés nitrés dans 49 % des
cas : après un suivi médian de trente-six semaines, 45 % d’entre
eux avaient récidivé. Les auteurs concluaient que les dérivés nitrés
permettaient d’obtenir une cicatrisation durable de la fissure anale
chez un peu plus d’un patient sur quatre (27 %).

La Lettre de l’Hépato-Gastroentérologue - n° 4 - vol. II - septembre 1999 227
Un dernier travail a mis l’accent sur les effets secondaires, les
difficultés d’application et les phénomènes de tachyphylaxie
observés après l’application locale répétée de dérivés nitrés.
Ces auteurs ont donc proposé le retour à des inhibiteurs cal-
ciques retards, administrés par voie orale, dans le traitement
d’une fissure anale chronique observée chez quinze patients
(T.A. Cook, Oxford). L’administration de 20 mg de nifédipine
matin et soir, pendant huit semaines, a permis de diminuer de
façon significative les pressions de repos enregistrées par
méthode manométrique au niveau du canal anal d’environ 30
% ; 60 % des patients ont cicatrisé à huit semaines, 20 % sup-
plémentaires ont une réduction très significative des symp-
tômes douloureux. Globalement, le score médian de la dou-
leur était significativement diminué dès la deuxième semaine
de traitement. Toutefois, les effets secondaires n’étaient pas
nuls (céphalées quatre fois sur quinze, flush vaso-moteur
quatre fois sur quinze). Ce travail préliminaire mérite certai-
nement une étude contrôlée versus la meilleure thérapeutique
de référence ... C’est-à-dire la chirurgie. ■
e congrès sur les cancers du foie et de l’appareil diges-
tif, organisé conjointement par le groupe gastrointesti-
nal de l’Organisation européenne de recherche et du
traitement du cancer (EORTC) et la Fondation française de can-
cérologie digestive (FFCD), s’est tenu à Paris du 23 au 26 juin
1999.
Il nous est apparu plus judicieux de résumer brièvement ici deux
thèmes importants plutôt que de vouloir embrasser l’ensemble
des nombreux sujets abordés. Ce congrès ayant aussi permis de
faire le point sur d’importants essais thérapeutiques en cours, les
médecins intéressés pourront visiter le site internet en cours de
création du GITCLO (Gastro-Intestinal Tract Cancer Liaison
Office) afin de connaître les essais cliniques concernant l’onco-
logie digestive conduits par des groupes coopératifs multicen-
triques .
TRAITEMENTS LOCAUX DES TUMEURS HÉPATIQUES
PRIMITIVES OU SECONDAIRES
La résection chirurgicale reste actuellement le seul traitement sus-
ceptible de permettre une guérison des malades atteints de méta-
stases hépatiques d’un cancer colorectal. Malheureusement, seule
une minorité des patients (10 à 15 %) est candidate à la résection.
La cryothérapie peropératoire constitue une modalité thérapeu-
tique possible chez certains patients ayant des métastases hépa-
tiques non résécables. Des études expérimentales ont démontré
que cette technique entraînait une destruction du tissu tumoral.
Une sonde est introduite, sous contrôle échographique peropéra-
toire, au centre de la tumeur. La température locale est abaissée
jusqu’à - 196 °C. L’échographie permet de s’assurer de l’effica-
cité du traitement.
Plusieurs groupes ont maintenant publié leurs résultats. L’effica-
cité de la cryochirurgie dans le traitement des métastases hépa-
tiques non résécables varie considérablement selon les études,
notamment du fait de critères de sélection de patients qui sont
différents et de protocoles thérapeutiques variables. La survie
sans récidive à deux ans varie entre 20 et 28 % et la survie glo-
bale entre 21 et 72 % avec des possiblités de survie à cinq ans.
Les récidives surviennent dans 60 à 80 % des cas au niveau du
foie, et généralement dans un site différent. La fréquence de réci-
dive locale au niveau d’une lésion détruite par cryothérapie est
estimée entre 10 et 20 %. Le plus souvent, les taux de survie sont
plus importants dans les séries où la cryothérapie faisait partie
d’un protocole multimodal (résection hépatique et/ou chimio-
thérapie intra-artérielle hépatique associée). La mortalité est infé-
rieure à 5 % dans toutes les études, et la morbidité comprise entre
8 et 28 % (hémorragie, fistule biliaire, abcès hépatique, coagu-
lopathie). Plutôt qu’une alternative à la résection, la cryochirur-
gie est donc une technique complémentaire à celle-ci. Ses indi-
cations et ses résultats doivent être mieux évalués dans l’avenir,
en sachant néanmoins que le traitement par radiofréquence semble
encore plus prometteur.
Cancers du foie et de l’appareil digestif (EORTC-FFCD)
Paris, 23-26 juin 1999
●
B. Landi
*
* Service d’hépato-gastroentérologie, hôpital Laennec, Paris.
L
CONGRÈS
1
/
3
100%