de santé publique

Cours 10 Epistémologie 2008-2009
De l’éducation pour la santé du citoyen à l’éducation
du malade.
Guillaume Lachenal
Introduction :
Question de l’éducation des populations et des patients dans le cadre de
la santé publique et du soin médical.
« Education » : terme qui vient du latin conducere : signifie conduire,
terme d’introduction.
Ici : définie comme les moyens et les messages qui peuvent conduire à
changer des comportements et adopter des comportements conformes
aux impératifs de la santé publique ou de la thérapeutique.
Question très actuelle et fait appel à toute une série de notions étant
relativement consensuelles.
1) Notions consensuelles.
1ere dimension : éducation comme outil de prévention, le noyau d’une
bonne action de santé publique, mieux vaut prévenir que guérir,
l’importance de la prévention est une notion partagée par tous. On
cherche à éviter la survenue de la maladie ou de l’accident en incitant par
l’éducation, à réduire les comportements à risque ou, selon les
épidémiologistes, à réduire leur exposition à des facteurs de risque.
Observance : correspondance entre le comportement d’une personne et
les recommandations des professionnels de santé à propos d’un
traitement préventif, curatif (prise de médicament, changement dans les
habitudes de vie, présence à des visites de suivi).

Adhérer aux posologies et aux recommandations des médecins quant à la
prise des médicaments, essais cliniques : se soumettre aux protocoles de
recherche jusqu’au bout des essais.
Grandeur mesurable pour évaluer la qualité d’un patient, d’un essai
clinique, mais cette observance est très imparfaite : cette imperfection
explique les causes d’échec de certaines thérapeutiques et l’imprécision
d’un essai clinique.
Une des missions : travailler pour que cette observance soit meilleure :
informations, éducation, impliquer les patients, leur communauté et leur
famille dans la définition des recommandations.
Référence : la figure du « patient idéal » existe : c’est celui qui serait
autonome, acteur de son parcours de soins, capable de comprendre les
savoirs médicaux, et respecter les consignes qu’on lui donne, cela est
conforme aux consignes (« compliance » en anglais = conformité), ce
patient est actif face à ces consignes (« adhérence » en anglais), il approuve
ces consignes.
Plan : trouver des techniques, des recettes, modification de relations
entre patients et médecins pour se rapprocher de cette figure de patient
idéal.
2) Objectif : conduire une réflexion historique et épistémologique
Pour montrer que ces définitions ne vont pas de soi, changent au cours de
l’histoire et n’ont cessé de poser des problèmes.
Et dire que ces opinions répandues n’ont pas tjrs été ainsi et ont une part de
non-dit, qu’il faut étudier grâce à l’histoire : ces discours omniprésents sur
l’observance masquent d’autres enjeux de santé publique et d’autres
façons possibles pour les médecins et les institutions médicales d’agir pour
la santé publique.
Etudier comment depuis la fin du 19ème siècle, l’éducation des patients a
évolué sur le plan des pratiques et théories.

Quelles visions du patient supposent les différentes formes d’éducation
pour la santé qui ont été expérimentées, quels sont les statuts que les
patients donnent aux savoirs médicaux, à qui cette éducation s’adresse-t-
elle (patients isolés, ou membres d’une collectivité avec droits et devoirs),
quelles sont les valeurs morales et les projets politiques.
I. Paradigme de la citoyenneté sanitaire (fin 19ème s.-1970)
Cette notion dit que le respect d’une consigne de prévention est avant
tout un devoir vis-à-vis de la société : l’individu doit se protéger de la
contamination pour lui même et pour le bien être de l’ensemble de la
société, et éviter de contaminer les autres.
L’éducation est pensée d’une manière particulière, c’est une notion
d’instruction, une suite d’instructions techniques ou morales, et le sujet, ne
fait que recevoir l’info, est passif et doit appliquer cette information et ces
normes, et face à cela on a un médecin omniscient qui s’appuie sur des
savoirs biomédicaux, incontestables, et ici : déduction directes de savoirs
biomédicaux ; au besoin, la contrainte et la sanction peuvent être utilisées.
Cette vision est un paradigme pour les épistémologues.
Paradigme : mot savant pour dire vision du monde ou système de
représentation, elle désigne un ensemble de représentations de médecins,
de devoirs pour un patient, ces représentations fonctionnent ensemble).
Ex : théorie darwinienne de l’évolution, est un paradigme pour la biologie.
L’évolution en histoire des sciences est discontinue.
1) Rappel : contrainte et coercition dans l’histoire de la prévention des
malades.
S’inscrit dans un héritage plus ancien : de l’usage de la contrainte dans
l’histoire de la santé publique et de la prévention.
Gestion par les états de la santé publique (biopolitique, liée depuis
l’origine à des mesures de coercition, de contrainte).
Ex : de l’éloignement forcé de lépreux, mise en quarantaine de bateaux
au port en temps d’épidémie, l’assainissement urbain par la destruction de

quartiers entiers, insalubres, comme à Paris sous le 2nd empire lors des
grands travaux d’Haussmann, objectif de lutte contre les épidémies.
Ex : épidémie de peste en Afrique du sud en 1890 : prisonniers encadrés
par des militaires, qui désinfestent cette prison de pestiférés.
Pt commun : ils n’ont pas attendu la découverte des microbes pour
s’exercer, l’hygiénisme, visant à développer l’hygiène dans la société a pu
se faire en s’appuyant sur d’autres théories (contagion, superstition aussi :
exclusion de lépreux car considérés comme impurs).
Prévention identifiée à une idée de police médicale : histoire de la
typhoïde, ex de cet usage de la coercition.
2) Pastorisme, paternalisme médical et devoirs du malade-citoyen
Education sanitaire hérite de cet eugénisme autoritaire et cela va la
transformer et la rendre à la fois plus efficace et plus complète.
Elle peut être décrite à travers trois piliers : pastorisme, paternalisme
médical, devoirs du malade et du citoyen.
a) 1er pilier : le pastorisme
Notion de microbes a considérablement renforcé l’idée que l’état
intervient pour la prévention des malades, cette notion a permis de cibler
les mesures d’hygiène : matériel éducatif, ex prévenir la transmission de la
tuberculose, qui se transmet par voie aérienne, crachats contiennent les
bacilles de Koch, agent infectieux.
Définit une action éducative ciblée sur l’interdiction des crachats dans les
rues plutôt qu’isoler les malades et les envoyer à la campagne. Cible la
prévention et l’éducation de façon rationnelle.
Possibilité de la contrainte reste figurée avec les gendarmes au second
plan qui punissent celui qui enfreint les consignes.

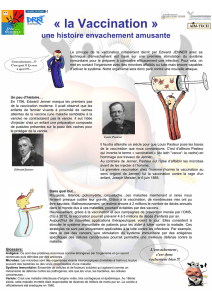
Découverte des vaccins, généralisation de la technique, elle s’agrège aux
traditions de l’hygiénisme autoritaire, elle devient obligatoire en France
dès 1902 : ex contre la variole.
b) 2ème pilier : rôle du médecin et savoirs médicaux
Paternalisme médical et « catéchisme sanitaire » : l’éducation pour
l’hygiène, dans ce contexte, s’inscrit dans un projet plus vaste, de
redressement moral des individus et de transformation sociale : c’est la
propagande médicale, son but n’est pas que la lutte contre les maladies,
mais aussi l’idée qu’il faut réformer la société et les individus sur le plan
moral surtout. A l’époque : prophylaxie (médicale, sociale, morale,
civique).
Inventé par des acteurs privés venant du monde des associations
caritatives d’origine religieuse ou privée (philanthropie) : ex : fondation Bill
Gates pour aider l’humanité actuellement : à l’époque fondation
Rockefeller qui organise des compagnes d’éducation sanitaire pour lutter
contre les maladies et des tares morales des populations.
Donc un catéchisme sanitaire (acteurs issus du monde religieux, avec une
analogie entre le projet des missionnaires : convertir les populations au
christianisme, et le projet de ces médecins : convertir les populations à
l’hygiène).
La médecine préventive est aussi porteuse d’un projet de société.
Méthodes dans cette éducation sanitaire : affichage, campagnes
itinérantes, causeries à la radio (problème sanitaire particulier), cinéma.
Mais cela s’organise, il y a des institutions qui s’en chargent au sein des
états, cette éducation devient une discipline avec colloques, spécialistes,
formations.
Alors cette éducation est portée par des individus (professeurs de
médecine) : ex, Albert Calmette, élève de pasteur, met en place une
campagne pour acheter le timbre antituberculeux, pour financer la lutte
contre la tuberculose. Ce sont des entrepreneurs de causes, qui font d’une
cause leur entreprise personnelle, une lutte personnalisée, cause par
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%