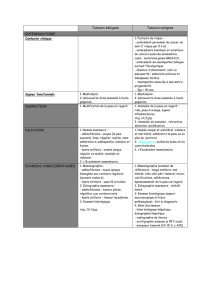
Chapitre 20

Imagerie du sein
© 2012 Elsevier Masson SAS. Tous droits réservés
Chapitre 20
C. Lafont , J. Chopier
La pathologie du sein est fréquente. Une femme sur
deux au moins est amenée à consulter à ce sujet.
Pour cinq anomalies cliniques, il y en a environ deux
qui correspondent à une mastose fibrokystique, une
à un cancer, une à un fibroadénome et une à diverses
pathologies inflammatoires, traumatiques ou autres.
Devant des plaintes fonctionnelles et/ou une ano-
malie clinique, le plus souvent il n'est pas décelé de
cause organique, cliniquement ou en imagerie. La
majorité des découvertes seront de nature bénigne,
néanmoins l'objectif est de tenter d'expliquer le
symptôme et d'éliminer une lésion maligne [ 1 ].
La fréquence réelle de la pathologie bénigne ou
fonctionnelle est difficile à préciser car les patientes
ne sont pas toutes prélevées, ni opérées.
En pratique courante, la conduite à tenir devant une
tuméfaction mammaire ou une mastodynie diffuse
ou localisée est donc d'un intérêt quotidien : un
interrogatoire précis, un examen clinique rigoureux
et complet, et parfois la prescription d'examens
complémentaires parmi lesquels l'échographie mam-
maire, la mammographie voire la cytoponction ou
les biopsies percutanées sont les éléments essentiels.
Prise en charge clinique
La prise en charge d'une patiente présentant une
masse palpable ou une mastodynie doit débuter par
un interrogatoire.
Interrogatoire
Il rapporte ces éléments fondamentaux que sont :
• l'âge de la patiente et son statut ménopausique :
le risque de cancer du sein augmente avec l'âge ;
• l'ancienneté de la masse palpée, ses caractéris-
tiques avec ses éventuelles variations de taille en
rapport avec le cycle menstruel, l'association à des
douleurs, un gonflement, une rougeur ou de la
fièvre ;
• la prise de médicaments (médicaments actuels,
hormonothérapie) ;
• les antécédents familiaux de cancer du sein ou des
ovaires ;
• les antécédents personnels médicaux et chirurgi-
caux : cancer du sein, antécédent de lésion mam-
maire à risque (hyperplasie atypique, carcinome
lobulaire in situ ) qui augmentent la probabilité de
développer un cancer du sein ; traumatisme du
sein récent ou chirurgie ; radiothérapie ou chimio-
thérapie récente [ 2 ].
Examen clinique du sein (ECS)
Sensibilité de l'examen clinique
La sensibilité de l'examen clinique du sein est de 54 %
et sa spécificité de 94 %, un examen clinique positif est
plus informatif que ne l'est un examen négatif [ 3 ].
L'ECS est efficace et peut détecter jusqu'à 29 % de
cancers méconnus par la mammographie [ 3 ].
Prise en charge
des pathologies fonctionnelles
et des états fibrokystiques
0001550743.INDD 3390001550743.INDD 339 8/22/2012 9:22:11 AM8/22/2012 9:22:11 AM

340 Pathologie mammaire non malignes et sein masculin
Technique de l'examen clinique du sein
Il s'effectue dans une pièce éclairée sur une patiente
en position orthostatique puis assise les bras relevés.
Le médecin examine visuellement les seins, en
notant une asymétrie, un méplat, une rétraction ou
une inversion unilatérale du mamelon, il recherche
un écoulement mamelonnaire, des signes inflamma-
toires (rougeur, chaleur) et à la palpation des signes
associés tels qu'un freinage cutané ou un œdème
[ 4 ]. Avant la ménopause, l'examen des seins est
optimal durant la semaine suivant les règles car l'en-
gorgement glandulaire est moindre. En décubitus
dorsal avec le bras homolatéral relevé, le médecin
palpe soigneusement le tissu mammaire dans ses dif-
férents plans superficiel, intermédiaire et profond. Il
examine l'aisselle, la région sus-claviculaire, cervi-
cale et la paroi thoracique. Puis il évalue la taille, la
texture et l'emplacement de la masse (quadrant
horaire et distance au mamelon).
L'augmentation de la durée de l'examen clinique
améliore sa sensibilité (plus de 3 minutes par sein)
tout comme une technique rigoureuse (par exemple,
en pratiquant un modèle systématique d'exploration,
en faisant varier la pression à la palpation et en utili-
sant trois doigts qui effectuent des mouvements cir-
culaires) [ 2 ]. L'efficacité de l'examen clinique pour
distinguer des signes de bénignité ou de malignité
dépend de l'expertise et de l'expérience de l'examina-
teur [ 5 ]. Une anomalie du sein est définie comme
une modification localisée de la texture mammaire
qui apparaît très différente du reste du tissu environ-
nant et cela comparativement à la zone correspon-
dante dans le sein controlatéral. L'utilisation de gel
d'échographie facilite le glissement des doigts lors de
la palpation et optimise le recueil des informations
sur la consistance et les limites de la lésion. Les masses
dures, fixées à la peau et aux tissus mous avec des
marges mal définies sont suspectes.
Mastodynies chroniques
Étiologie des douleurs d'origine
mammaire
Mastopathie cyclique
C'est la forme la plus fréquente. La douleur est le
plus souvent continue avec une recrudescence
prémenstruelle.
Le phénomène douloureux pourrait être lié à
l'œdème, résultant de la stimulation œstrogénique.
Cela fait apparaître le lien fréquent mais non constant
entre mastodynie et mastopathie fibrokystique.
Les douleurs sont plus volontiers bilatérales et mar-
quées dans le prolongement axillaire. Qualifiées assez
souvent de fonctionnelles, ces mastodynies pourraient
s'expliquer par des réactions tissulaires locales hormo-
nales plutôt que par la concentration plasmatique de
ces mêmes hormones. L'élément déclenchant serait
plus l'hyperestrogénie que le déficit lutéal.
Les patientes souffrant de cette pathologie pré-
sentent un certain profil : tabagisme (OR 1,53),
consommation de caféine (OR 1,53) et stress (OR
1,7) [ 6 ]. Chez les femmes âgées de moins de
35 ans, le recours à la mammographie diagnos-
tique est plus fréquent que chez les patientes
témoins (20,2 % versus 9,9 %) [ 1 ]. La principale
question est le lien avec la pathologie cancéreuse,
particulièrement dans le contexte de traitements
hormonaux. Cette notion déjà ancienne faisait
soupçonner ce risque : RR 2,12 ; 95 % IC : 1,31–
3,43 [ 6 ]. Cette donnée n'est cependant pas unani-
mement reconnue.
Le phénomène douloureux, associé à la densité plus
élevée du parenchyme mammaire pourrait être à
l'origine d'une diminution des performances de la
mammographie : sensibilité chez les patientes présen-
tant une mastodynie 60 % (48–72 %) versus 75,6 %
(72–79 %) [ 7 ].
Leur traitement est souvent à base de progestatifs,
soit sous une forme percutanée du 16
e au 25
e jour,
soit associé à un traitement général. Il vaut mieux
alors utiliser une séquence antigonadotrope en l'ad-
ministrant du 5
e au 25
e jour. Certains auteurs [ 8 ]
n'ont pas montré de relation significative entre uti-
lisation de progestatifs seuls avant la ménopause et
risque de cancer du sein, néanmoins une augmenta-
tion du risque a été mise en évidence en cas d'utili-
sation prolongée supérieure à 4,5 ans après l'âge de
40 ans (RR 1,44 : 95 % IC : 1,03–2,00) [ 9 ].
Diverses thérapeutiques ont été utilisées pour trai-
ter les mastodynies, aucune à l'heure actuelle n'a
fait ses preuves, la grande majorité des mastodynies
vont disparaître spontanément grâce à un discours
explicatif, des examens rassurants, des conseils
hygiéno-diétiques et le port de sous-vêtements
exerçant un soutien efficace mais non contendant.
Parfois l'application locale sur la zone douloureuse
0001550743.INDD 3400001550743.INDD 340 8/22/2012 9:22:11 AM8/22/2012 9:22:11 AM

Chapitre 20. Prise en charge des pathologies fonctionnelles et des états fibrokystiques 341
d'anti-inflammatoires non stéroïdiens sous forme
de gel ou l'adaptation d'un éventuel traitement
hormonal substitutif assurent un soulagement. Des
thérapeutiques hormonales ou autres ne sont
entreprises qu'en cas d'insuffisance des mesures pré-
citées et de gêne douloureuse invalidante [ 9 ].
Galactophorite ectasiante
Les douleurs sont erratiques, moins rythmées par le
cycle que dans la situation précédente.
Leur siège est plus central intéressant particulière-
ment le mamelon et elles s'accompagnent parfois
d'un écoulement pluri-orificiel. La prise d'un traite-
ment par les neuroleptiques doit être recherchée car
ces derniers favorisent les écoulements mamelon-
naires avec développement de galactocèles parfois
associées à des réactions inflammatoires.
Cancer
Il est exceptionnellement révélé par un phénomène
douloureux chronique [ 10 ]. Par contre, la douleur
serait de survenue précoce dans 40 à 59 % des can-
cers du sein [ 2 ].
Douleurs d'origine
extramammaire
Syndrome de Tietze
Syndrome de Tietze (inflammation chondrosternale)
affectant plus souvent les 2
e , 3
e , 4
e jonctions chon-
drosternales. La douleur est réveillée ou aggravée par
la mobilisation de l'épaule et la pression de la jonc-
tion chondrosternale avec, dans la forme originale de
la description, une tuméfaction douloureuse d'une
ou de plusieurs articulations chondrosternales.
Autres pathologies pariétales
Elles peuvent être à l'origine de douleurs thora-
ciques antérieures :
• les douleurs myofasciales ou myalgies pectorales :
le phénomène douloureux est déclenché élective-
ment par la pression de certaines zones ;
• le syndrome de Cyriax par subluxation de l'articu-
lation antérieure des 8
e , 9
e et 10
e côtes est souvent
post-traumatique ;
• l'irradiation mammaire de névralgies cervicobra-
chiales d'origine arthrosique.
États fibrokystiques
Définition
Kyste
Il correspond à une dilatation segmentaire des acini
des lobules avec accumulation de sécrétion non
réabsorbée.
L'âge moyen de survenue est de 35 à 55 ans. Ils
disparaissent spontanément après la ménopause.
À l'examen clinique, on repère un nodule d'appari-
tion rapide, mobile ou non, unique ou multiple,
régulier, sensible à la palpation dont la taille peut
varier de quelques millimètres à plusieurs centi-
mètres de diamètre. L'évacuation du liquide par
ponction entraîne l'affaissement du kyste.
Le diagnostic de kyste est le triomphe de l'échogra-
phie. Les ultrasons permettent également de réaliser
la ponction avec précision, que le kyste soit palpable
ou non.
Anatomopathologie : la cytologie , lorsqu'elle est
faite, ramène un liquide qui peut être totalement
acellulaire ou contenir des macrophages et/ou des
cellules de la paroi du kyste. Parfois leur contenu est
épais ou huileux comprenant des cristaux de choles-
térol (
fig. 20.1 ). Le liquide de kyste peut être
inflammatoire ou hématique.
Les kystes simples sont bénins. Le terme de kyste
compliqué (ou atypique fait) référence à des kystes ou
agglomérats de kystes modifiés par une inflammation,
un saignement ou bien encore par le développement
Fig.20.1 Étalement cytologique d'un liquide de kyste conte-
nant des cristaux de cholestérol typiquement bénins (obser-
vation directe en contraste de phase).
0001550743.INDD 3410001550743.INDD 341 8/22/2012 9:22:11 AM8/22/2012 9:22:11 AM

342 Pathologie mammaire non malignes et sein masculin
d'une lésion maligne dans leur paroi ou leur lumière.
Dans ce dernier cas, ils peuvent être à contenu hémor-
ragique, mais ce type de lésion peut également corres-
pondre à un cancer nécrotique. Des lésions papillaires
bénignes ou malignes peuvent également se présenter
de façon kystique ( fig.20.2 ).
L'étude anatomopathologique est inutile dans l'ex-
ploration des kystes simples. Si elle est réalisée, elle
met en évidence la paroi du kyste tapissée tantôt par
un revêtement cylindrocubique aplati sans anomalie
cytologique, tantôt par un revêtement en métaplasie
apocrine. La lumière contient un liquide de couleur
et de consistance variable sans signification patholo-
gique. La paroi du kyste est d'épaisseur variable et
peut être le siège de remaniements inflammatoires
périkystiques lorsqu'il est rompu.
États fibrokystiques
La maladie fibrokystique est de loin l'affection la plus
fréquente du sein chez la femme. Les kystes sont alors le
plus souvent multiples. Ils se développent à partir de
l'âge 30 à 40 ans et cela chez au moins 30 % des femmes.
Leur taille varie de quelques millimètres à plusieurs cen-
timètres. Ils peuvent donner lieu à des manifestations
cliniques (douleurs, écoulements mamelonnaires,
masses palpables) mais c'est souvent une découverte
fortuite en imagerie mammaire alors que la patiente n'a
aucun signe fonctionnel ou physique.
Leur diagnostic est le plus souvent facile en image-
rie. Il peut être confirmé très simplement par ponc-
tion. Parfois des remaniements fibreux fréquemment
associés aux kystes peuvent être source d'interroga-
tions diagnostiques en imagerie.
Si l'on découvre dans la paroi du kyste ou dans son
environnement des lésions d'hyperplasie atypique,
le risque devient celui de l'anomalie histologique
correspondante. Par contre, il est admis qu'à elles
seules, les affections fibrokystiques n'augmentent
pas le risque de cancer du sein [ 11 ].
Avec le temps, les kystes diminuent de taille, leur
contenu s'épaissit et leur paroi peut se calcifier bien
qu'il s'agisse là d'une évolution rarement observée.
En principe, en l'absence de traitement hormonal
substitutif, les lésions fibrokystiques régressent après
la ménopause. La mise en route d'une substitution
hormonale peut par contre réactiver la symptomato-
logie. De ce fait, l'apparition de kystes après la méno-
pause doit toujours être considérée comme suspecte
et faire rechercher une lésion papillaire, mucineuse,
voire un cancer nécrosé.
La chirurgie n'a pas sa place dans les maladies fibro-
kystiques du sein.
Anatomopathologie : la maladie fibrokystique du
sein associe à des degrés divers, kystes, fibrose et
lésion canalaire ou lobulaire d'hyperplasie épithé-
liale simple (canalaire) ou globale (lobulaire : adé-
nose de types très variés). Les kystes se développent
dans les unités ductulolobulaires terminales et
résultent de la dilatation des canalicules des lobules.
Méthodes d'exploration d'imagerie
Indications
Avant 35 ans, si l'examen clinique est normal la mam-
mographie n'a pas d'indications (en dehors des
patientes à haut risque familial et génétique) car le
risque de cancer est très faible [ 12 ]. On peut discuter
de l'intérêt d'une échographie en fonction des antécé-
dents personnels ou familiaux de la patiente. Très sou-
vent, en cas de mastodynie isolée sans anomalie
clinique, l'échographie sera réalisée pour tenter d'ex-
pliquer le symptôme et afin de rassurer la patiente
lorsque l'examen est normal ou que des lésions typi-
quement bénignes sont repérées. Le temps d'explica-
tion des résultats de l'examen clinique et échographique
est important afin que la patiente soit sûre que sa
plainte fonctionnelle a été prise en considération.
En cas d'anomalie clinique, l'échographie est l'examen
de première intention. Le moindre signe de suspicion
clinique et/ou échographique doit conduire à la
réalisation d'une mammographie diagnostique com-
portant trois incidences. Si le sein est très dense au
Fig. 20.2 Étalement cytologique d'un liquide de kyste aty-
pique en échographie. Métaplasie idrosadénoïde en rapport
avec une lésion papillaire (coloration MGG).
0001550743.INDD 3420001550743.INDD 342 8/22/2012 9:22:12 AM8/22/2012 9:22:12 AM

Chapitre 20. Prise en charge des pathologies fonctionnelles et des états fibrokystiques 343
minimum un cliché en incidence oblique axillaire est
pratiqué à la recherche de microcalcifications en foyer.
Après 35 ans, une mammographie diagnostique et
une échographie sont réalisées. Elles peuvent révéler
des pathologies localisées du sein, le plus souvent
des kystes ou des pathologies plus diffuses, comme
les états fibrokystiques [ 13 ].
Aspect à la mammographie
La visibilité des kystes dépend de leur environnement.
Bien discernables au sein d'une glande de densité
graisseuse prédominante, ils peuvent par contre être
invisibles si le sein est dense.
Le kyste typique correspond à une masse, ronde ou
ovale, dense à contours lisses et nets (si l'environnement
est graisseux). Souvent, le contour est partiellement
masqué par la glande environnante. Un halo périphé-
rique radio-transparent partiel ou complet peut appa-
raître par compression de la graisse avoisinante. Le
contraste de la lésion est variable, de densité élevée si le
kyste est sous tension, plus faible s'il ne l'est pas.
Habituellement, la densité d'un kyste est inférieure à
celle d'une masse tissulaire car moins facilement compri-
mée. Des calcifications peuvent être détectées. Si elles
sont intrakystiques et correspondent à du lait calcique,
elles sont de type sédimentaire ; si elles sont pariétales,
elles apparaissent périphériques et arciformes (
fig.20.3 ).
Le développement d'une lésion maligne au contact
de la paroi d'un kyste va dans ce cas modifier l'aspect
de son contour. Une désorganisation architectu-
rale, des calcifications irrégulières centrales seront
ab
Fig.20.3 Mammographie de profil .
Mastopathie fibrokystique avec de multiples formations arrondies de contours partiellement masqués correspondant à des formations
kystiques et calcifications sédimentaires diffuses.
0001550743.INDD 3430001550743.INDD 343 8/22/2012 9:22:13 AM8/22/2012 9:22:13 AM
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%