Chutes - Bienvenue sur le site de l`association de FMC des pays de

Chutes chez le Sujet Agé
Urgence gériatrique
La chute n’est jamais accidentelle
F. CANNEVA

La chute n’est jamais un événement banal
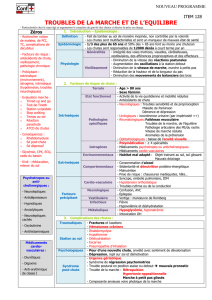
I –FACTEURS DE RISQUES
II –LES CAUSES PRECIPITANTES : conseiller PA
et entourage
IV –PRISE EN CHARGE
IDENTIFIER les facteurs de risque de chute
V - FRAGILITE (JCI 2002 ; 25 : 10 –15)

La chute n’est jamais un événement banal
•Fréquente et Grave un problème majeur de santé publique.
•Témoin d’une désadaptation de PA à son environnement
•2 millions de chutes dont 90%> 65 ans
• 12.000 décès par an
• 40% des P.A hospitalisées pour chute sont orientées en institution.
•1/3 des cas: il existe un syndrome de post-chute:
1 Million de PA ne sortent plus
• 50000 fractures du col fémoral
•Rester > 1 heure au sol mauvais pronostique
•Rester > 3 heures au sol 40% décès

•La chute …. la hantise d’une nouvelle chute
• Crainte et la limitation spontanée de la marche
•Spirale de la dépendance.
• Ne pas occulter le retentissement psychomoteur et psychologique
• Urgence gériatrique pour prévenir le risque de récidive
Signe de décompensation fonctionnelle entrainant une perte d’autonomie
Marqueur de fragilité car cause majeure de morbidité
Nécessité d’ un diagnostic étiologique et d’une prise en charge adaptée

I -Facteurs de risques
1. L’âge (vieillissement)
–Vision: contrastes champ visuel
–Système nerveux: sensibilité proprioceptive
temps de réaction
–Muscle: sarcopénie force musculaire (fibres rapides)
–Os : ostéopénie résistance mécanique
–Cartilage : fragilité chondrocyte eau cartilage
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%