La dysphagie à endoscopie «normale»

67
••••••••
(prédominancesur lessolides)permet
d’évoqueren prioritéune dysphagie
«organique» parrétrécissementde la
lumièreœsophagienne. Ainsi,une
dysphagie aux solidesintermittente,
survenantessentiellementpour les
aliments lesplus volumineux doit
faireévoquerune sténosemodérée
ouunanneauœsophagien qui
peuventpasserinaperçus particulière-
mentsil’endoscopie est réalisée avec
unendoscope de petitcalibrecomme
unnasofibroscope ouunendoscope
pédiatrique. Inversementune dys-
phagie non sélectivedoitfaireévoquer
en prioritéuntrouble moteur œso-
phagien.
Lesiège de ladysphagie doitêtre
prisen compte. Ainsi,une dyspha-
gie basseourétrosternale est syno-
nyme d’une origine œsophagienne.
Inversement,une dysphagie haute
peut êtreenrapport avecune
pathologie oro-pharyngée même si
d’authentiquespathologiesœsopha-
giennespeuventêtreresponsables
d’une dysphagie cervicale.
Lessignesassociéssonttrèsimpor-
tants àfairepréciser.Ainsi,l’asso-
ciation d’une dysphagie hauteàdes
régurgitationspharyngo-oralesou
pharyngo-nasales,lesfaussesroutes
aux liquides,oudesmodifications
de lavoixdoiventfaireévoquerune
dysphagie d’origine oro-pharyngée.
Desrégurgitationsalimentairesou
desdouleurs thoraciquesd’allurean-
gineusesontfréquemmentassociées
àdestroublesmoteurs œsophagiens.
Lecontextepathologiquepeut
égalementorienterle diagnostic.
Ainsi,une dysphagie aux solides,
La dysphagie
àendoscopie«normale»
intermittente,«capricieuse» dansun
contextedereflux gastro-œsopha-
gien ancien doitfairesuspecterune
sténosepeptiqueouunanneaude
Schatzki. Une dysphagie ancienne
sansretentissementde l’étatgénéral
chezunpatientjeune avecterrain
atopique(en particulierasthmatique)
est trèsévocatriced’une œsophagite
àéosinophiles.Lediagnosticdevient
quasimentcertain siexistelanotion
d’unouplusieurs épisodesd’impac-
tion alimentaire. Lesautrescauses
fréquentesd’impaction alimentaire
sontreprésentéesparl’achalasie et
l’anneaude Schatzki.
L’endoscopie
est-elle normale?
Ilest difficile de définirla«norma-
lité» d’une endoscopie. Cependant,
chezunpatientdysphagique,l’endos-
copistedoitêtreparticulièrement
attentif lors de l’analysedel’œso-
phage etrechercherplusieurs signes
quipeuventreprésenterautantd’élé-
ments d’orientation diagnostique.
Lediamètredel’œsophage
Lessténosesœsophagiennespeuvent
passerinaperçuessiellessontmodé-
réesetsil’endoscopie est réalisée
avecunappareil de petitcalibre. Il
faut êtreparticulièrementattentif au
calibredelajonction œso-gastrique
quipeut êtrefranchie sansressaut
Objectifspédagogiques
–Savoirdéfinirune endoscopie
normale;
–Connaîtreleséléments séméio-
logiquesdiscriminatifsd’une dys-
phagie;
–Connaîtrelesexplorationsdiges-
tivesnécessaires.
Introduction
La dysphagie est unmotif fréquentde
consultation en gastroentérologie. Elle est
considérée,àjustetitre,comme unsymp-
tôme d’alarme imposantle recours àl’en-
doscopie quelle quesoitlaprésentation
clinique. L’endoscopie vapermettreledia-
gnosticde cancerde l’œsophage,d’œso-
phagitepeptiquesévère,de sténosepep-
tique,d’achalasie de l’œsophage évoluée.
Ilest possible quel’endoscopie ne
puissepasidentifierl’origine de la
dysphagie pour plusieurs raisons:la
causen’est pasœsophagienne,les
anomaliesendoscopiquessontmi-
nimesounon reconnues,ouil s’agit
d’untrouble moteur œsophagien. La
priseencharge diagnostiqueetthé-
rapeutiquedesdysphagiesd’origine
oro-pharyngéesne serapasdétaillée
danscetexte.
La séméiologie
desdysphagies
L’interrogatoireest unélémentessen-
tiel de ladémarche diagnostique
d’une dysphagie inexpliquée. Le
caractèresélectif de ladysphagie
F.ZERBIB,
H.LAMOULIATTE
(Bordeaux)
Tirésàpart :Frank Zerbib, Serviced’hépato-gastroentérologie,HôpitalSaintAndréCHU
de Bordeaux -33075Bordeaux.

êtrerecherchéeschezunpatient
dysphagique«sansraison évidente».
Desstriesœsophagiennesdonnantà
l’œsophage unaspect«pseudo-
trachéal»,dessillonslongitudinaux,
unaspecten pavage de lamuqueuse
œsophagienne,desdépôts blan-
châtres,sonttrèsévocateurs d’une
œsophagiteàéosinophiles[2]etdoi-
ventfairepratiquerdesbiopsieséta-
géesde l’œsophage. Lors desbiop-
sies,desdécollements en lambeaux,
parfoisimportants,sontégalement
évocateurs d’une œsophagiteàéosi-
nophilesmaispeuventégalement
êtreletémoin d’une œsophagite
disséquante. Desdécollements mu-
queux peuventêtreégalementliés
aufrottementde l’endoscope etdoi-
ventfaireévoquerle diagnostic
d’œsophagitedisséquante. Néanmoins,
en casd’œsophagitedisséquante
primitive,laprésenced’une sténose
œsophagienne est quasi-constante
en casde dysphagie.
Quelsexamens
complémentaires?
Lesbiopsiesœsophagiennes
Encasde dysphagie àendoscopie
«normale »,il est indispensable de
réaliserdesbiopsiesœsophagiennes,
qu’il yaitdesaspects endoscopiques
évocateurs d’œsophagiteàéosino-
philesounon. Desétudesontmontré
qu’il fallaiteffectueraumoins
5biopsiesétagéessur toutelahau-
teur œsophagienne cequipermettait
d’avoirune sensibilitéde100 %[3].
Ilest égalementimportantde préciser
àl’anatomo-pathologistederecher-
cherune œsophagiteàéosinophiles
c’est-à-diredecompterle nombre
d’éosinophilesparchamp. Leconsen-
sus récemmentpublié considèreque
le seuil de 15 éosinophilesparchamp
(fort grossissement)doitêtreretenu
pour porterle diagnostic[2].La réa-
lisation de biopsiespermetégale-
mentde constaterdesdécollements
muqueux pouvantenterdansle
cadred’une œsophagitedisséquante.
Letransitbaryté
de l’œsophage
Cetexamen peut permettredemettre
en évidencedesanneaux œsopha-
gienspassésinaperçus en endos-
copie,comme l’anneaude Schatzki.
Ilest importantquedesclichésde
profil soientréaliséscarcertains
anneaux ne sontvisiblesquesur ces
incidences.Letransitbarytépeut
égalementrévélerune sténosemo-
dérée dubasœsophage. L’existence
de troublesmoteurs œsophagiens
peut êtresuspectée sur untransit
montrantunaspectd’œsophage en
«tire-bouchon »maislaspécificitéde
cessignesradiologiquesest faible,
particulièrementchezlessujets âgés.
Néanmoins,uncertain degréde
dilatation œsophagienne,undiverti-
cule de pulsion auniveaudu1/3 in-
férieur de l’œsophage ouundéfaut
de clairanceœsophagienne duproduit
de contrastepeuventégalementêtre
dessignesde troublesmoteurs œso-
phagiens.
Letransitbarytépermettraégalement
de mieux préciserl’impression de
compression extrinsèquedel’œso-
phage en casde pathologie médias-
tinale (tuberculose,adénopathies)ou
en casde dysphagialusoriaquicor-
respond àl’implantation aberrante
de l’artèresous clavièredroitequi
vadonccroiserlaligne médiane et
comprimerl’œsophage. Cetteano-
malie anatomique(prévalencede
0,7%) est souventasymptomatique
(60-70 %descas)maispeut devenir
responsable d’une dysphagie surtout
après40ans.Dansune série récente
de 6patients,l’endoscopie ne révé-
laitaucune anomalie significative
dans3cas,etune «impression pulsa-
tile»contrel’œsophage dans3cas[4].
Letransitbarytépermetle diagnostic
danstous lescas,etpeut êtreaidé
duscanner[5].
Enfin,il faudratoujours êtreattentif
àlaportion cervicale de l’œsophage
en recherchantundiverticule de
Zenker,causefréquentededyspha-
gie hauteetsouventassocié àune
anomalie de relaxation dumuscle
cricopharyngien. Ilfaut cependant
soulignerquel’analysedesdys-
phagieshautesimposelaréalisation
d’une vidéo-radiographie de ladéglu-
alors qu’une sténosepeut êtrefacile-
mentvisible sur untransitbaryté
de l’œsophage. Cettesituationest
particulièrementfréquentedansun
contextedeRGO avecantécédent
d’œsophagitepeptiquealors même
qu’il n’existeaucune anomalie
muqueuse. Danscettesituation,la
dysphagie peut êtreexpliquée par
desremaniements fibro-inflamma-
toiresde laparoi œsophagienne.
L’anneaude Schatzki,quisurvient
égalementsouventdansuncontexte
de RGO,est parfoistrèspeuserréet
difficile àvoiren endoscopie auni-
veaude lajonction œso-gastrique.
Dansles2cas,une dilatation instru-
mentale permetle plus souventde
soulagerrapidementetdurablement
lespatients,cequiconfirme l’hypo-
thèsediagnostiqueaposteriori.
La staseœsophagienne
Lorsqu’une staseœsophagienne est
abondante,contenantdesrésidus
alimentaires,le diagnosticde trouble
moteur œsophagien (en règle une
achalasie) est aisé. Toutefois,les
signespeuventêtrebeaucoupplus
discrets.Ilest anormaldeconstater
une stasemême modérée de liquide
dansl’œsophage. Cesigne témoigne
d’undéfaut de clairanceœsophagienne
etdoitfaireévoquerimpérativement
untrouble moteur œsophagien.
Lesspasmesœsophagiens
La miseenévidencedecontractions
spastiquesde l’œsophage durantune
endoscopie peut faireévoquerun
trouble moteur œsophagien. Ilenva
de même de lasensation de ressaut
aufranchissementducardiaquipeut
parfoiségalementêtrelesiège d’un
spasme important.Sidanscertains
cas,cesconstationssonteffective-
menten rapport avecdestroubles
moteurs,leur spécificitéetsensibilité
sontprobablementaussimédiocres
quecelle desimagesd’untransit
barytédel’œsophage [1].
Lesanomaliesde lamuqueuse
œsophagienne
Desanomaliesparfoissubtilesde la
muqueuseœsophagienne doivent
68
••••••••

–Maladie desspasmesdiffus :Plus
de 20 %d’ondesœsophagiennes
distalessimultanées;
–Défaut de relaxation duSIO :péri-
staltisme œsophagien normalmais
pression résiduelle duSIO lors des
déglutitions>8mmHg;
–SIO hypertonique:pression de
repos>45mmHgetpéristaltisme
œsophagien normal.
Autresexamens
L’IMPÉDANCEMÉTRIE ŒSOPHAGIENNE
L’impédancemétrie œsophagienne
couplée àlamanométrie apermisde
mieux définirlapertinencedesano-
maliesmanométriquesobservées.
L’impédance(en ohms)représente
l’opposition àuncourantentredeux
électrodes; elle est doncinversement
proportionnelle àlaconductivité
électriquedumatériel danslequel ce
courantcircule. Lesconductivitésde
laparoi œsophagienne,de l’air,ou
de différents bolus (salive,contenu
gastrique) sontdifférentes,de telle
sortequelaprésencedechacunde
ceséléments aucontactd’électrodes
placéesdansl’œsophage vainduire
unprofil d’impédancedifférent.
Ainsi,laprésenced’unbolus de
faible conductivitécomme l’air,in-
duitune augmentation de l’impé-
danceentrelesdeux électrodes,alors
qu’unbolus liquide,de haute
conductivitéélectrique,provoque
une chutedel’impédanceendolumi-
nale [8].Lors d’une étude couplée
manométrie-impédancemétrie,il est
possible d’analysersimultanémentla
motricitéœsophagienne (amplitude
etpropagation desondesde contrac-
tion) etlarésultantefonctionnelle en
terme de transitdubolus dégluti.
Tutuianetal. [9]ontmené une
étude chez350sujets présentantsoit
une manométrie normale soitdes
anomaliestellesquecellesdécrites
plus haut.Ilsontmontréqu’aucun
despatients avecachalasie ouœso-
phage sclérodermiquen’avaitun
transitnormaldubolus œsophagien.
Environ 50%despatients avecma-
ladie desspasmesdiffus etmotricité
œsophagienne inefficaceavaitun
transitnormaldubolus œsophagien,
alors quecetteproportion étaitde
tition (radiocinéma)quipermetune
étude fonctionnelle de lacoordina-
tion pharyngo-laryngée etlamise
en évidenced’unéventuel diverti-
cule de l’œsophage cervical[6].
La manométrie œsophagienne
C’est unexamen indispensable dans
le contexted’une dysphagie inexpli-
quée parl’endoscopie etlesbiopsies
œsophagiennes.La manométrie per-
metl’étude desondesde contraction
œsophagiennes(amplitude,durée et
propagation) etdusphincterinfé-
rieur de l’œsophage.
L’achalasie est le trouble moteur
œsophagien primitif le plus fréquent,
associantapéristaltisme œsophagien
completetabsencederelaxation du
SIO.Lediagnosticest relativement
aiséetlapriseencharge thérapeu-
tiquerelativementbien codifiée repo-
santsur lesdilatationspneumatiques
de premièreintention etsur lamyo-
tomie chirurgicale en casd’échec[7].
Danslesformesévoluées,l’endos-
copie n’est pasnormale,montrant
unœsophage trèsdilatécontenant
une staseœsophagienne. Néanmoins,
danslesformesdébutantes,l’endos-
copie peut êtrestrictementnormale
oune montrerquedediscrètesano-
malies(minime staseliquidienne,
ressaut ouspasme cardial).
Lestroublesmoteurs œsophagiens
non achalasiquessontplus difficiles
àappréhender.Touteladifficultéest
de mettresur le comptedesanoma-
liesmanométriquesune dysphagie
inexpliquée. Lesprincipalesanoma-
liesmanométriquesrencontréessont
lessuivantes:
–Œsophage sclérodermique:scléro-
dermie confirmée selon lescritères
cliniquesusuelsethypotonie des
ondesœsophagiennesdistalesavec
ousanshypotonie duSIO ;
–Œsophage casse-noisettes:péristal-
tisme normalmaisondesœso-
phagiennesdistalesd’amplitude
moyenne >180mmHg;
–Motricitéœsophagienne inefficace
(«ineffectiveesophagealmotility») :
plus de 30%d’ondesœsophagiennes
distalesd’amplitude <30 mmHg;
95 à100 %pour lesautrescatégo-
riesde patients.Ilsemble doncque
lapertinencedesanomaliesmano-
métriquesen terme de dysphagie ne
concerne quelespatients chezqui
unralentissementdutransitdu
bolus œsophagien est constaté. Il
faut cependantsoulignerquesensi-
bilitéetspécificitédesanomalies
détectéesen impédancemétrie sont
relativementmédiocrespuisque50%
despatients dysphagiquesde cette
série avaientuntransitœsophagien
normaletque30 %despatients non
dysphagiquesavaientuntransitde
bolus œsophagien ralenti.
LAMANOMÉTRIE HAUTE RÉSOLUTION
La manométrie hauterésolution
(MHR)permetune étude bien plus
précisedelamotricitéœsophagienne
quelamanométrie classique. Ces
performancesreposentsur l’utili-
sation de sondeséquipéesde 36 cap-
teurs électroniquespermettantune
représentation spatio-temporelle en
«pseudo 3D»desvaleurs de pression
obtenues.Selon lesétudes,pour
l’exploration desdysphagies,l’apport
diagnostiquedelaMHR seraitde 12
à20 %parrapport àlamanométrie
conventionnelle.AinsilaMHR peut
rectifierdesdiagnosticsde «pseudo-
relaxation »duSIO liée auraccour-
cissementœsophagien dansl’acha-
lasie vigoureuse,faireladifférence
entredesspasmesœsophagienset
une augmentation importantedela
pression intra-bolus lors desdéglu-
titions[10].Resteleproblème de la
pertinencecliniquedesanomalies
observéesquin’est paspour l’instant
clairementétablie.
Conduiteàtenir
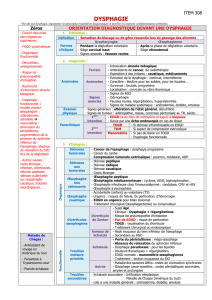
La conduiteàtenirproposée (Fig. 1)
tientcomptedesdifférents éléments
citéspréalablement.
Chezunpatientdysphagique,l’ana-
lyseducontextecliniqueest essen-
tielle etdoitbien sûr interveniravant
même laréalisation de l’endoscopie.
Ilfaudrasavoirévoqueravantl’en-
doscopie,lapossibilitéd’une dys-
phagie oro-pharyngée,d’une œso-
phagiteàéosinophiles(adultejeune,
69
••••••••

décollements muqueux spontanés,
lors dufrottementde l’endoscope ou
desbiopsiesdevrontêtrenotés.
Enfin,même en l’absenced’anoma-
lie,desbiopsiessystématiques
doiventêtreréalisées,auminimum
5répartiessur toutelahauteur de
l’œsophage. Encasde suspicion
d’œsophagiteàéosinophiles,il peut
existerune hyperéosinophiliesurla
numération formule sanguine dans
10à50%descas.
Letransitbarytédel’œsophage doit
êtreproposéendeuxième intention
pour rechercherdesanomaliesde
calibre(dilatation,sténose),desdia-
phragmes,une compression extrin-
sèque,voireundiverticule de
Zenker.Desclichésde profil etde
l’œsophage cervical(de profil égale-
ment)devrontêtreobtenus.
La manométrie œsophagienne permet
de poserle diagnosticde troubles
moteurs œsophagiens,particulière-
mentl’achalasie etlamaladie des
spasmesdiffus,lesautrestroubles
moteurs œsophagiensn’étantpas
assurémentresponsablesde dyspha-
gie. Lesplacesrespectivesde l’étude
couplée manométrie-impédanceet
de lamanométrie hauterésolution
serontcertainementpréciséesdans
lesannéesàvenir.
Silebilanest négatif etquelepa-
tientaune dysphagie haute,il faut
orienterlesinvestigationsvers une
origine oro-pharyngée etenvisager
laréalisation d’une vidéoradiogra-
phie de ladéglutition.
Casparticuliers
L’œsophagiteàéosinophiles
L’œsophagiteàéosinophilesest
l’objetd’unregain d’intérêtrécent,
probablementàlafaveur d’une inci-
denceenforteaugmentation,bien
quelesdonnéessoientfinalement
assezcontradictoires[2].Iln‘est pas
excluquenous soyonsplus attentifs
aujourd’huiàdesanomaliesendo-
scopiquesethistologiquesquenous
rencontrionsantérieurementsansy
prêterattention. Ils’agitd’une mala-
die trèsfréquentechezl’enfantet
l’adultejeune,dontlaphysiopatho-
logie est assezmalconnuemaisqui
faittrèsprobablementintervenirdes
mécanismesimmunoallergiques,en
particuliervis-à-visde protéines
alimentaires.La triade cliniqueest
trèsévocatrice:adultejeune,terrain
allergique(asthme),épisode d’im-
paction alimentaire. L’interrogatoire
révèle toujours l’existenced’une
dysphagie ancienne laplus souvent
sansretentissementsur l’étatgéné-
ral. Silesaspects endoscopiques
précédemmentdécrits sonttrèsévo-
cateurs,ilspeuventêtrediscrets ou
absents cequijustifie laréalisation
de biopsiesœsophagiennessystéma-
tiques(auminimum5)encasde
dysphagie inexpliquée. Lediagnostic
histologiqueest relativementsimple
sil’anatomo-pathologisteest orienté
parle clinicien,etreposesur lamise
en évidenced’une hyperéosinophilie
intra-épithéliale (> 15 parchamp à
fort grossissement). Lesprincipaux
diagnosticsdifférentielssont:le RGO,
asthmatiqueavecépisodesd’impac-
tion alimentaire),d’unRGO ancien
pouvantsecompliquerde sténose
peptiqueoud’anneaude Schatzki.
L’endoscopie auraunmeilleur rende-
mentdiagnostiquesil’endoscopiste
est attentif àcertainesanomaliesde
calibre(sténosemodérée,anneaux),
de contenu(staseliquidienne mi-
nime) oude lamuqueuse(stries,
sillons,dépôts blanchâtres). Des
70
••••••••
Dysphagie
Endoscopie Anormale(QS)
Sténose«modérée »
Anneau
Stase
Spasmes
Stries/sillons
Dépôts blanchâtres
Compression
«normale »
?
Biopsiesétagées++
Œsophagite
àéosinophiles
et/oudisséquante
Normales
Manométrie œsophagienne
TOGD
Trouble moteur œsophagien
Diaphragme
Sténose«modérée »
Compression extrinsèque
Diverticule (Zencker)
Dysphagie oro-pharyngée ?
>Vidéoradiographie
+
-
FIGURE 1
TABLEAUI
LES PRINCIPALES CAUSES
DE DYSPHAGIE
ÀENDOSCOPIE «NORMALE »
Anomaliesde calibre
–Sténosepeptique«modérée »
–Anneaude Schatzki,diaphragme
–Compression extrinsèque
Anomaliesde lamuqueuse
–Œsophagiteàéosinophiles
–Œsophagitedisséquante
Troublesmoteursœsophagiens
–Achalasie débutante
–Maladie de spasmesdiffus
–Autres?
Dysphagie oro-pharyngée (qs)

fréquentaux dilatations.D’une ma-
nièregénérale,il n’existepasde
traitementcodifié desODC.
Lestroublesmoteurs
œsophagiens
La priseencharge thérapeutiquede
l’achalasie de l’œsophage faitappel
en premièreintention aux dila-
tationspneumatiquesouàlacar-
diomyotomie chirurgicale. Ledébat
resteouvert entrelestenants dutraite-
mentendoscopiqueetleséquipes
préférantd’emblée proposerune
priseencharge chirurgicale. Dans
notreexpérience,lesdilatations
pneumatiquespermettentune rémis-
sion dans90%descas,1/3 despa-
tients rechutantdansles2ans.La
réalisation de dilatationspneuma-
tiques«àlademande »permetde
mainteniren rémission laquasi-
totalitédespatients [7].La réponse
viendrapeut-êtredesétudesrando-
miséesactuellementen cours.
La priseencharge destroublesmo-
teurs œsophagiensnon achalasiques
est peurapportée danslalittérature.
La plupart desétudesconcernentla
maladie desspasmesdiffus de
l’œsophage,sontrarementcontrô-
léesetontinclus de petits effectifs.
La premièreoption consisteàcher-
cheret/outraiterunéventuel reflux
gastro-œsophagien quipeut induire
desspasmesœsophagiens[1].En
deuxième intention,untraitement
médicalfaisantappel aux dérivés
nitrésouaux inhibiteurs calciques
peut êtreproposé. Encasd’échec,
l’injection de toxine botuliquedans
le cardiapeut représenterune option
intéressante. Plusieurs sériesou-
vertesontrapportédebonsrésultats
desdilatationspneumatiques.Dans
notreexpérienceportantsur 21pa-
tients avecdivers troublesmoteurs
non achalasiques(dont6maladies
desspasmesdiffus),lesdilatations
pneumatiquesontpermisd’obtenir
une rémission prolongée dans71%
descas.Ilfaut noterquel’hyperto-
nie oulestroublesde larelaxation
duSIO n’influençaitpaslaréponse
autraitement[12].Lerecours àla
cardiomyotomie chirurgicale doit
resterexceptionnel,lesséries
lagastroentériteàéosinophiles,la
maladie de Crohn,le syndrome hyper-
éosinophilique,lesconnectivites.En
pratique,le diagnosticpositif est
trèsaisé. Letraitementd’une œso-
phagiteàéosinophilesreposesur les
corticoïdestopiques.Ilconsisteà
faireavaleraupatientdesbouffées
de corticoïdeshabituellementutilisés
en inhalation (2à4boufféesde
220µgparjour pendant4à6se-
maines). Lessymptômesrécidivent
souventàl’arrêtdutraitementet
peuventnécessiteruntraitement
d’entretien dontl’objectif est d’obte-
nirlarémission cliniqueplus qu’his-
tologique[2].Encasde symptômes
sévèresrésistants àcettepriseen
charge,lescorticoïdespeuventêtre
administrésparvoie générale. Des
dilatationsinstrumentalespeuvent
êtreproposéesen casde sténose.
L’intérêtdubilanallergologiqueet
l’exclusion desaliments responsables
ontétéclairementdémontréschez
l’enfant,maisnous ne disposonspas
de donnéeschezl’adulte.
L’œsophagite
disséquantechronique
L’œsophagitedisséquante(ODC)est
définie parundécollementsuperfi-
ciel de lamuqueuseœsophagienne
occasionné parle frottementde l’en-
doscope oulors de biopsiesœsopha-
giennes.Dansnotreexpérience,les
ODC sontprimitivesdans20%des
casmaisune sténoseœsophagienne
est toujours retrouvée cequisort
alors ducadredesendoscopies«nor-
males»[11].LesODC secondaires
surviennentdansuncontextede
RGO,de maladie dermatologique
(lichen plan,pemphigus vulgaire),
d’œsophagiteàéosinophiles,de can-
cerde l’œsophage oude maladie de
Crohn. Ilest difficile d’affirmerque
laconstatation d’une ODC dansun
tel contexteexpliqueàelle seule,
une dysphagie en l’absencedesté-
nose. Dansnotresérie de 15 cas
d’ODC secondaires,lesformessans
sténosesétaientreprésentéesparles
œsophagitesàéosinophiles(n =3),le
RGO (n =3)etlamaladie de Crohn.
LesODC sanssténosesontcaracté-
riséesparle caractèremoinssévère
de ladysphagie etle recours peu
publiéesétanttrèslimitéeset
portantsur de faibleseffectifstrès
sélectionnés.
Conclusion
La démarche diagnostiquedevant
une dysphagie «inexpliquée »impose
unexamen endoscopiqueminutieux,
attentif àdesanomaliesdiscrètes
quiontpupasserinaperçueslors
d’unexamen précédentoulors d’un
premierpassage de l’endoscope. Les
anomaliesde calibre,de contenu,ou
de lamuqueusedoiventretenirl’at-
tention de l’endoscopistequidevra
danstous lescas,effectuerdesbiop-
siesœsophagiennes.Cetteattitude
est justifiée parl’émergencedepa-
thologiestellesquelesœsophagites
àéosinophilesoulesœsophagites
disséquantes.Letransitbarytéde
l’œsophage etlamanométrie œso-
phagienne sontdescompléments
utilesmême silapertinencedes
anomaliesobservéesest parfoisdif-
ficile àapprécier.
RÉFÉRENCES
1. TutuianR, Castell DO.Reviewarticle:
oesophagealspasm-diagnosisand
management.AlimentPharmacol Ther
2006 15;23:1393-402.
2.FurutaGT, LiacourasCA, CollinsMH,
GuptaSK, JustinichC, PutnamPE,
BonisP, Hassall E, Straumann A,
RothenbergME;First International
GastrointestinalEosinophil Research
Symposium(FIGERS)Subcommittees.
Eosinophilicesophagitisin children
and adults:asystematicreviewand
consensus recommendationsfordia-
gnosisand treatment.Gastroenterology
2007;133:1342-63.
3.GonsalvesN, Policarpio-NicolasM,
Zhang Q, RaoMS, Hirano I.Histo-
pathologicvariability and endoscopic
correlatesin adults witheosinophilic
esophagitis.Gastrointest Endosc2006;
64:313-9.
4. Janssen M, Baggen MG, Veen HF,
Smout AJ, Bekkers JA, JonkmanJG,
Ouwendijk RJ.Dysphagialusoria:
clinicalaspects,manometricfindings,
71
••••••••
 6
6
 7
7
 8
8
1
/
8
100%