Médicaments en cardiologie

Médicaments en cardiologie
I/ Les médicaments anti-angineux.
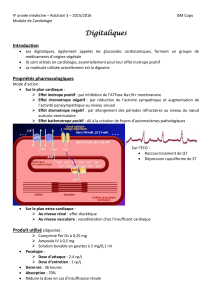
Les dérivés nitrés.
Propriétés.
Les dérivés nitrés ont un effet vasodilatateur veineux qui a pour conséquence de diminuer le retour veineux au
niveau du cœur droit.
Ils diminuent la consommation d’oxygène du myocarde, cette baisse se manifestant par une diminution du
travail cardiaque.
Ils ont enfin un effet spasmolytique au niveau des artères coronaires et des artérioles et vasodilatateur en
conséquence ils abaissent la TA.
Il y a des formes de TNT qui ont une action rapide et brève ce sont les formes sublinguales.
Indications.
Le traitement curatif ou préventif de la crise d’angor
L’OAP en association avec traitement diurétique.
L’insuffisance cardiaque sévère.
Le syndrome de menace.
Contre indications.
Elles concernent essentiellement les formes injectables
L’hypotension artérielle grave.
Le collapsus cardiovasculaire.
Précautions d’emploi.
Pour les formes PO (per os).
Mise en route progressive du traitement (risque d’hypotension, céphalées). Pas d’interruption brutale du
traitement.
Pour les injectables.
Doivent toujours être utilisées à l’hôpital et si possible en U.S.I. Administration toujours à débit constant.
Il faut être très vigilant quand les dérivés nitrés sont associés à des médicaments hypotenseurs.
Signes d’efficacité.
Tout dépend de l’indication, de la prescription du dérivés nitrés (ex : Pour crise d’angor absence de crise. Si
OAP amélioration de la respiration).
Effets secondaires.
Céphalées et nausées en début de traitement.
Hypotension orthostatique.
Bouffées de chaleurs en début de traitement.
Risques de surdosage avec vasodilatation.
Remarques sur la voie sublinguale.
Utilisation du spray. Pulvériser le produit sous la langue, l’embout buccal le plus près possible de la bouche en
tenant le flacon verticalement la cartouche vers le haut. Pendant la pulvérisation le patient ne doit pas inhaler le
produit.
Utilisation PO. En cas de douleur angineuse, on demande au patient de croquer le comprimé et de le mâcher
légèrement, puis de le garder dans sa bouche si possible sous la langue. Il faut attendre 2 à 3 mn avant de
reprendre à nouveau des comprimés si la crise ne cède pas.

II/ Les médicaments diurétiques.
Généralités.
Les diurétiques ont pour effet d’augmenter l’élimination urinaire de l’eau et certains ions (Na, K+ notamment).
On les utilises pour lutter contre la rétention hydro-sodée dans l’insuffisance cardiaque et comme anti-
hypertenseur.
Il existe deux grandes familles de diurétiques :
Les diurétiques hypo-kaliémiant : Diurétqiues de l’anse, les thyazidiques.
Les diurétiques épargnant potassique : Anti-aldostérone.
Notions d’anatomie et de physiologie du rein.
Les reins ont pour missions essentielles d’élaborer les urines et de participer à l’équilibre hydro-electrolytique.
Chaque rein est constitué d’unités fonctionnelles appelées néphrons, environ 1 x 106 par rein, et chaque néphron
participe à l’élaboration de l’urine. Les néphrons sont constitués de différents segments :
Le premier segment. Le glomérule de Malpighi, qui correspond à un réseau de capillaires artériels pelotonnés
sur eux-même. Ils sont issus de l’artère rénale.
Le deuxième segment. Capsule de Bowmann. Elément à double paroi qui entoure le glomérule et qui
communique avec la lumière du néphron.
Le troisième segment. Tube proximal ou tube contourné proximal. Il sert de jonction entre la capsule de
Bowmann et l’anse de Henlé.
Le quatrième segment. Anse de Henlé qui comporte une branche descendante et une branche ascendante,
entre les deux branches, on note un rétrécissement du canal. L’anse de Henlé joue un rôle important dans la
réabsorption de l’eau et des électrolytes. La branche descendant est perméable à l’eau et la branche montante
est imperméable à l’eau mais perméable au Na+.
Le cinquième segment. Tube distal. C’est ce niveau qu’intervient l’aldostérone, qui permet le passage de l’eau
et du Na+ dans le sang et à l’inverse le passage du K+ dans les urines.
Sixième segment. Tube collecteur de Bellini. Segment terminal du néphron.
A. Diurétiques hypo-kaliémiants.
Mode d’action.
Diurétiques de l’anse. Ils agissent sur l’anse de Henlé, en inhibant la réabsorption de Na+ et vont donc ainsi
entraîner une déplétion (diminution) en eau, Na+ et K+ au niveau sanguin. Ce sont les diurétiques les plus
puissants.
Les thyazidiques. Ils agissent sur la portion terminale de l’anse de Henlé qui fait la jonction avec le tube distal.
Ils ont pour effet d’inhiber la réabsorption du Na+ ce qui entraîne une déplétion en eau, Na+ et K+.
Indications.
Traitement des hypertensions artérielles avec rétention hydro-sodée d’origine cardiaque, rénale et, pour les
thyazidiques uniquement, d’origine hépatique.
Traitement des insuffisances cardiaques.
On peut également pratiquer des injections IV pour le traitement des OAP (seulement diurétiques de l’anse).
Contre indications.
Les allergies aux sulfamides.
L’encéphalopathie hépatique.
Troubles électrolytiques non corrigés.
Grossesse et lactation.
Précautions.
Vérifier si il n’y a pas d’obstacle sur les voies urinaires.
Surveiller l’équilibre hydro-électrolytique.
Traitement à utiliser avec prudence en cas d’hyper uricémie, en cas de cirrhose hépatique ou chez le diabétique.

Attention aux associations avec certains anti-arythmiques et avec tous les médicaments entraînant une
hypokaliémie.
B. Diurétiques épargnant potassique.
Mode d’action.
Ils inhibent l’action de l’aldostérone au niveau du tube distal. On peut être amené à les utiliser en association
avec des diurétiques hypo-kaliémiants.
Indications.
HTA.
Rétention hydro-sodée d’origine cardiaque ou hépatique.
Oedèmes.
Contre indications.
Phénomènes d’hypersensibilité au produit.
Hyperkaliémie > 5,5 mmol /L.
Insuffisance rénale sévère.
Grossesse.
Surveillance du traitement diurétique.
Eviter si possible d’administrer le traitement le soir.
Surveillance clinique : Diurèse, poids journalier du patient sous traitement IV, TA couchée et debout, pouls, pli
cutané et surveillance muqueuses.
Surveillance biologique (sur prescription médicale) : ionogramme sang hypokaliémie (signée aussi par
crampes et asthénie). Recherche hyper-kaliémie, hyper ou hypo-calcémie (surtout si traitement thyaziqdiques).
Ionogramme urinaire natrémie et kaliémie.
ECG En fonction de la kaliémie et de la calcémie.
Si le patient est : Hypokaliémique risque d’extra systoles.
Hyperkaliémique risque d’arrêt cardiaque (idem pour hypercalcémie).
Effets secondaires.
Désordres électrolytiques (Na+, K+, Ca+).
Désordres métaboliques (alcalose, hyper uricémie ou hyper calcémie avec thyazidiques).
Allergie cutanée.
Et seulement avec les aldostérones risques de dysménorrhées pour les femmes et impuissance chez l’homme.
III/ Les médicaments anti-hypertenseurs.
Ils se subdivisent en plusieurs catégories.
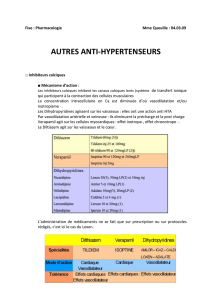
A. Les inhibiteurs calciques ou antagonistes calciques.
Propriétés générales et mode d’action.
Les inhibiteurs calciques vont inhiber l’entrée du Ca+ dans les cellules musculaires, ce qui a pour effet de
relâcher les muscles du cœur et les muscles lisses es vaisseaux. De plus ils ont un effet vasodilatateur artériel
qui concerne les artères périphériques (extrémités), coronaires et cérébrales d’où une baisse de la TA. On peut
également noter une baisse de la consommation du myocarde en oxygène et une augmentation du débit
coronaire.
Indications.
HTA.
L’angor.

Le syndrome de Raynaud (trouble de la circulation au niveau des extrémités par vasoconstriction
artériolaire).
Contre indications.
Grossesse et lactation.
Précaution.
Médicaments à utiliser avec prudence chez les personnes âgées porteuses d’insuffisance hépatique.
Signes d’efficacité.
Si HTA baisse de la TA. Si angor Diminution ou absence de crise.
Effets secondaires.
Nausées, vomissements, allergie, oedèmes des membres inférieurs, bouffées vasomotrices et céphalées,
hypotension artérielle, tachycardie.
B. Les béta bloquants.
Propriétés.
Les béta-bloquants vont bloquer les récepteurs béta sensibles à la noradrénaline, ce qui a pour effet d’inhiber les
effets du système sympathique.
Mode d’action.
D’abord diminution de la fréquence cardiaque et de la force de contraction du myocarde ce qui au niveau
cardiaque diminue le débit et la consommation en oxygène du myocarde, ensuite au niveau des vaisseaux ils
produisent une légère vasodilatation des artères et une baisse de la TA.
Indications
L’angor.
Traitement de l’HTA.
Arythmie.
Contre indications.
Insuffisance cardiaque.
Bradycardie < 50 bpm.
BAV (bloc auriculo-ventriculaire).
Asthme.
Artérite.
Association avec IMAO (inhibituer de la mono anine oxydase).
Association avec sulfamydes hypoglycémiants.
Précautions.
Ne jamais interrompre brutalement le traitement.
Prudence chez la personne âgée surtout avec diabète ou en cas d’insuffisance hépatique ou insuffisance rénale
sévère.
Effets secondaires.
Respiration (à surveiller).
Glycémie (effets hypo-glycémiant des béta bloquants).
Bradycardie sévère (prise de pouls avant administration).
Surveillance téguments (risque ischémie).

C. Les inhibiteurs de l’enzyme de conversion.
Propriétés.
Ils agissent en inhibant l’enzyme de conversion, donc il n’y aura pas transformation de l’angiotensinogène 1 en
angiotensinogène 2 (ce dernier est un puissant vasoconstricteur).
L’absence d’angiotensinogène 2 empêche la sécrétion d’aldostérone (hormone augmentant la volémie) donc
une baisse de la volémie par absence de l’aldostérone. Les IEC amènent aussi une baisse des résistances
périphériques en levant la vasoconstriction et ils entraînent une diminution de la rétention hydro-sodée.
Indications.
HTA.
Insuffisance cardiaque (excepté le CAPTEA).
Contre indications.
Allergies aux IEC.
Grossesse et lactation.
Précautions.
Débuter le traitement à faibles doses, surveiller la diurèse avant et pendant le traitement.
Efficacité.
Surveillance de la TA baisse puis stabilisation.
Baisse des signes d’insuffisance cardiaque absence de dyspnée, disparition des oedèmes des membres
inférieurs.
Effets secondaires.
Hypotension orthostatique.
Manifestations cutanées (éruption, prurit).
Toux sèches.
Troubles digestifs (nausées, vomissements, douleurs abdominales).
Crampes musculaires.
Etourdissements et céphalées.
D. Les anti-hypertenseurs centraux.
Propriétés.
Ils inhibent le tonus sympathique au niveau des centres bulbaires régulateurs de la TA.
Indications.
HTA.
Sevrage des toxicomanes aux opiacés (excepté l’ALDOMET).
Contre indications.
Les états dépressifs (CATAPRESSAN, ALDOMET).
Les hépatites médicamenteuses (surtout le CATAPRESSAN).
Et l’anémie hémolytique.
Précautions d’utilisation.
Pas d’interruption brutale du traitement, surveiller la fonction hépatique.
Utilisation prudente chez la parturiente.
Risque de somnolence prudence chez conducteurs ou utilisateurs de machines outils.
Signes d’efficacité.
Baisse de la TA et chez les toxicomanes absence du syndrome de manque.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%