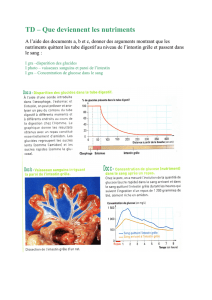
Introduction

Sémiologie médicale GB – DCEM1
Pr. Ninet Brunel - Simon
22/10/07
1
Chapitre 4 (suite)
Les examens paracliniques
Cours du 22/10/07
I- Radiologie
1- ASP (suite et fin)
2- Radiologie digestive avec produit de contraste sous diverses incidences
3- Echo Tomographie
4- Tomodensitométrie (Scanner X)
5- I.R.M. (Imagerie par Résonance Magnétique)
6- Artériographie abdominale
II- L’endoscopie

Sémiologie médicale GB – DCEM1
Pr. Ninet Brunel - Simon
22/10/07
2
Chapitre 4 (suite)
Les examens paracliniques
Cours du 22/10/07
I- Radiologie
1- ASP (suite et fin)
On se sert beaucoup de l’ASP en urgence +++ : Pneumopéritoine et occlusions intestinales.
2 - Radiologie digestive avec produit de contraste sous diverses incidences
On en fait de – en – mais existe encore.
La radiographie se fait avec de la baryte, produit radio-opaque, que l’on fait avaler au patient
pour ‘mouler’ l’estomac et l’intestin grêle ou qu’on insuffle en lavement pour observer le
colon. On moule ainsi les contours du tube digestif pour en voir les reliefs. On peut constater
les anomalies des parois, des muqueuses.
Les radiologues ont également utilisé des clichés en double contraste :
Baryte + Air (en insufflation anale)
L’air permettant de déplisser les muqueuses.
Toutefois, la baryte est très toxique +++ (surtout si elle se retrouve dans le péritoine) d’où
l’utilisation de Gastrograffine, hydrosoluble, utilisée en cas de risque de passage dans le
péritoine (de – en – utilisée au profit des techniques de radiologie plus modernes et moins
invasives).
Avantages
Jusqu’ à récemment, restaient les seuls examens pouvant explorer l’ensemble du tube
digestif :
Transit Oesogastroduodénal (TOGD) à la baryte avec plusieurs clichés.
Transit du grêle : consiste à faire avaler de la baryte un peu plus fluide que
normalement (= Per Os) ou faire une entéroclyse (sonde dans l’estomac, qui permet de diffuser
la baryte. Rend des clichés de meilleure qualité) difficile pour le patient. Sinon la baryte se
dissout.
Lavements barytés : canule intra rectale puis baryte + air. Examen sans
préparation, il suffit juste que le patient soit à jeun.

Sémiologie médicale GB – DCEM1
Pr. Ninet Brunel - Simon
22/10/07
3
Défécographie : on remplit le rectum avec de la baryte. On mime la
défécation en demandant au patient d’exonérer et on prend les clichés. Permet d’analyser les
troubles de l’exonération ano-rectale = DYSCHESIE. On pourra ainsi voir des troubles de la
motricité, un prolapsus (descente d’organe).
Scopie (dynamique) + Graphie
Comparaison des différents clichés (évolution).
Insuffisances
Donne des images indirectes des lésions : on voit des bourgeonnements… ça ressemble à…
donc on suspecte les pathologies sans pouvoir les diagnostiquer avec assez de certitude :
Suspicion sans certitude au niveau du processus histologique.
Ne permet pas de prélèvements.
Nécessite la coopération du patient : impossible si troubles de la déglutition (personnes
âgées), en cas d’incontinence le patient ne retient rien ou encore risque de barytome si troubles
de la fausse route (baryte dans les bronches Insuffisance respiratoire aiguë Risque vital)
Ces pour ces raisons que ces examens se font de moins en moins. Toutefois, il existe encore
quelques indications.
Indications
ENDOSCOPIE NON REALISABLE OU REFUSEE : Certains malades refusent encore
certains gestes d’endoscopie d’où le maintien de ces techniques.
ENDOSCOPIE INCOMPLETE :
Troubles de la motricité : chez certains patients ayant des ATCD de
chirurgie de l’abdomen, les tubes de coloscopie progressent mal d’où la nécessité d’un
complément d’imagerie barytée.
Sténoses infranchissables : quelques cas de sténose du pylore (ulcères +
cancers), le tube d’endoscopie se noie dans l’estomac. → Imagerie barytée : si on fait des
clichés tardifs on voit qu’un peu de baryte passe dans le duodénum.
Compressions extrinsèques
INDICATIONS PROPRES :
Jusqu'à il y a 6 ou 7 ans, pour le grêle +++, le médecin n’avait à sa
disposition que le transit du grêle mais désormais de nouveaux moyens existent.

Sémiologie médicale GB – DCEM1
Pr. Ninet Brunel - Simon
22/10/07
4
Transit à la Gastrograffine pour les fistules intra-rectales bien que
désormais on utilise de préférence les techniques de scanner.
Un certain nombre de chirurgiens aiment encore voir les clichés à la baryte :
avec le TOGD on peut par exemple voir l’étendue de la lésion cancéreuse.
Pour les hernies hiatales : Baryte en intra buccal, on retourne le patient et on
peut voir le type de reflux.
3- Echo Tomographie
L’échographie est apparue vers 1980. Avant, tout reposait sur les radios et le sens clinique.
Des ondes ultrasonores se réfléchissent sur les interfaces des tissus d’impédances
acoustiques différentes. On voit les structures des tissus.
Place fondamentale dans l’examen de nombreuses parties du corps, non traumatisant
(atraumatique, peut être répétée), simple à réaliser (au lit du malade) mais opérateur
dépendant.
Explore surtout les organes pleins: - Rein
- Foie, vésicule biliaire et aussi voies biliaires (plus
performant que le scanner pour la vésicule)
- Rate
- Pancréas
- Adénopathies, ganglions rétro péritonéaux et péri
aortiques.
L’échographie peut aussi explorer l’appendice, les parois digestives intestinales et les vaisseaux
en couplage avec le Doppler.
Examen très intéressant que l’on peut répéter +++
Limitée par : Gaz intra abdominaux
Ascite
Patient pas ou peu échogène (obésité : difficile de voir la partie
médiane du rétro péritoine)
Avec le progrès, on a pu explorer l’appendice (évite les appendicectomies inutiles).
On a du mal a explorer l’ensemble du tube digestif mais des sondes de haute fréquence
permettent d’améliorer la résolution dans certains endroits : colon et fin de l’intestin grêle
(maladie de Crohn).
On a ajouté des systèmes de Doppler : progrès pour la vascularisation hépatique et les artères
à destinée digestive.

Sémiologie médicale GB – DCEM1
Pr. Ninet Brunel - Simon
22/10/07
5
Sous échographie on peut aller ponctionner ce que l’on voit pour avoir des preuves
histologiques (Bactériologie, Bacille de Koch, lésions métastatiques, ganglions…)
Avant on prélevait uniquement des cellules (cytologie) mais maintenant on en ramène plus
(aiguille plus grosse) Micro biopsies sous échographie, on peut désormais faire de
l’histopathologie.
4- Tomodensitométrie = TDM (Scanner X)
Apparu également vers 1980. On demande généralement des TDM abdomino-pelviens.
Le scanner utilise des rayons X. Il réalise une analyse morphologique des structures pleines
par reconstitution en fonction de la densité des tissus traversés par les rayons X. Au début, on
pensait ne pouvoir observer que les organes pleins de l’abdomen. Les coupes horizontales
étaient très espacées (jusqu’à 5 cm à une époque !).
Puis progrès… Le SCANNER HELICOÏDAL (ou scanner spiralé ou scanner à rotation
continue) qui permet d’avoir une démultiplication des coupes dans les 3 plans, très précises et
proches les unes des autres permettant ainsi de reconstituer une image des structures de
l’abdomen.
On a même réussi à faire des reconstructions 3D.
Depuis longtemps, on a trouvé l’intérêt d’opacifier les vaisseaux : peut même parfois aller
imbiber certaines lésions très vascularisées.
Acquisition rapide après injection : ANGIO-SCAN
On a aussi des scanners sans PDC.
Le patient doit être à jeun comme pour l’échographie. On peut toutefois lui faire avaler un
liquide pour des contrastes digestifs (opacification digestive iodée).
Depuis 4 ou 5 ans, on a voulu remplacer le transit du grêle et le lavement baryté par le
scanner en remplissant le TD avec de l’eau : ENTEROSCANNER (on descend une sonde
jusque dans l’estomac du patient puis on remplit d’eau son intestin grêle → on voit ainsi la
lumière de l’intestin) et COLOSCANNER (un peu + compliqué car il faut que le colon ait été
vidé de ses selles, c’est-à-dire purgé, comme pour une coloscopie. On met une canule intra
rectale, de l’eau puis acquisition avec le scanner pour voir par exemple les polypes,
diverticules, sigmoïdites…)
Pas ou peu de limites techniques : - personnes allergiques à l’iode
- Insuffisance rénale si PDC
- utilise les rayons X comme la radiographie
simple de l’abdomen donc contre-indiqué chez la
femme enceinte.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%