physiologie rénale

1/8
BOUVRAIS Camille, BOUTELIER Charlotte
26/10/10
Physiologie, Physiologie rénale, cours 1, M. BEGUE
Poly + enregistrement du cours sur le réseau pédagogique.
PHYSIOLOGIE RÉNALE
I- Introduction à l’étude de la fonction rénale
A- Rôles du rein
-> Rôle triple
1- Régulation
C’est l’un des rôle principal du rein. Il régule l’osmolarité de toute substance et donc le volume
liquidien (régulation de la fonction cardio-vasculaire).
Cette régulation est plus spécifique des électrolytes (Na+, K+, H+ …), et des substances
organiques.
Remarque : Ions H+ -> régulation de l’équilibre acido-basique (pH).
H+ + HCO3- H2CO3 H2O + CO2
3 paramètres interviennent pour réguler le pH :
- les systèmes tampons
- les poumons : élimination du CO2
- le rein : élimination de NH4+
2- Excrétion
a- Produits endogènes
Ce sont tous les catabolites suffisamment hydrosolubles pour être éliminés tels quels au niveau du
rein (urée, créatinine, acide urique). Les substances trop liposolubles sont éliminées dans la bile.
Sinon, lorsque les substances ne sont pas assez hydrosolubles pour être éliminées par le rein,
plusieurs mécanismes peuvent intervenir :
- hydroxylation (R-OH)
- conjugaison avec acide glucuronique ou groupement sulfate
b- Produits exogènes
Aussi appelés xénobiotiques, ce sont des pesticides, médicaments, additifs alimentaires …
3- Rôle endocrine
Le rein sécrète des hormones (rénine, EPO …)

2/8
B- Principes de base de la fonction rénale
(À savoir)
1- Mécanismes aboutissant à la formation d’urine
définitive
(Cf tableau)
On compare deux compartiments : le plasma et l’urine, et on fait le rapport entre les deux.
NB : on ne s’intéressera ici qu’aux substances filtrées.
a- Grosses molécules (protéines)
Plasma : 70g/L
Urines : 0,015 à 0,024 g/L (traces : ce sont des protéines de très faible poids moléculaire, ou des
protéines à usage interne sécrétées dans le tube rénal pour sa propre fonction).
Cette différence indique qu’il existe un mécanisme de filtration des grosses molécules (elles ne
passent pas).
b- Petites molécules
- Na+, HCO3-, glucose
Ces petites molécules devraient apparaître dans les urines, car elles sont filtrées (car petites), or, leur
concentration dans les urines est nettement plus faible que celle du plasma. Cela prouve l’existence
d’une réabsorption des substances utiles avant l’excrétion de l’urine définitive.
Glucose : réabsorption totale (substance énergétique ; si glucose dans les urines : diabète sucré)
Na+ : dépend de son statut (si beaucoup de Na+ : grande élimination ; si peu de Na+ : grande
réabsorption)
Bicarbonates (HCO3-) : réabsorption pour contrer les attaques acides.
- K+, Ca2+, PO4-, NH4+, urée
On observe le phénomène inverse : augmentation de leur concentration dans les urines. Cela
s’explique par deux mécanismes :
la réabsorption d’eau : l’urine devient donc plus concentrée
(cf schéma)
Débit sanguin rénal (DSR) = 1570 L/j
Débit plasmatique rénal (DPR) = 864 L/j
Filtration : 20% de ce qui passe dans le rein est filtré
Débit de filtration glomérulaire (DFG) = 173 L/j = 120 mL/min (cela correspond à l’urine
primitive)
Urine définitive (diurèse) = 1,5 L/j
Cela montre bien une grande réabsorption d’eau (plus de 99%).
Mais la réabsorption n’est pas le seul mécanisme qui intervient car sinon, les rapports urine/plasma
pour chaque substance seraient identiques. Or, il existe des variations.

3/8
Sécrétion de substances
Cela se passe au niveau des tubes rénaux, après la filtration glomérulaire et la réabsorption
tubulaire.
BILAN
(cf schéma bilan)
3 mécanismes se suivent :
- La filtration
- La réabsorption tubulaire (dont l’eau qui suit les autres substances selon les lois de
l’osmose)
- Sécrétion tubulaire : enrichissement du compartiment urinaire
Attention : filtration et sécrétion sont différentes. La filtration a lieu dans le glomérule et dépend de
la pression hydrostatique, la sécrétion est tubulaire, et utilise des transporteurs (actifs et passifs).
Excrétion = filtration (- réabsorption + sécrétion)
Exemples de substances filtrées (cf poly) :
- Inuline : elle est uniquement filtrée (concentration dans urine primitive et définitive
identique). Elle permet de mesurer le débit de filtration.
- Na+ : filtré puis réabsorbé partiellement, selon les besoins.
- Glucose : filtré puis réabsorption totale.
- PAH (acide para amino hypurique) : filtré puis totalement sécrété. Il permet de mesurer le
débit plasmatique rénal total (DPR).
- Urée : filtrée puis réabsorbée totalement, puis sécrétion. On a donc un cycle intra-rénal de
l’urée permettant de concentrer l’urine. En effet, l’urée étant une petite molécule osmotique,
lors de sa réabsorption, elle entraîne l’eau avec elle.
2- Notion de « clearance » rénale
a- Rôle
Elle permet de connaître la capacité d’épuration du rein vis-à-vis de telle ou telle substance (couple
rein/substance : toujours donner la substance concernée).
b- Formule
Cx= urinairex * V/plasmatiquex
C= clairance
V= débit urinaire
x = substance étudiée
c- Définition
La clairance d’une substance x correspond au volume de plasma totalement épuré de cette substance
par unité de temps. C’est un débit.

4/8
d- Application
- Substance f, uniquement filtrée : Cf= 120 mL/min. C’est la référence.
- Substance x : Cx = 90 mL/min. x est donc filtrée puis réabsorbée et le débit de réabsorption
est : 120-90 = 30 mL/min
- Substance y, Cy = 150 mL/min. y est donc filtrée puis sécrétée et le débit de sécrétion
est :150-120 = 30 mL /min.
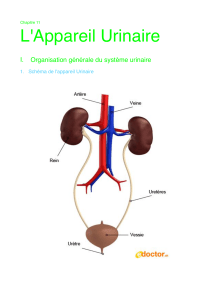
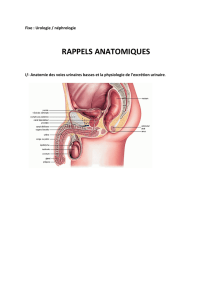
C- Anatomie fonctionnelle
1- Anatomie macroscopique
(cf poly)
Le rein est situé entre T11 et L3, dans l’espace rétropéritonéal (il est plus haut qu’on ne le pense).
Il possède une seule circulation à la différence des poumons (1 artère et 1 veine).
Division anatomique du rein :
- Cortex : à la périphérie
- Médullaire interne et externe : plus au centre
- Colonne de Bertin : sépare deux lobes rénaux
- Lobe : unité anatomique, comprend les pyramides de Malpighi (au sein de la médullaire) et
se termine à sa pointe par les papilles urinaires où s’écoule l’urine définitive.
- Petit calice, grand calice, bassinet puis uretère : voies urinaires, ne modifient pas l’urine
définitive.
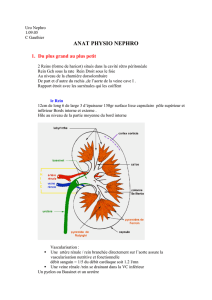
2- Le néphron : unité fonctionnelle
- Glomérule : lieu de la filtration, ce situe uniquement dans la zone corticale.
- Tube proximal : contourné (partie initiale, c’est la plus fonctionnelle) et droit.
- Anse de Henlé : constituée d’une branche descendante grêle et d’une branche ascendante
large (la plus fonctionnelle). Ce n’est pas la lumière mais la paroi qui va s’élargir (les
cellules sont plus épaisses et donc travaillent plus). Également, la branche ascendante large
est imperméable à l’eau.
- Zone distale : contournée puis droite.
- Tube collecteur : perméabilité à l’eau variable.
Remarque 1
Il existe de mauvaises représentations du néphron (trop de milieu interstitiel, ce qui pose des
problèmes pour la régulation)
Normalement les zones proximale et distale sont au contact de la zone de filtration. La majorité du
travail est réalisée dans la région proximale de manière automatique pour décharger la zone distale,
ce qui lui permet de faire des ajustements fins.
Remarque 2
Tous les néphrons n’ont pas la même activité au même instant : un néphron peut réabsorber du Na+
alors qu’un autre peut en sécréter. Cela permet une régulation fine avec un équilibre dynamique.

5/8
3- Vascularisation
Artère arquée -> artériole afférente -> glomérule -> artériole efférente -> capillaires péritubulaires
(entourent les différents tubes du néphron) -> veinule -> veine arquée
Vasa-recta : pour les juxtamédullaire.
D- Le rein et les hormones
Le rein est à la fois un organe endocrine et un organe cible de différentes hormones.
1- Organe cible
Il est la cible de 4 hormones principales.
a- Hormone anti-diurétique (ADH)
Aussi appelée hormone de l’eau, elle est sécrétée par l’hypothalamus, puis stockée dans la post-
hypophyse.
Rôles : principal -> perméabiliser le tube collecteur vis-à-vis de l’eau.
annexes -> réabsorption de Na+ au niveau de la branche ascendante large de l’anse de
Henlé.
-> perméabiliser le tube collecteur profond (au niveau de la papille) vis-à-vis de
l’urée.
b- Aldostérone
C’est l’hormone du Na+. Elle est sécrétée par les cellules de la couche glomérulée du cortex rénal.
Rôles (liés à l’ADH) : -> favorise la réabsorption du Na+ au niveau de la branche ascendante large
de l’anse de Henlé (qui est perméable à l’eau).
-> excrétion du K+ et H+.
c- Parathormone (PTH)
C’est l’hormone du Ca++. Elle est sécrétée par les cellules de la parathyroïde.
Rôles : -> réabsorption du Ca++ dans la branche ascendante large et donc favorise la diminution de
la calciurie.
-> extra-rénal : permet l’augmentation de l’absorption intestinale et de la résorption
osseuse.
d- Facteur natriurétique
Il est sécrété au niveau des oreillettes cardiaques.
Rôle : -> vasodilatation des artérioles afférentes et efférentes du glomérule.
 6
6
 7
7
 8
8
1
/
8
100%