Dyspnées - Ent Paris 13

Dyspnées
Dyspnées aiguës de l’adulte
Déf : sensation d’inconfort ou d’effort respiratoire
Introduction
- peut annoncer une pathologie grave
- physiologique : provoquée par l’effort
- pathologique au cours du repos ou activité réduite
Mécanisme
Si charge de travail respiratoire dépasse les capacités du système :
- soit charge de travail importante
- soit le système est insuffisant
- soit les deux
Rappels de physiologie
Maintient PCO2 et PO2. La régulation respiratoire se fait :
- par le tronc cérébral : bulbaire dorsal (inspiration), bulbaire ventral (expiration)
protubérance : groupe pneumotoxique contrôle débit
inspiratoire, apneustique excitateur de la zone inspiratoire
corticale : contrôle volontaire
- récepteurs mécaniques
récepteurs sensibles à l’étirement (bronches, bronchioles) limitent l’inspiration
récepteurs sensibles aux irritants > bronchoconstriction
fibres C : parois alvéolaires et capillaires :stimulis par la congestion interstitielle
- récepteurs chimiques
SNC : sensibles au pH / PCO2
Vasculaires :sensibles à la baisse PO2, augmentation PCO2, diminution PH
Régulation respiratoire
1- CO2 / H+ :stimulation des centres respiratoires. CO2 : effet indirect très puissant
dans le LCR. CO2 + H2O > H+ et HCO3- , puis H+ stimulent les chémorécepteurs.
Diminution de l’effet du CO2 > 1 à 2 jours.
H+ / des bicar (réponse rénale)
2- Oxygène : pas d’effet sur le SNC direct, effet sur le globus carotidien
O2 > nerf vague stimulent le SNC
Ventilation spontanée : inspiration active et P -, expiration passive et P+
Mécanique respiratoire
En fin d’expiration : P pleurales -, P voies aériennes = 0, P transmurales : 15 PTM
Inspiration : P voies aériennes deviennent négatives, PTM
Oxygénation- Ventilation
Objectif : apport O2, éliminer le CO2
- Rôle de l’O2 : production d’énergie sous forme d’ATP, maintient de l’intégrité
cellulaire ( cycle de Krebs)

- Conséquences cellulaire de l’hypoxémie : acidose intracellulaire (recyclages de H+
interrompu), dégradation de l’ADP (formation de radicaux libres), augmentation du
Ca+ intracellulaire (activation de protéase)
Différentes étapes entre l’air ambiant et les mitochondries
I- Oxygénation alvéolaire
Equation des gazs alvéolaires
AA : PpO2 = FiO2 * Patm
Voies A sup : PiO2 = FiO2 (P alv – Pvap d’eau)
Alvéoles : PAO2 = FiO2 (Patm – PH2O) – PACO2 ( FiO2 + (1 – FiO2) / R)
FiO2 en AA = 21%
II- Diffusion alvéolo-capillaire
Le CO2 est plus diffusible que l’O2
La vitesse de transfert d’un gaz (VG) est fonction de la capacité de diffusion (DM) et de la
différence de pression
La capacité de diffusion dépend :
- de la solubilité du gaz (a)
- surface d’échange (s)
- épaisseur de la membrane alvéolo-capillaire (d)
- poids moléculaire (PM), déterminant essentiel de l’échange
VG = DM * (P1 – P2)
> Distribution du rapport ventilation-perfusion (VA/Q)
zones ventilées mais pas perfusées = espace mort
zones perfusées mais pas ventilées = shunts
meilleure ventilation en bas du poumon
PaO2 = 100 PaCO2 = 40
III- Transport de l’O2
Le contenu sanguin en oxygène dépend du :
- taux d’hémoglobine
- saturation en O2
- PpO2
Le transport d’O2 dépend :
- du contenu
- du débit cardiaque
Intérêt de l’hémoglobine
C’est un transporteur d’O2 car l’O2 est peu soluble ds le plasma. Pour 1mmHg de PO2 =
0,003ml d’O2/100ml de sang
PaO2 = 100 0,3ml d’O2 dissous. L’hémoglobine permet d’augmenter le transport de 30 à
100 fois. Le mécanisme c’est l’affinité selon la concentration d’O2
Consommation d’O2 dépend :

- des besoins
- contenu artériel en O2
- contenu veineux en O2
- débit cardiaque
Dyspnées aiguës : qq mécanismes
BPCO : espace mort, entraîne une hypoxémie, une PCO2 N, perfusion mais pas de
ventilation (dc effet shunt)
OAP : bas débit cardiaque, dc effet shunt
EP : hypoxie-hypocapnie- PaO2 basse VM , espaces morts, vaso constriction non localisée
- altération VA/Q ce qui entraîne à des segments pulmonaires non perfusés, et d’autres
sur perfusés.
- PaO2 basse
- Shunt si EP massive, ce qui entraîne une atélectasie, un œdème lésionnel, étirements et
ruptures.
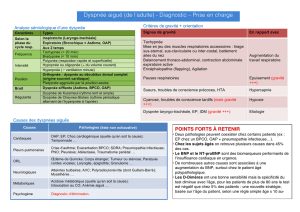
Démarche diagnostic
Signes de gravité :
1- Premiers signes d’aggravation
Signes de lutte, FR élevée ou basse, tirage, instabilité hémodynamique, troubles de la
conscience
2- signes de plus grande gravité
Hypoxémie sévère, hypercapnie avec troubles de la conscience, épuisement musculaire,
bradypnée avec arrêt respiratoire, bradycardie hypoxique avec arrêt cardiaque, coma.
Caractères de la dyspnée :
1- Mode de survenue : aigue, paroxystique, majoration d’une dyspnée chronique
2- type : bradypnée/polypnée, inspiratoire (VAS)/ expiratoire (VAinf), rythme
(Kussmaul ds l’acidose métabolique, Cheynes Stokes et origine neuro).
Contexte :
Le terrain, l’âge, les ATCD (respi ou cardiaque), les TT en cours.
Signes associés :
- respiratoire : toux et douleur thoracique
- cardio vasculaire, signes droits ou gauche, TVP, OMI
- généraux : infection, AEG
Examens complémentaires :
GDS, radio de thorax, ECG, bio

Dyspnée inspiratoire avec tirage
- obstacle de la trachée et VAS : corps étranger, œdème glottique, épiglottite, laryngite,
sténose laryngée et trachéale.
Dyspnée expiratoire + râles + sibilants
- BPCO, asthme, tumeur, corps étranger bronchique, formes spastiques de l’IVG
(crépitants et sibilants) et de l’EP.
Dyspnée avec râles crépitants
- diffus : OAP cardiogénique, œdème lésionnel
- localisée : pneumopathie infectieuse, EP avec infarctus pulmonaire
Dyspnée avec diminution unilatérale du MV
- pleurésie, épanchement (matité, abolition des VV), PNO ( tympanisme et abolition des
VV), atélectasie (VV N), rupture de coupole, paralysie phrénique.
Dyspnée sans bruits respiratoires anormaux
- EP + + +
- I cardiaque droite, HTAP, péricardite (calmée par la position penchée en avant).
Dyspnée aiguë : décompensation cardiaque vs respiratoire
BNP, sécrétion par les V Dt et G. Augmentation corrélée à la dysfonction Vaire. Si FE baisse,
BNP augmente.
BNP < 100 : OAP cardiogénique peu probable
BNP < 250 : OAP très probable
Dyspnée sans bruit respiratoire anormal
- anémie, acidose métabolique (Kussmaul), atteinte neuro-centrale (Cheynes Stockes),
dyspnée psychogéne.
1
/
4
100%