HISTOPATHOLOGY DES CANCERS BRONCHO

PATHOLOGIE DES CANCERS BRONCHO-PULMONAIRES
Vincent Thomas de Montpréville
Service de Pathologie
Centre Chirurgical Marie Lannelongue
La connaissance de leurs caractéristiques anatomo-pathologiques est indispensable pour la
prise en charge des cancers broncho-pulmonaires.
L’examen de prélèvements biopsiques ou cytologiques permet le diagnostic positif du cancer
et élimine les métastases et les autres causes de masse pulmonaire.
Le typage histologique, l’établissement du stade d’extension, la pathologie moléculaire et
l’étude de biomarqueurs orientent ensuite les indications thérapeutiques.
I- LES TYPES HISTOLOGIQUES
La classification actuelle est celle de l’OMS de 2015 [1].
Presque tous les cancers broncho-pulmonaires sont des carcinomes. Les autres types
(lymphomes, sarcomes…) ne représentent que moins de 1% des cas.
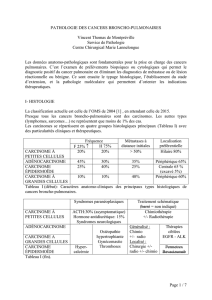
Les carcinomes se répartissent en quatre groupes histologiques principaux (Tableau I) avec
des particularités cliniques et thérapeutiques.
Fréquence
Métastases à
distance initiales
Localisation
préférentielle
F 25% ↑
H 75%
CARCINOME À
PETITES CELLULES
20%
20%
> 50%
Hilaire 80%
ADÉNOCARCINOME
45%
30%
35%
Périphérique 65%
CARCINOME
ÉPIDERMOÏDE
25%
40%
25%
Centrale 65 %
(excavé 5%)
CARCINOME À
GRANDES CELLULES
10%
10%
40%
Périphérique 60%
Tableau I (début): Caractères anatomo-cliniques des principaux types histologiques de
cancers broncho-pulmonaires.
Syndromes paranéoplasiques
Traitement schématique
(barré = non indiqué)
CARCINOME À
PETITES CELLULES
ACTH:30% (asymptomatique)
Hormone antidiurétique: 15%
Syndromes neurologiques
Chimiothérapie
+/- Radiothérapie
ADÉNOCARCINOME
Ostéopathie
hypertrophiante
Gynécomastie
Thromboses
Généralisé :
Chimio
+/- radio
Localisé :
Chirurgie +/-
radio +/- chimio
Thérapies
ciblées
EGFR - ALK
CARCINOME A
GRANDES CELLULES
CARCINOME
ÉPIDERMOÏDE
Hyper-
calcémie
Permetrex
Bevacizumab
Tableau I (fin).
Page 1 / 7

Carcinome à petites cellules :
Il s’agit habituellement d’une masse hilaire, plus ou moins nécrotique, engainant les
bronches et associée à des adénopathies médiastinales. Environ 5% se présentent sous forme
d’un nodule périphérique. De façon pratique, ces carcinomes à petites cellules souvent
métastatiques ont été classés en formes localisées ou diffuses, mais on doit actuellement
utiliser la classification TNM.
Les cellules s’y différencient de celles des autres carcinomes par une taille inférieure à 3
petits lymphocytes, par des noyaux denses sans nucléole, parfois écrasés, souvent moulés les
uns contre les autres et par un cytoplasme à peine visible.
Adénocarcinomes :
L’aspect macroscopique (et radiologique) typique est celui d’un nodule périphérique
avec souvent un centre fibreux et/ou une rétraction pleurale. Il peut aussi s’agir d’une masse
centrale, d’une lésion pseudo-pneumonique (évoquant alors une forme lépidique), d’une
atteinte diffuse liée à une lymphangite carcinomateuse et simulant une pneumopathie
interstitielle ou encore d’une atteinte pleurale simulant un mésothéliome.
Les aspects histologiques complexes sont reflétés dans la nouvelle classification (Tableau II).
Agressivité
In situ (BA pur), non mucineux ou rarement mucineux
+
A invasion minime (prédominance lépidique et invasion < 5 mm ou < 10%)
+
Invasif
classé selon le sous-type prédominant
lépidique (BA non mucineux)
++
Acineux
+++
Papillaire
+++
Micropapillaire
++++
Solide (peu différencié)
++++
Variantes rares : mucineux à prédominance lépidique (BA mucineux), cystadénocarcinome
mucineux, colloïde, fœtal (bas grade et haut grade), entérique
Tableau II : Classification des adénocarcinomes pulmonaires [1,2]
BA : Bronchiolo-Alvéolaire dans la classification précédente (OMS 2004).
L’adénocarcinome invasif (le plus fréquent) associe en proportions variées plusieurs sous-
types. Le sous-type prédominant doit être précisé. Le sous-type lépidique (anciennement
bronchiolo-alvéolaire) est caractérisé par une colonisation des revêtements alvéolaires par
les cellules tumorales sans lésion infiltrante.
Carcinome épidermoïde :
Il s’agit typiquement d’une tumeur bronchique centrale bourgeonnante ou infiltrante, avec
éventuellement une atélectasie d’amont. Il peut aussi se présenter comme une lésion
périphérique. C’est le type de carcinome le plus susceptible de s’excaver. Il évolue
principalement par extension locale directe et les métastases à distance sont moins
fréquentes que dans les autres cancers pulmonaires.
Les carcinomes épidermoïdes pulmonaires sont généralement moins bien différenciés qu’au
niveau ORL. Les formes peu différenciées sont plus souvent métastastatiques.
Carcinomes à grandes cellules et ses variantes :
Le diagnostic de carcinome indifférencié à grandes cellules est un diagnostic d’exclusion
qui ne peut être affirmé que sur prélèvement chirurgical ou après analyse immuno-
histochimique sur prélèvement biopsique.
Page 2 / 7

Les carcinomes combinés, comme le carcinome adénosquameux, associent plusieurs
composantes. Ils peuvent être méconnus sur prélèvement biopsique.
Le carcinome neuroendocrine à grandes cellules (3% des cancers pulmonaires) ne diffère
du carcinome à petites cellules que par la taille des cellules et le caractère nucléolé des
noyaux. Il en est par ailleurs très proche tant cliniquement que biologiquement (Tableau III).
Le carcinome basaloïde est une entité indépendante. Il peut simuler histologiquement un
carcinome à petites cellules mais n’a pas de différenciation neuro-endocrine. Il peut aussi
s’agir d’une variante de carcinome épidermoïde peu différencié.
Les carcinomes pléomorphes et sarcomatoïdes présentent une différenciation sarcomateuse
ou pseudo-sarcomateuse. Ils représentent environ 1% des cancers pulmonaires.
Le carcinome de type lympho-épithéliome est une forme très rare qui ressemble au
carcinome indifférencié du nasopharynx. Surtout en Chine, environ 60% des cas sont liés au
virus d’Epstein-Barr et non au tabac.
Les tumeurs neuroendocrines :
Il existe 4 entités réparties en 2 groupes (tableau III).
Associations
Malignité
Fréquence
Tumeurs bien
différenciées
Carcinoïde typique
(80-90%)
NEM 1
Hyperplasie NE
diffuse et
tumorlets
Faible
< 1%
Carcinoïde atypique
(10-20%)
Intermédiaire
Carcinomes
peu
différenciés
Carcinome NE à
grandes cellules
Tabac +++
Haute
3%
Carcinome à petites
cellules
20 %
Tableau III : Tumeurs neuroendocrines pulmonaires. (NE : neuroendocrine, NEM 1:
syndrome de néoplasies endocriniennes multiples de type 1)
Tumeurs des glandes bronchiques :
Elles ressemblent aux tumeurs des glandes salivaires. Le carcinome adénoïde kystique
(cylindrome) est la forme la moins rare. Il correspond à une tumeur très infiltrante de la paroi
trachéale ou bronchique.
II - LÉSIONS PRÉCANCÉREUSES
L’hyperplasie alvéolaire adénomateuse atypique est un probable précurseur des
adénocarcinomes pulmonaires. Des adénocarcinomes mucineux peuvent compliquer une
malformation congénitale adénomatoïde kystique.5
Le carcinome épidermoïde semble se développer selon la séquence hyperplasie et métaplasie
malpighienne - dysplasie - carcinome in situ, carcinome infiltrant au niveau des revêtements
bronchiques.
Des carcinomes non à petites cellules peuvent se développer sur une séquelle fibreuse ou au
sein d’une fibrose interstitielle diffuse.
L’hyperplasie neuro-endocrine diffuse et les tumorlets sont de probable précurseurs des
tumeurs carcinoïdes.
Il n’y a pas de lésion pré-néoplasique connue pour les carcinomes à petites cellules.
Page 3 / 7

III - MARQUEURS IMMUNO-HISTOCHIMIQUES DIAGNOSTIQUES
Des marqueurs peuvent aider à identifier la nature carcinomateuse d’une tumeur, à sous-typer
un carcinome ou à éliminer une métastase d’origine extra pulmonaire (Tableau IV) [3,4].
Marqueurs positifs
Marqueurs négatifs
CARCINOME À
PETITES CELLULES
Chromogranine, Kératines,
EMA, CD56; TTF1, Ki67++
CD 45
ADÉNOCARCINOME
TTF1 (sauf mucineux)
Napsine A
Kératine 7, ACE
Kératine 20 (sauf mucineux)
Récepteurs hormonaux
Calrétinine, Kératines 5/6
CARCINOME
ÉPIDERMOÏDE
Cytokératines 5/6
P63 ou P40
TTF1
CARCINOME À
GRANDES CELLULES
Cytokératine 7
TTF1 (50%)
Tableau IV : Principaux marqueurs immuno-histochimiques potentiellement utiles dans le
diagnostic des cancers pulmonaires.
Adénocarcinomes :
Le diagnostic différentiel se pose principalement avec les métastases pulmonaires
d’adénocarcinomes d’autres origines, qui sont plus fréquentes que les lésions primitives.
Le principal marqueur "spécifique" de l’origine pulmonaire est l’antigène TTF1
(Thyroid Transcription Factor 1), aussi exprimé dans les tumeurs thyroïdiennes. Le surfactant
et la napsine A sont moins sensibles et moins spécifiques.
Les adénocarcinomes pulmonaires se différencient des adénocarcinomes d’origine
gynécologique, et en particulier mammaire, qui expriment souvent les récepteurs aux
œstrogènes et à la progestérone. Ils se différencient des adénocarcinomes coliques qui sont
CK20+, CK7- et CDX2+, en sachant que les adénocarcinomes pulmonaires mucineux sont
CK7+ mais souvent TTF1-, CK 20+ et CDX2+.
En cas de carcinose pleurale, l’adénocarcinome se différencie du mésothéliome qui est ACE-,
CK5/6+ et calrétinine+.
Carcinome épidermoïde
La différenciation épidermoïde est caractérisée par le phénotype : p63+ (ou p40+), CK
5/6+ et TTF1-.
A la différence des adénocarcinomes, il n’y a pas de marqueur spécifique de l’origine
pulmonaire des carcinomes épidermoïdes, mais des marqueurs négatifs peuvent parfois être
utiles en cas de doute avec une tumeur d’autre origine (Tableau V).
TUMEURS
MARQUEURS
Carcinome épidermoïde cervico-utérin7
p16 (en rapport avec HPV)
Carcinome épidermoïde thymique
CD 5, CD 117
Carcinome urothélial8
CK 20, PS100, GATA3
Tableau V : Marqueurs de tumeurs pouvant simuler un carcinome épidermoïde pulmonaire
Carcinomes à grandes cellules
Une expression des cytokératines, de l’EMA ou de l’ACE peuvent aider à reconnaître la
nature carcinomateuse d’une tumeur indifférenciée.
Cinquante pourcents des carcinomes indifférenciés à grandes cellules sont TTF1+.
Page 4 / 7

Sur prélèvements de petite taille, un carcinome non à petites cellules, sans différenciation
morphologique et histochimique (bleu alcian -), peut être classé en probable adénocarcinome
lorsqu’il est TTF1+ et P63- ou probable carcinome épidermoïde si TTF1- et P63+.
Tumeurs neuro-endocrines :
Les principaux marqueurs neuroendocrines sont la chromoganine, la synaptophysine et
l’antigène CD56 (neural cell adhesion molecule, NCAM). En dehors des authentiques
tumeurs neuro-endocrines (tableau III), 10 à 20 % des carcinomes pulmonaires peuvent
présenter une expression de ces marqueurs, dont il ne paraît pas nécessaire de tenir compte.
Sur des biopsies petites ou écrasées, un carcinome à petites cellules peut devoir être
différencié d’un infiltrat lymphoïde (CD 45 +, kératines -, EMA -), d’une tumeur carcinoïde
(Ki-67 montrant un index mitotique faible) ou d’un carcinome épidermoïde peu différencié
(TTF1-, p63+).
L’expression de l’antigène TTF1 ne permet pas d’affirmer l’origine pulmonaire car un tiers
des carcinomes à petites cellules d’autres origines sont aussi TTF1+.
IV - PATHOLOGIE MOLÉCULAIRE ET BIOMARQUEURS THERAPEUTIQUES
La pathologie moléculaire peut mettre en évidence de nombreuses anomalies génétiques dans
les cancers pulmonaires (Tableau VI), certaines avec de possibles implications thérapeutiques.
CARCINOMES
A PETITES CELLULES
ADENOCARCINOMES
CARCINOMES
EPIDERMOÏDES
Mut. TP53 > 90%
Mut. TP53: 30-40 %
Mut. TP53: 50-80%
Mut. RB > 90%
Mut. KRAS: 25-30 %
Ampl. PIK3CA: 33%
Ampl. MYC: 20-30%
Mut. EGFR: 15 %
Ampl. FGFR1: 15-25 %
Mut. EGFR < 1%
Ampl. MET: 10 %
Ampl. MET: 5 %
Réarr. ALK: 5 %
Mut. DDR2: 4%
Mut. HER2: 4%
Mut. BRAF: 2%
Mut. PIK3CA: 2%
…
Mut. BRAF: 1%
Réarr. ROS1: 1%
Tableau VI : Fréquences et types des principales anomalies génétiques dans les carcinomes
pulmonaires [1, 5]. Mut.= mutations, Ampl. = amplifications, Réarr. = réarrangements.
Anomalies moléculaires étudiées en pratique clinique
Les gènes EGFR et ALK sont analysés en routine dans les carcinomes non à petites
cellules et non épidermoïdes.
Les mutations du gène de l’EGFR (Epithelial Growth Factor Receptor) s’observent dans les
adénocarcinomes, surtout de type lépidique et en particulier chez des femmes, non fumeuses
et d’origine asiatique. Les patients dont le cancer présente une mutation activatrice peuvent
bénéficier d’un traitement ciblé par inhibiteur de tyrosine kinase (TKI) : gefitinib (Iressa®) ou
erlotinib (tarceva®). Les principales mutations activatrices sont une délétion de l’exon 19
(45%) ou une substitution du codon 858 de l’exon 21 (40%). Le type de mutation doit être
précisé car certaines mutations confèrent une résistance primaire (insertion sur l’exon 20) ou
secondaire (T790M) aux TKI.
Les réarrangements du gène ALK (Anaplastic Lymphoma Kinase) s’observent surtout dans
les adénocarcinomes solides et mucineux, en particulier chez des sujets jeunes, peu ou non
fumeurs. Les réarrangements décrits du gène ALK sont des inversions et fusions,
Page 5 / 7
 6
6
 7
7
1
/
7
100%