LES COMPLICATIONS NEUROLOGIQUES DE LA

HSAINI Y., MOUNACH J., ELMARJANY M*., ZERHOUNI A., SATTE A.,
KAROUACHE A., SEMLALI A, BOULAHRI T, BOURAZZA A.,
MOSSEDDAQ R.
Service de Neurologie
* Service de Radiothérapie
Hôpital Militaire d’Instruction Med V. Rabat. MAROC
LES COMPLICATIONS
LES COMPLICATIONS
NEUROLOGIQUES DE LA
NEUROLOGIQUES DE LA
RADIOTHERAPIE: Apport de l
RADIOTHERAPIE: Apport de l’
’imagerie
imagerie


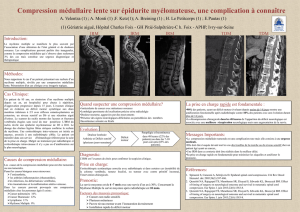
la radionécrose du système nerveux central est
une complication rare, mais grave de
l’irradiation des cancers
Elle est secondaire à un mécanisme ischémique
des vaisseaux de moyen et petit calibre.
L’imagerie par résonance magnétique (IRM),
et la neuro-imagerie fonctionnelle en
représentent le temps fort du diagnostic.


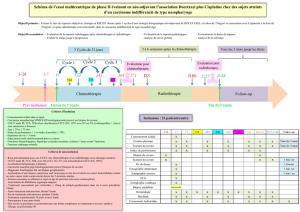
Etude r
Etude ré
étrospective : 2002
trospective : 2002-
-2008
2008
Six patients: 5 hommes, une femme
Six patients: 5 hommes, une femme
Ayant b
Ayant bé
én
né
éfici
ficié
éauparavant de s
auparavant de sé
éances de
ances de
radioth
radiothé
érapie pour cancer du larynx (deux cas),
rapie pour cancer du larynx (deux cas),
et cancer du cavum (quatre cas)
et cancer du cavum (quatre cas)
Hospitalis
Hospitalisé
és pour un syndrome m
s pour un syndrome mé
édullaire
dullaire
dans trois cas, un syndrome c
dans trois cas, un syndrome cé
ér
ré
ébelleux dans
belleux dans
deux cas, et un syndrome alterne dans le
deux cas, et un syndrome alterne dans le
dernier cas.
dernier cas.
Tous nos malades avaient b
Tous nos malades avaient bé
én
né
éfici
ficié
éd
d’
’une
une
IRM.
IRM.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%