protocole de mémoire - Académie Sutherland

Année 2009
Pour le
DIPLÔME EN OSTÉOPATHIE (D.O.)
Présenté et soutenu publiquement
Le 15 septembre 2009
À Montréal
Par
Fontaine, Luc
Membres du jury
Président : VOYER, Guy D.O.
Assesseurs : SANDERSON, Éric D.O.
TURMEL, Serge D.O.
MICHEL, Daniel D.O.
MALLETT, Dominic D.O.
DURAND, Véronique D.O.
DUFRESNE, Carl D.O.
Directeur du mémoire : GAGNON, Luc D.O.
La libération fasciale de l’épaule lors du traitement
ostéopathique des brachialgies

Année 2009
Pour le
DIPLÔME EN OSTÉOPATHIE (D.O.)
Présenté et soutenu publiquement
Le 15 septembre 2009
À Montréal
Par
Fontaine, Luc
Né le 24 février 1973 à Montréal, Canada
Membres du jury
Président : VOYER, Guy D.O.
Assesseurs : SANDERSON, Éric D.O.
TURMEL, Serge D.O.
MICHEL, Daniel D.O.
MALLETT, Dominic D.O.
DURAND, Véronique D.O.
DUFRESNE, Carl D.O.
Directeur du mémoire : GAGNON, Luc D.O.
La libération fasciale de l’épaule lors du traitement
ostéopathique des brachialgies

II
Remerciements
Nous remercions monsieur Guy Voyer D.O. de son enseignement, de sa patience pendant
notre cheminement, de sa volonté de partager son savoir ostéopathique et de son amour de
l’ostéopathie.
Nous remercions également monsieur Daniel Michel D.O. de ses commentaires éclairés qui
nous ont fait « réfléchir » l’ostéopathie. Son enseignement et sa volonté de nous faire
comprendre le corps humain nous ont permis de grandir, de cheminer sur la voie de
la connaissance.
Nous remercions notre directeur de mémoire, monsieur Luc Gagnon D.O. de sa très grande
patience, de son écoute et de ses paroles qui ont toujours réussi à nous garder sur la voie de
l’ostéopathie, de la persévérance et de l’espoir.
Nous aimerions remercier Mélanie Godin D.O. et Patricia Simard D.O. d’avoir la volonté
de poursuivre la tradition de l’ostéopathie et de mettre tant d’efforts pour que leurs
étudiants soient heureux dans un environnement propice à l’ostéopathie. Merci de
maintenir cette école, car elle est riche d’enseignement et d’expériences. Nous remercions
Chantale Bertrand D.O. d’avoir accepté de prendre le rôle de professeur, ce qui nous a
permis de continuer notre chemin sur la voie de la connaissance.
Nous voulons remercier Diane Villemaire du support et des encouragements fournis tout au
long de notre formation, et particulièrement lors de l’écriture de notre mémoire. Nous
aimerions aussi offrir un merci particulier à Martine Lamoureux, qui nous a subi jusque
dans sa clinique.
Nous nous en voudrions finalement d’oublier notre tendre moitié, Natacha, qui nous
accompagné patiemment avec sourire, écoute, amour et complicité tout au long de ce
voyage, et notre mère, Francine, pour son support maternel plein d’encouragement et
d’amour. À notre famille, nous donnons le plus grand des remerciements.

III
Table des matières
REMERCIEMENTS ................................................................................................................................. II
RÉSUMÉ ................................................................................................................................................ VI
ABSTRACT .......................................................................................................................................... VII
HYPOTHÈSE DE RECHERCHE ................................................................................................................. 1
CHAPITRE 1 : INTRODUCTION ............................................................................................................... 1
CHAPITRE 2 : L’OSTÉOPATHIE, UNE PHILOSOPHIE .............................................................................. 4
2.1 Le corps humain est un tout, une unité de fonction ..................................................................... 4
2.2 Le rôle de l’artère est absolu ........................................................................................................ 5
2.3 Le corps humain possède une capacité d’autodéfense, d’autorégulation et d’autoguérison ........ 5
2.4 Il y a interdépendance entre structure/fonction et fonction/structure ........................................... 5
2.5 L’ostéopathie, une approche systémique et complexe ................................................................. 6
2.6 La dysfonction somatique, un exemple de globalité .................................................................... 8
2.7 Auto-éco-émergence .................................................................................................................... 9
CHAPITRE 3 : LA BRACHIALGIE .......................................................................................................... 10
3.1 Définitions ................................................................................................................................. 10
3.2 Étiologie de la brachialgie ......................................................................................................... 10
3.3 L’investigation et le traitement de la brachialgie ....................................................................... 13
CHAPITRE 4 : LES FASCIAE ................................................................................................................. 16
4.1 Embryologie .............................................................................................................................. 16
4.2 Les fonctions du tissu conjonctif ............................................................................................... 17
4.2.1 Le rôle fascial dans la conduction générale du liquide céphalo-rachidien .................... 19
4.3 La composition du tissu conjonctif ............................................................................................ 20
4.4 Les types de tissus conjonctifs ................................................................................................... 23
CHAPITRE 5 : L’ANATOMIE ................................................................................................................. 25
5.1 Le plexus brachial ...................................................................................................................... 25
5.1.1 Le nerf musculo-cutané ................................................................................................. 27
5.1.2 Le nerf médian .............................................................................................................. 27
5.1.3 Le nerf ulnaire ............................................................................................................... 28
5.1.4 Le nerf cutané antébrachial ........................................................................................... 28
5.1.5 Le nerf radial ................................................................................................................. 28
5.1.6 Le nerf axillaire ............................................................................................................. 29
5.1.7 Les nerfs collatéraux ..................................................................................................... 30
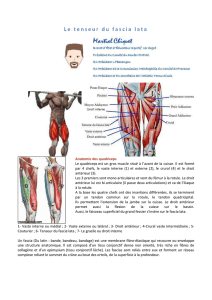
5.2 Les fasciae de l’épaule ............................................................................................................... 31
5.2.1 Les fasciae postérieurs de l’épaule ................................................................................ 33
5.2.2 Le plancher de la fosse axillaire .................................................................................... 35
5.2.3 Les fasciae antérieurs de l’épaule .................................................................................. 38
5.2.4 Les rapports du fascia clavi-coraco-axillaire ................................................................. 44

IV
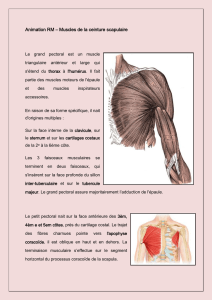
5.3 Les muscles de la racine du membre supérieur .......................................................................... 46
5.3.1 Les muscles mobilisateurs et stabilisateurs de l’articulation scapulo-humérale ........... 49
CHAPITRE 6 : LA BIOMÉCANIQUE DE L’ÉPAULE ................................................................................. 52
6.1 La mobilité du complexe articulaire de l’épaule ........................................................................ 56
6.1.1 Abduction ...................................................................................................................... 57
6.1.2 Flexion .......................................................................................................................... 59
6.1.1 Extension ....................................................................................................................... 60
6.1.2 Rotation externe ............................................................................................................ 60
6.2 L’habitus asthénique au niveau de l’épaule ............................................................................... 61
6.3 Élévation de l’humérus au niveau de la scapulo-humérale ........................................................ 63
CHAPITRE 7 : EXPLICATION DE LA CHAÎNE THÉRAPEUTIQUE ........................................................... 65
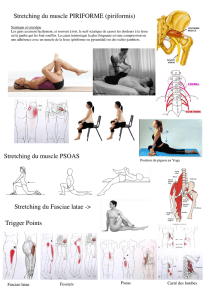
7.1 Utilisation des pompages articulaires ........................................................................................ 65
7.2 Utilisation des techniques de normalisation fasciale ................................................................. 66
7.2.1 Normalisation du fascia du muscle grand dorsal ........................................................... 66
7.2.2 Normalisation du fascia suspenseur de Leblanc et du fascia suspenseur de l’aisselle
de Gerdy ........................................................................................................................ 67
7.2.3 Normalisation du fascia pectoral profond ..................................................................... 67
7.2.4 Normalisation fasciale du deltoïde ................................................................................ 68
7.2.5 Normalisation de la gléno-humérale en décoaptation axiale ......................................... 68
7.2.6 Normalisation de la gléno-humérale en rotation interne et en rotation externe ............. 68
7.2.7 Normalisation de la scapulo-thoracique ........................................................................ 68
7.2.8 Normalisation de l’arcade de Struthers (ligament brachial interne) ............................... 69
7.2.9 Normalisation de la fosse ovale (Gerdy-Leblanc) ......................................................... 69
7.2.10 Normalisation du fascia intrinsèque du petit pectoral ................................................... 69
7.2.11 Normalisation du fascia clavipectoralis ......................................................................... 69
7.2.12 Normalisation du fascia extrinsèque du petit pectoral ................................................... 70
7.2.13 Normalisation du fascia pectoro-axillaire ..................................................................... 70
7.2.14 Pompage du creux axillaire ........................................................................................... 70
7.2.15 Exercices d’étirement .................................................................................................... 70
7.2.16 Renforcement musculaire des muscles interscapulaires ................................................ 71
CHAPITRE 8 : LA MÉTHODOLOGIE ...................................................................................................... 72
8.1 Les critères d’inclusion .............................................................................................................. 72
8.2 Les critères d’exclusion ............................................................................................................. 72
8.3 Description des instruments de mesure ...................................................................................... 73
8.4 Procédure d’évaluation et de traitement .................................................................................... 75
8.5 La chaîne de traitement du groupe cible .................................................................................... 76
CHAPITRE 9 : LES RÉSULTATS ET L’ANALYSE STATISTIQUE .............................................................. 77
9.1 Statistiques descriptives ............................................................................................................. 77
9.2 Analyse de la douleur brachiale (échelle de 0 à 10) .................................................................. 78
9.3 Analyse de la douleur interscapulaire sur une échelle de 0 à 10 ................................................ 80
9.4 Analyse de la douleur cervicale sur une échelle de 0 à 10 ......................................................... 81
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
1
/
135
100%