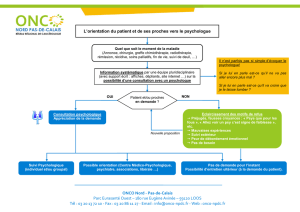
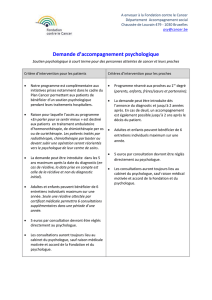
Télécharger - Oncauvergne

« le travail à l’hôpital consiste à permettre aux patients d’être sujet de leur histoire et non objet d’un destin »
Ginette RAIMBAULT
Les écrits du psychologue à l’hôpital
Ce travail s’appuie sur ma pratique en service d’Oncologie (hôpital de jour/semaine) depuis
trois années et se nourrit d’une formation portant sur les écrits professionnels du psychologue
à l’hôpital.
1 - Les écrits du psychologue dans le dossier patient
Le psychologue en tant qu’acteur de soins ou agent de soins (1) contribue à la prise en charge
médicale du patient dans un service. Il peut être amené à noter quelques éléments dans le
dossier (médical ou infirmier) ; éléments qui lui semblent utiles pour le suivi du patient.
C’est une décision individuelle, rien n’oblige légalement le psychologue à le faire. A chacun
de mesurer ce qu’il met et la pertinence des éléments à partager (partageable) pour le suivi.
Ces écrits peuvent répondre à différents objectifs qu’on peut appréhender comme ça dans un
premier temps : une façon de borner (border) un réel, une volonté de laisser une trace et/ou de
répondre à une demande du patient qui souhaite par exemple être entendu de l’équipe…etc.
Remarque
:
Un dossier patient ne peut être ouvert que s’il entre dans la fil active. Pour cela il faut qu’il
soit enregistré à la sécurité sociale, et il doit obligatoirement passer par un RDV auprès d’un
médecin avec la pose d’un diagnostic.
Le dossier psychologique en lui-même est un dossier virtuel. N’a pas d’existence propre, peut
être inséré dans le dossier médical.
Le dossier patient est différent du dossier médical. Le dossier du patient doit refléter la
diversité des interventions de tous les professionnels et spécialités rencontrés par le patient.
C’est un abus de langage de l’appeler dossier médical. A préciser.
Au niveau juridique : le dossier du patient
Le contenu du dossier du patient
en établissement de santé doit comporter un minimum de
pièces qui sont définies précisément par l’article R 1112-2 du code de la santé publique.
Aucune mention sur les écrits du psychologue dans cet article.
Au-delà des dispositions juridiques, l’agence nationale d’accréditation et d’évaluation en
santé (ANAES), devenue la Haute Autorité de Santé ( HAS), a su dès 2003 attirer l’attention
des professionnels sur le rôle essentiel de ce dossier, « outil » au service de la prise en charge
du patient et de la continuité des soins. En effet, le guide « Dossier du patient : amélioration
de la qualité de la tenue et du contenu – Réglementation et recommandations » élaboré par
l’ANAES en juin 2003 précise que «la continuité des soins nécessite le partage des
informations entre tous les professionnels prenant ou ayant pris en charge le patient à
quelque titre que ce soit et dans les limites de ce qui est nécessaire à leur mission. Les
rapports d’un psychologue ou d’un travailleur social ont un statut que la législation et la
réglementation n’ont pas plus précisé que la jurisprudence. Toutefois, ils peuvent faire
partie intégrante du dossier du patient s’ils ont été réalisés par un professionnel au sein
d’une équipe dirigée par un médecin et qu’ils ont été joints au dossier du patient dont ils sont
indivisibles. Ainsi, les informations recueillies par un psychologue ou un travailleur social
doivent pouvoir être accessibles aux autres professionnels, si elles sont utiles à la prise en

charge du patient. Dans tous les cas, la notion du contact avec le psychologue ou le
travailleur social doit figurer par écrit dans le dossier médical».
Caroline KAMKAR. Juriste.
Art.12 du code de déontologie des psychologues :
«Le psychologue est le seul responsable de ses conclusions. Il fait état des méthodes et outils
sur lesquels il les fonde, et il les présente de façon adaptée à ses différents interlocuteurs, de
manières à préserver le secret professionnel………Les intéressés ont le droit d’obtenir un
compte-rendu compréhensible des évaluations le concernant, quels qu’en soient les
destinataires………Lorsque ces conclusions sont présentées à des tiers, elles ne répondent
qu’à la question posée et ne comportent les éléments d’ordre psychologique qui les fondent
que si nécessaire »
Art.14 du code de déontologie :
«Les documents émanant d’un psychologue (attestation, bilan, certificat, courrier, rapport)
portent son nom, l’identification de sa fonction, ainsi que ses coordonnées professionnelles,
sa signature et la mention précise du destinataire…Le psychologue n’accepte pas que d’autre
que lui-même modifient, signent ou annulent les documents relevant de son activité
professionnelle. Il n’accepte pas que ses compte-rendus soient transmis sans son accord
explicite, et il fait respecter la confidentialité de son courrier »
2 - La transmission des informations dans le dossier
Les écrits du psychologue insérés dans le dossier patient pourront être consultés par les
professionnels de l’établissement et par le patient lui-même à sa demande. Il est donc
obligatoire d’informer le patient de l’existence de ces écrits ainsi que d’obtenir son
consentement.
Il semble évident que le psychologue tient compte de tous ces éléments au moment de rédiger.
- Notion de secret professionnel et secret partagé à différencier
Lire l’article L1110-4 (code de la santé publique) sur le droit au respect de la vie privée des
patients et du secret des informations la concernant. Et l’article 226-13 du code pénal sur la
révélation des informations.
Remarque :
Il y a une procédure d’accès au dossier pour les patients art. L 1111-7 al. 2 et 3.
Au niveau clinique.
2.1 - En Service hôpital de jour/semaine et /ou en Rhumatologie
La pratique en Oncologie me montre plusieurs façons d’appréhender les écrits, ils peuvent en
effet se présenter de différentes manières : soit sous forme de message dans un dossier à
l’adresse par exemple des équipes (psychologue un peu messager), l’équipe peut être à
l’origine de cette demande.
Les écrits peuvent être aussi plus directifs et se présenter comme défenseur du patient
(psychologue un peu avocat) lorsque par exemple un sujet peut être pris dans plusieurs
discours (proche, équipe…). Essayer dans ce cas de restituer le positionnement du patient face
à certaines décisions médicales, toujours avec son accord. Exemples : Sortie d’hospitalisation,
retour à la maison, demande de SSR, demande de Long séjour, volonté de se soigner, désir de
mourir…).
Quant aux écrits en lien avec les désirs inconscients du sujet, il s’agit plutôt je pense de
mettre des mots sur des volontés donc de rester plutôt dans le registre conscient. Pour ma

part, les désirs d’un sujet sont au cœur de son intimité et je n’en fais donc que rarement part à
l’écrit. (J’y reviendrai)
2.2 - Les Ecrits dans le cadre des entretiens suite à l’annonce du diagnostic et ou du
pronostic
Ce sont pour moi des entretiens de prise de contact qui permettent une première rencontre
avec les patients.
Ces écrits me semblent répondre à une demande plus formelle s’inscrivant dans une logique
plutôt administrative du suivi du patient à l’hôpital. Ces écrits doivent malgré tout essayer de
se décentrer des objectifs de déresponsabilisation ou de démarche qualité du service.
J’observe parfois que ce qui semble être proéminent à ce niveau là ce n’est pas tant la trace
inconsciente du sujet que celle laissée sur le dossier, répondant à la question : «Est ce que le
patient à bien été vu par le ou la psychologue». Sous-jacent à cela, est-ce que la procédure
légale a bien été respectée ?
Je m’arrange avec ces demandes là, cela fait partie de notre travail de réussir à les faire
évoluer et à tenter d’ouvrir pour les équipes sur par exemple la compréhension de la demande
effective du patient ainsi que la question du désir.
Je peux vous en donner quelques exemples :
Je transcris dans le dossier si le patient a entendu le diagnostic, s’il nomme la maladie et
parfois quels mots il utilise, ou s’il n’en parle pas du tout ou inversement (en parle)
beaucoup. Je crois que cela aide les équipes à respecter le rythme et l’individualité du patient.
L’écrit dans ce cas permet de laisser une trace dans le dossier qui sera moins soumise aux
déformations orales.
Exemple : Entretien psychologique mis en place à la suite de l’annonce de la maladie et de la
première chimio. Mme B évoque sa maladie (polype, cancer, sarcome, chimio et récidive). A
été clairement informée et par de nombreuses personnes.
Entretien psychologique : Beaucoup de réaménagement à intégrer dans sa vie (perte maison,
perte autonomie, éloignement familial). Le diagnostic de la maladie semble encore flou et pas
au devant de toutes ses préoccupations.
Dans ce cas de figure, les écrits peuvent permettre à l’équipe d’identifier un positionnement
individuel des sujets face à la maladie. Les équipes peuvent ainsi cheminer avec l’idée par
exemple qu’un sujet en fonction de ce qu’il est ne peut pas tout entendre, ni tout comprendre.
Qu’un sujet réagit à un savoir en fonction de sa personnalité psychique, de son histoire et de
son ressenti.
Les écrits peuvent éviter (ou révéler) certaines distorsions et/ou transformations entre ce qui
est dit par l’émetteur (équipe, médecin) et le message qui est reçu par le récepteur (le patient).
Il s’agit de travailler sur cette représentation au niveau social d’une communication parfaite,
idéale entre ce que le médecin croit dire à son patient et ce qui est réellement entendu par ce
patient. Il n’est de toute façon pas possible de maîtriser le langage (raptus, lapsus, vocabulaire
choisi par l’émetteur et pour le récepteur, compréhension intellectuelle du vocabulaire
médical choisi), mais l’écrit peut tenter de borner certaines annonces où un réel de la maladie
reste impossible à nommer.

2.3 - La question des affects
Il m’arrive d’écrire que les affects exprimés sont en lien avec l’événement vécu, cela semble
banal mais les équipes ont besoin parfois d’entendre qu’une personne qui pleure, ou ressent de
la colère, se replie sur elle etc., est entrain de réagir « normalement » à ce qui lui arrive. La
colère, les larmes semblent être des affects de moins en moins acceptés (tolérés) à l’hôpital
finalement. On peut entendre au sujet de quelqu’un qui pleure (ou est agressive ou
silencieuse) : « elle ne va pas bien » « pourquoi ? » « Parce qu’elle pleure! »
Essayer de borner ces représentations des soignants car ce sont elles qui sont à l’origine d’un
jugement sur ce qui fait la force ou la faiblesse chez une personne.
En référence à Freud, on s’interroge en effet différemment si c’est une petite fille ou une
adulte qui pleure parce qu’elle a cassé sa poupée. Il ne s’agit pas de cela à l’hôpital. Il me
semble que cela peut être plus inquiétant quelqu’un qui ne réagit pas.
Exemple : M. S est épuisé par tous les examens et l’attente du diagnostic pour enfin
commencer le traitement. Attend son retour à la maison. Beaucoup de tristesse exprimée en
lien avec la peur du diagnostic du Cancer.
Remarque : la fille d’une patiente qui se meurt ; la fille est décrite par l’équipe comme
hystérique car a exprimé trop d’émotion face à la situation, elle était décrite comme réagissant
de manière disproportionnée.
Y a-t-il une grille de comportement social normal ?
2.4 - Le désir du patient
Les écrits du psychologue peuvent me semble-t-il dire un quelque chose du désir du patient,
ici nous nous retrouvons au cœur de notre pratique de clinicien même si ce désir est plutôt
classiquement dirigé vers le patient (jusqu'à ce qu’il le reconnaisse).
Avec le désir vient aussi la question de la demande, un écrit dans un dossier peut être
l’occasion de recentrer la demande sur celui qui l’a adressé, en l’occurrence un médecin, un
soignant et de signifier par exemple que tel ou tel patient n’est pas en demande de suivi
psychologique.
Les volontés et/ou désirs du patient sont souvent difficiles à entendre pour les équipes
médicales car beaucoup d’enjeux institutionnels (libérer les lits…etc.) et de demandes
familiales viennent s’y greffer. Il me semble donc utile que notre place permette une
libération de la parole du sujet pris dans ces enjeux avec en plus à gérer lui-même son propre
conflit interne. Essayer ensuite d’en dire quelque chose et parfois de l’inscrire dans le dossier
pour laisser une trace (cette trace peut parfois obliger un médecin à tenir compte du désir et de
la parole du patient) : lorsqu’un patient tente de refuser les longs séjours ou une
hospitalisation dans un autre centre ou service ou refuse de rester à l’hôpital et veut rentrer à
la maison…)
Exemple : (question équipe : l’après hospitalisation) Mme B a entendu le diagnostic,
cependant il est trop tôt pour elle pour répondre à la question de son devenir après
l’hospitalisation. Reste cependant avec l’idée de rentrer à la maison si possible. Evoque
possibilité d’un mauvais pronostic.

2.5 Dans le cadre des consultations en externe
Les consultations en externe, les suivis psychothérapeutiques ne donnent pas lieu pour moi à
un écrit dans le dossier médical.
3 - Autres écrits
3.1 - Le rapport d’activité
Pour tenter d’apporter une lisibilité de notre pratique dans un service médical.
Tenter de porter une dimension qualitative au quantitatif demandé.
Travail de réflexion.
Il est conseillé d’adresser ce rapport (qualitatif et quantitatif) au chef de service et /ou
responsable de pôle ainsi qu’à la direction. Ceci dans le but de faire connaître notre travail et
ne pas voir disparaître son poste du jour au lendemain effacé par la logique administrative.
Les écrits peuvent permettre d’exister institutionnellement, de clarifier notre place, notre
utilité spécifique…
3.2 - Certificat et attestation
Aucune obligation de les remettre. Ces écrits professionnels doivent toujours être remis en
mains propres au patient suivi et demandeur de ce document. Attention dès que c’est écrit,
peut être mis entre différentes mains.
(1) Statut particulier des psychologues en regard du décret du 30 janvier 1991, acteur de la
démarche de soins mais non professionnel de santé au sens strict. Associé au soin au sens
général. Les psychologues ont fait voter une loi pour la protection sur le titre en 1985 qui
nous a placés comme discipline autonome, ne dépendant donc ni du ministère de la santé ni
de l’éducation nationale. Ceci pour éviter de devenir des auxiliaires médicaux. Nous
contribuons, nous sommes membre d’une équipe, agent de soin….
1
/
5
100%