Télécharger le livre blanc

®
L’érythème fessier
chez les nouveau-nés :
causes et mesures d’atténuation
Docteurs Josh Gregorio et Karien Rodriguez
Kimberly-Clark Corp., 2015

L’érythème fessier chez les nouveau-nés : causes et mesures d’atténuation
Docteurs Josh Gregorio et Karien Rodriguez, Kimberly-Clark Corp., 2015
www.huggieshealthcare.com
• Changer fréquemment la couche, aérer la peau emmaillotée et
enlever les irritants cutanés comme les excréments et l’urine
contribue à garder la peau propre et sèche. Les crèmes et les
lotions forment aussi une barrière entre la peau et le contenu
de la couche été protègent davantage la peau.
• Un revêtement extérieur amélioré et respirant permet à l’air
de circuler à travers la couche pour minimiser l’humidité
emprisonnée à l’intérieur. Des systèmes et des matériaux
absorbants avancés épongent rapidement les liquides et les
éloignent de la peau, tout en orant une plus grande capacité
d’absorption.
Qu’est que l’érythème
fessier (dermite du siège)?
Les causes premières de
l’érythème fessier
Garder la peau propre
et sèche aide à prévenir
l’irritation
Les couches jetables
d’aujourd’hui sont
conçues pour favoriser
la bonne santé cutanée
• L’érythème fessier, ou dermite du siège, est le terme
générique utilisé pour décrire l’inammation cutanée
des parties emmaillotées.
• Les nouveau-nés en bonne santé âgés de 9 à 12 mois courent
un risque plus élevé de faire un érythème fessier, tout comme
les nouveau-nés prématurés, étant donné que leur barrière
cutanée n’est pas entièrement formée.
• L’humidité de la peau – L’humidité de la couche augmente
l’humidité de la peau, ce qui compromet la barrière cutanée
et permet aux irritants de pénétrer dans les couches
cutanées plus profondes. L’humidité cutanée engendre
aussi un pH élevé nocif pour la peau.
• Contact prolongé de la peau avec les excréments –
Les excréments contiennent des enzymes qui détériorent
la peau, provoquant ainsi de l’inammation et des rougeurs.
L’urine combinée aux excréments élève le pH cutané, ce qui
rend les enzymes fécales encore plus irritantes pour la peau
des bébés.
SOMMAIRE
10.19.2016v1

3
L’érythème fessier chez les nouveau-nés : causes et mesures d’atténuation
Docteurs Josh Gregorio et Karien Rodriguez, Kimberly-Clark Corp., 2015
Introduction
Les nourrissons de moins de deux ans, les nouveau-nés prématurés en particulier,
sont susceptibles de développer de l’irritation cutanée sur leurs parties emmaillotées.
Une surhydratation ou un contact prolongé de la peau avec l’urine et les excréments
peut résulter en une détérioration de la barrière cutanée (la couche de protection
cutanée extérieure) et causer de l’irritation et des éruptions cutanées. C’est ce qu’on
appelle érythème fessier ou dermatite du siège, terme générique utilisé pour décrire
l’inflammation cutanée des parties emmaillotées.
L’érythème fessier compte parmi les problèmes de peau les plus courants chez les
nourrissons. Il couvre entre 10 et 20 % de tous les problèmes cutanés traités par les
pédiatres et apparaît le plus souvent chez les bébés de 9 à 12 mois1,2. Sans traitement,
l’irritation cutanée progressive des parties emmaillotées peut engendre des infections
secondaires, notamment le candida albicans (dermatose de genre candida) et des
infections bactériennes. Les infections secondaires exigent un traitement additionnel
prodigué par un médecin.
Les types d’érythème fessier
Bien qu’il existe plusieurs types de de dermites du siège (tableau 1), les plus courantes sont
des réactions non allergiques d’ordre chimique, physique ou mécanique produisant une
irritation appelée dermatite de contact irritante.
Tableau 1 : Catégories au sens large des dermatites des parties emmaillotées3.
Type d’éruption Catégorie comprenant
Irritation causée directement ou
indirectement par la couche.
Dermatose : dermatite de contact irritante,
miliaria, intertrigo, dermite du siège
candida et granulome glutéal infantile
Irritation apparaissant ailleurs, mais
pouvant être excessive à l’entrejambe
étant donné le port irritant de la couche.
Dermatite atopique, dermatite
séborrhéique et psoriasis
Irritation apparaissant dans la partie
emmaillotée, indépendamment du port
de la couche.
Irritation associée à l’impétigo
bulleux, histiocytose langerhansienne,
acrodermatite entéropathique (carence
en zinc), syphilis congénitale, gale et VIH

4
Classification de l’érythème fessier
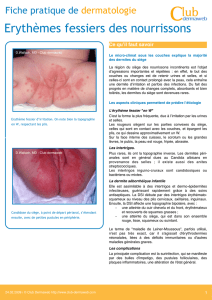
L’érythème fessier peut être considéré léger, modéré ou grave, tout dépendant de l’atteinte
cutanée et du degré d’inflammation (figure 1). L’érythème fessier léger se caractérise par
une irritation luisante avec ou sans squames, alors que les cas plus graves d’érythème
intense présentent des ulcérations et des éruptions de pustules et de vésicules.
Figure 1 : Images représentant différents niveaux de gravité d’érythème fessier :
(A) peau en bonne santé, (B) léger, (C) modéré, (D) grave.
Causes et facteurs de risque
La cause exacte (l’étiologie) de l’érythème fessier n’est pas bien connue. Toutefois, on
sait que plusieurs facteurs situés dans l’environnement emmailloté contribuent aux
manifestations d’érythème fessier. Des recherches exhaustives dans le domaine ont
démontré que des facteurs comme les irritants chimiques ou mécaniques, le pH cutané,
la surhydratation de la peau, l’enfermement cutané, la diarrhée, l’âge gestationnel et les
médicaments contribuent à l’occurrence et à la gravité de l’érythème fessier5-7.
Facteurs contribuant à l’apparition d’érythème fessier :
• Surhydratation cutanée
• Enfermement cutané
• Excréments et enzymes fécales
• Changements de couche peu fréquents
• Nettoyage et séchage incomplets de la peau emmaillotée
• Régime alimentaire du nouveau-né
A
C
B
D

5
Par ailleurs, les pratiques et comportements des soignants influencent aussi les
occurrences d’érythème fessier – changements de couche peu fréquents, nettoyage
et séchage incomplets de la peau emmaillotée, régime alimentaire (il est prouvé que
les bébés nourris au sein présentent moins d’incidence d’érythème fessier) et recours
insuffisant ou inexistant aux agents de protection cutanée. En théorie, l’érythème fessier
se développe à partir d’irritants fécaux laissés sur la peau et pouvant se mêler à l’urine
pour élever le pH cutané7. Ce phénomène provoque également la détérioration de la
peau et l’infiltration d’irritants dans la peau. Combiné à une hydratation ou une humidité
cutanées accrues, le frottement mécanique de la couche affaiblit encore plus la barrière
cutanée, permettant à d’autres irritants, aux bactéries ou aux champignons de pénétrer
dans la peau. Une humidité prolongée peut mener à l’infection liée à l’infiltration de
champignons candida albicans et provoquer une infection à levures. La figure 2 illustre la
formation de l’érythème fessier.
Figure 2 : Les facteurs intervenant dans le déclenchement et la propagation de l’érythème
fessier détériorent la couche cornée (CC) et provoquent une réaction cutanée immunitaire7.
Enfermement ou surhydratation de la peau
finissant par perturber la bicouche lipidique
pénétrer les irritants
La bicouche lipidique perturbée
endommage l’architecture de la CC,
permettant aux microorganismes
de pénétrer dans les couches
cutanées et de provoquer une
réaction immunitaire.
Les irritants pénètrent dans la
peau et provoquent une réaction
immunitaire des cellules cutanées.
La libération de cytokines
inflammatoires provoque
l’érythème.
Enzymes fécales ou autres irritants
finissant par dégrader la CC et faire
Couche cornée (CC)
 6
6
 7
7
 8
8
1
/
8
100%