Les systèmes de réparation de l`ADN

10/02/2016
1
Stratégies diagnostiques et
thérapeutiques innovantes
Responsable :
P.O. Schischmanoff 01 48 95 59 28
Programme 2016 : 8 cours - 2 ECTS
date horaire Salle intervenant intitulé
09 02 16 - 18h 1-154
P.O.
Schischman
off
Dépistage et diagnostic moléculaire des formes
héréditaires de cancer colorectal
16 02 16 - 18h 1-142 G. des Guetz Biothérapies des cancers et résultats cliniques
23 02 16 - 18h 1-154 C. Laguillier-
Morizot Ciblage thérapeutique et biothérapies
01 03 16 - 18h 1-145 E. Fabre Diagnostic moléculaire des anémies corpusculaires
héréditaires
08 03 16 - 18h 1-144
P.O.
Schischman
off
Nouvelles biothérapies dans le traitement des
anémies
15 03 16 - 18h 1-133 Y. Lalatonne
Nanoparticules à visée diagnostique et thérapeutique
22 03 16 - 18h 1-144 A. Sutton /
P. Nahon Métabolisme du fer et hémochromatose
29 03 16 – 18h 1-144 E. Guyot Glycobiologie et pathologies

10/02/2016
2
Validation
•Validation :
–Examen écrit d'une heure
Date affichée par Mme BELKANEM
–Présence aux enseignements
=> Signature feuille
émargement
avril - mai
Dépistage et diagnostic moléculaire
du syndrome HNPCC
(cancer colorectal héréditaire
sans polypose)

10/02/2016
3
Plan
•Contexte
•Lésions génotoxiques et variabilité du génome
(cf. PAES)
•Systèmes de réparation de l’ADN
–voies de signalisation induites
–conséquence d’une anomalie des S. de réparation
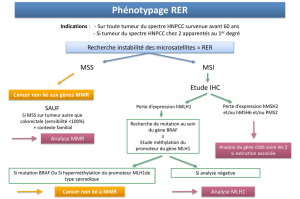
•Le syndrome HNPCC
3-5% des cancers colorectaux sont d'origine héréditaire
Biologie : mutations germinales prédisposant aux cancer
CRC : 36 000 /an F. héréditaires ~ 1 000 /an
Contexte
Dans une famille donnée, caractériser la mutation :
=> rassurer les individus non atteints
=> proposer un suivi adapté aux sujets prédisposés
pour prévenir la survenue de cancer

10/02/2016
4
Réparation des agressions
subies par ADN
STABILITE EVOLUTION
Réplication fidèle de l’ADN
Mécanismes de réparation de l’ADN
Survie d’une espèce
=> stabilité de l’information génétique
=> aptitude à évoluer selon contexte
Évolution information génétique :
Mutations ponctuelles
Recombinaison (méiose)
Lésions de l’ADN
Réactions chimiques
endogènes
- dépurination
- désamination
Agents toxiques
- endogènes ROS
- exogènes
* UV, cancérigènes
* chimiothérapie
Métabolisme ADN
- réplication
- recombinaison
Systèmes de réparation
=> préserver l’intégrité du génome
=> prévenir les pathologies

10/02/2016
5
• Les ADN polymérases font des erreurs
• Erreur de réplication le côté "obscur" => pathologies, etc …
• Erreurs de réplication un côté positif
=> moteur de l'évolution les êtres humains ont en moyenne
un nucléotide variant tous les 400 bases de l'ADN.
à chaque génération de nouvelles mutations sont « testées »
…tcagcctgggtgacagagcaagactctgtctcaaaaaaaaaaaaaacaaaaaccaagaaaagaaaaaaaaactcttctaaga
ggatttttttttcctggattaaatcaagaaaatgggaattcaaagagatttggaaaaatgagtaacatgattatttactcatc
tttttggtatctaacagAAAGAAGATCTGGATATTGTATGTGAAAGGTTCACTACTAGTAAACTGCAGTCCTTTGAGGATTTA
GCCAGTATTTCTACCTATGGCTTTCGAGGTGAGgtaagctaaagattcaagaaatgtgtaaaatatcctcctgtgatgacatt
gtctgtcatttgttagtatgtatttctcaacatagataaataaggtttggtaccttttacttgttaaatgtatgcaaatctga
gcaaacttaatgaactttaactttcaa …
Polymorphismes (SNIP) en rouge Fonds génomique
Plan
•Origine des lésions génotoxiques
•Les systèmes de réparation de l’ADN
•Le syndrome HNPCC
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%