Ce que peut faire le médecin généraliste devant

Ce que peut faire le médecin généraliste
devant une pathologie oculaire
Pr. André MATHIS
Service d’Ophtalmologie
Hôpital Rangueil
I. Connaître les signes d’appel nécessitant une consultation spécialisée en urgence : baisse de vision brutale,
mais aussi :
¾ myodésopsies d’apparition récente (sensation de « mouches volantes » ou de « corps flottants ») qui
peuvent être un signe de début de décollement de rétine,
¾ métamophorpsies de survenue brutale (vision déformée des objets), qui peuvent correspondre à une
forme exsudative (= néovascularisée) de dégénérescence maculaire liée à l’âge (DMLA),
¾ douleurs intenses,
¾ altérations du champ visuel.
II. Mesurer l’acuité visuelle, qui doit être chiffrée séparément pour chaque œil et avec la correction optique
éventuellement portée par le patient : l’acuité visuelle mesurée sans correction optique n’a aucune valeur. La
mesure de l’acuité visuelle est effectuée :
¾ de loin, avec une échelle de type Monoyer,
¾ de près, avec un test de Parinaud.
III. Pratiquer un examen du segment antérieur (conjonctive et cornée) :
¾ examen de la conjonctive bulbaire (conjonctive recouvrant le globe oculaire) : elle peut être le siège
d’une hyperhémie conjonctivale soit diffuse, soit localisée autour de la cornée (cercle périkératique),
évoquant une kératite ou une uvéite antérieure.
¾ examen du cul-de-sac inférieur : une rougeur prédominant à son niveau, ±associée à des sécrétions
évoque une conjonctivite.
¾ examen de la conjonctive palpébrale inférieure et supérieure (l’examen de cette dernière nécessite de
retourner la paupière supérieure).
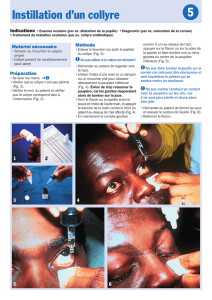
¾ examen de la cornée ; on peut pratiquer :
o un examen direct, qui peut montrer une diminution de transparence diffuse (œdème cornéen)
ou localisée (kératite),
o un examen après instillation d’un collyre à la fluorescéine, au mieux en s’aidant d’une lumière
bleue : toute ulcération cornéenne, même très superficielle, va contrairement à la cornée
normale avec un épithélium intact s’imprégner de fluorescéine et devenir aisément
reconnaissable.
¾ on peut enfin examiner le réflexe photomoteur (RPM) : un RPM bien conservé est en faveur d’une
affection bénigne, alors qu’un réflexe photomoteur diminué est plus en faveur d’une atteinte du
segment antérieur, kératite ou uvéite antérieure.
- 1 -

IV. Prendre en charge une conjonctivite bactérienne :
¾ signes fonctionnels : sensation de gêne superficielle, de sable dans les yeux ,sans douleurs vraies ;
sécrétions conjonctivales épaisses, avec des « yeux collés le matin au réveil » ; pas de sensation de
baisse de vision.
¾ examen : rougeur conjonctivale prédominant au niveau du cul-de-sac conjonctival inférieur, sécrétions
conjonctivales dans le cul-de-sac inférieur ; RPM conservé, transparence cornéénne normale, pas
d’ulcération cornéenne visible après instillation de fluorescéine.
¾ traitement d’une semaine par un collyre et une pommade antibiotiques à large spectre type Rifamycine
ou Gentamycine en évitant en première intention les antibiotiques de dernières générations type
quinolones. Par exemple :
o Gentamycine® collyre 4 à 6 fois par jour
o Gentamycine® pommade le soir au coucher
o Durée du traitement huit jours
Dans tous les cas, revoir le patient ou lui demander de rappeler ou de revenir
en l’absence d’amélioration en environ trois jours ++++
¾ les conjonctivites virales donnent un tableau proche des conjonctivites bactériennes, mais avec des
sécrétions claires ; dans les cas typiques, on peut observer des follicules dans le cul-de-sac
conjonctival inférieur et une adénopathie prétragienne, dans un contexte épidémique (conjonctivites à
adénovirus). Le traitement n’est pas très différent : antibiothérapie locale pendant cinq jours pour
prévenir une surinfection bactérienne (par exemple, Gentamycine® collyre x 3 et Gentamycine®
pommade le soir).
¾ les conjonctivites allergiques, prurigineuses, s’accompagnent souvent d’un important œdème
conjonctival (chemosis) ; elles s’associent le plus souvent à une rhinite dans le cadre d’une rhino-
conjonctivite allergique, notamment pollinique. Le traitement repose sur
o un collyre antihistaminique comme traitement de la crise aigue, type Levophta® pendant une
semaine,
o un collyre anti-dégranulant mastocytaire type Chromobak® comme traitement de fond pendant
la durée d’exposition à l’allergène.
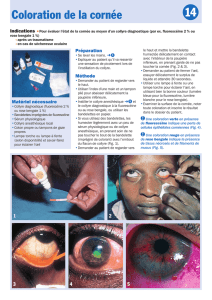
V. Reconnaître une kératite :
¾ signes fonctionnels : baisse d’acuité visuelle associée à des douleurs oculaires superficielles mais
intenses accompagnées d’une photophobie et d’un blépharospasme.
¾ Examen (qui peut être facilité par l’instillation, non répétée, d’une goutte de collyre anesthésique type
oxybupracaïne ou tétracaïne) :
o pupille en myosis avec diminution du RPM,
o cercle périkératique,
o diminution de transparence de la cornée souvent localisée au niveau de l’ulcération
o chambre antérieure d’aspect normal,
o après instillation de fluorescéine, visualisation de la ou des ulcérations cornéennes :
kératite ponctuée superficielle : petites ulcérations disséminées sur l’ensemble de
l’éphithélium cornéen ; elle succède à certaines conjonctivites virales à adénovirus :
« kérato-conjonctivite épidémique » très contagieuse, associée à une adénopathie
prétragienne.
kératite herpétique : ulcération de forme arborescente (« kératite dendritique »).
kératite bactérienne : ulcération associée à une plage blanche d’infiltration cornéenne ;
elle s’observe notamment à la suite d’une ulcération traumatique ou d’une ulcération
survenue sous une lentille de contact (+++).
¾ toute ulcération cornéenne, notamment les kératites herpétiques, peut être aggravée de façon sévère
par une corticothérapie locale, d’où la règle pour un médecin généraliste de ne jamais utiliser un collyre
corticoïde (+++).
VI. Evoquer une uvéite antérieure
Le diagnostic est difficile, mais on peut l’évoquer devant une baisse d’acuité visuelle et des douleurs profondes
modérées, une cornée de transparence normale, une pupille en myosis et parfois une irrégularité pupillaire due
à des adhérences irido-cristalliniennes, notamment si ce tableau survient dans un contexte évocateur, en
particulier une SPA.
- 2 -

VII. Autres causes d’œil rouge :
1. hémorragie sous-conjonctivale spontanée : rougeur conjonctivale localisée, en nappe ; régresse
spontanément en quelques semaines ; traitement facultatif par un collyre type Angiophtal®.
2. glaucome aigu par fermeture de l’angle : affection très rare contrairement au glaucome chronique :
¾ signes fonctionnels : baisse de vision brutale, très importante, accompagnée de douleurs très
profondes, irradiant dans le territoire du trijumeau, souvent associées à des nausées et/ou des
vomissements
¾ examen :
o diminution diffuse de la transparence de la cornée, due à l’œdème cornéen secondaire à
l’hypertonie oculaire,
o pupille en mydriase aréflectique,
o globe oculaire « dur » à la palpation bidigitale à travers la paupière supérieure.
¾ traitement en urgence :
o collyre myotique (Pilocarpine®)
o injection intraveineuse de Diamox®
VIII. Reconnaître et traiter un chalazion
¾ le chalazion est un granulome inflammatoire développé dans le tarse palpébral par occlusion du canal
d’évacuation d’une glande intrapalpébrale (glande de Meibomius).
¾ il se présente comme une tuméfaction bien limitée, visible sur la face antérieure de la paupière e/ou
sur la conjonctive palpébrale, situé à distance du bord libre de la paupière.
¾ son traitement repose sur la corticothérapie ; c’est le seul cas où le médecin généraliste est en droit de
prescrire une corticothérapie locale, après avoir vérifié la transparence normale de la cornée ; on
prescrit une pommade antibiotique + corticoïde type Sterdex® ou Maxidrol® pommade, par exemple
Sterdex® trois fois par jour pendant deux semaines. En cas d’échec du traitement, le seul traitement
est alors une excision chirugicale en milieu spécialisé.
¾ l’orgelet réalise un tableau voisin mais est beaucoup plus rare ; il s’agit d’une infection d’un follicule
pileux du bord libre de la paupière ; contrairement au chalazion, il siège sur le bord libre lui-même au
niveau duquel sourd un peu de pus, spontanément ou à la presssion. Le traitement repose sur
l’ablation du cil et la prescription d’une pommade antibiotique type Gentamycine®.
IX. Prendre en charge un traumatisme :
¾ l’ « ophtalmie des neiges » et le « coup d’arc » ont une symptomatologie bruyante par
l’intensité des douleurs ; ils correspondent à une kératite ponctuée superficielle secondaire au
phototraumatisme ; ils guérissent en 48 heures mais nécessitent un traitement associant :
pommade antibiotique, à la fois à visée antalgique et pour prévenir une surinfection
bactérienne,
pansement occlusif, au moins sur l’œil le plus douloureux,
antalgiques par voie générale.
¾ l’ulcération traumatique (coup d’ongle, branche d’arbre) est facilement reconnue par le
contexte et par sa visualisation après instillation de fluorescéine (et au besoin d’une goutte de
collyre anesthésique). On peut prescrire un traitement cicatrisant type vitamine B12®, d’efficacité
très discutée, mais il faut surtout prescrire un traitement antibiotique pour prévenir une
surinfection bactérienne (par ex. Gentamycine® collyre x 3 et Gentamycine® pommade au
coucher pendant cinq jours) ; un pansement occlusif n’est pas nécessaire, sauf en cas de
douleurs importantes.
Toujour penser à une plaie du globe oculaire (cornéenne et/ou sclérale) devant un traumatisme plus important
avec des signes du segment antérieur et/ou une hémorragie sous-conjonctivale : en particulier, devant une
hémorragie sous-conjonctivale traumatique d’allure banale peut se cacher une plaie sclérale : examen
spécialisé en urgence.
X. Traiter un corps étranger superficiel : grain de meule chez les sujets ne portant pas de protection ; le corps
étranger peut être visible sur la cornée, la conjonctive bulbaire ou palpébrale ; il peut être nécessaire de
retourner la paupière supérieure pour le mettre en évidence.
¾ les corps étrangers conjonctivaux et palpébraux peuvent êre retirés très facilement, après instillation
d’un collyre anesthésique, par exemple avec un coton-tige.
¾ les corps étrangers cornéens, s’ils ne datent pas de plus de 48 heures, peuvent être enlevés eux
aussi après instillation d’un collyre anesthésique à l’aide d’une aiguille ou du coin d’une feuille de
papier repliée.
¾ on prescrit de la même façon que précédemment une antibiothérapie locale pendant cinq jours.
- 3 -

À l’inverse des corps étrangers superficiels peuvent être observés, beaucoup plus graves, des corps étrangers
intraoculaires : il doivent toujours être suspectés chez un patient qui décrit des circonstances évocatrices (tous
les actes de bricolage ou professionnels utilisant un outil métallique [ex : marteau] contre un objet métallique
[ex : clou]). Doit faire demander un examen radiologique de la face « Recherche de corps étranger orbitaire »
en urgence.
XI. Traiter un syndrome sec modéré : fréquent chez les sujets agês, favorisé par les traitements
antidépresseurs, il est secondaire à la diminution de production de larmes par les glandes lacrymales et se
traduit par une sensation permanente de sable dans les yeux. La diminution de la sécrétion lacrymale peut
être confirmée par le test de Schirmer. Le traitement repose sur la prescription plusieurs fois par jour de
substituts des larmes ; par ordre d’efficacité croissante :
¾ substituts aqueux (sérum physiologique à pH tamponné) type Refresh®,
¾ substituts fluides type Unifluid® ou Artelac®,
¾ substituts visqueux type Celluvisc®,
¾ gels type Gel Larmes®.
XII. Dépister un strabisme et/ou une amblyopie de l’enfant
Le rôle du généraliste est capital dans le dépistage du strabisme et de l’amblyopie, possible dès quelques mois
par des gestes simples :
¾ recherche d’un strabisme par l’étude des reflets cornéens, normalement centrés sur les deux
pupilles,
¾ recherche d’une amblyopie en masquant séparément et successivement les deux yeux à la
recherche d’un réflexe de défense.
LES POINTS IMPORTANTS
o Connaître les signes d’appel nécessitant une consultation spécialisée en urgence.
o N’utiliser les collyres anesthésiques qu’à visée diagnostic (examen d’un œil douloureux,
test de Schirmer) ou à visée thérapeutique (ablation d’un corps étranger superficiel) ; ne
jamais prescrire un collyre anesthésique, dont l’instillation répétée peut provoquer un
ulcère cornéen grave.
o Ne jamais prescrire de collyres corticoïdes.
o Toujours prescrire un collyre et une pommade antibiotiques de « couverture » dans le
traitement d’une ulcération traumatique ou après l’ablation d’un corps étranger
superficiel.
o Penser à une plaie du globe oculaire même devant une hémorragie sous-conjonctivale
d’allure banale.
o Penser à un corps étranger intraoculaire après des circonstances évocatrices.
o Pratiquer régulièrement chez l’enfant, dès l’âge de six mois, un examen simple de
dépistage du strabisme et de l’amblyopie.
- 4 -

Figure 1. Schéma du globe oculaire
Figure 2. Paupières et conjonctive
- 5 -
1
/
5
100%