l`appareil digestif

1
1
L’APPAREIL DIGESTIF
I- GENERALITES
L’appareil digestif assure la transformation et l’assimilation des substances
nutritives apportées par l’alimentation.
Il comprend une série d’organes creux dont l’ensemble forme le tube digestif et
diverses glandes annexées au tube digestif.

2
2
II-ANATOMIE DE L’APPAREIL DIGESTIF
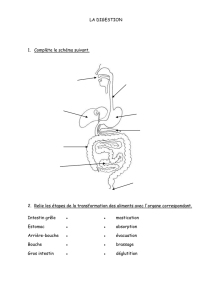
1- LA BOUCHE
Elle s'ouvre en avant par l'orifice buccal.
Elle communique en arrière avec le pharynx. L'orifice de communication est l'isthme du
gosier.
Elle est entièrement tapissée par une muqueuse.
Elle contient les dents et la langue.
2- LES DENTS
Chaque dent comporte trois parties :
• la ou les racines implantées dans les alvéoles dentaires
• la couronne
• le collet entre la racine et la couronne
Il existe 4 sortes de dents :
• les incisives qui coupent
• les canines qui déchirent
• les prémolaires qui écrasent
• les molaires qui broient
Les deux dentitions:
Dents de lait: 20 dents dont l'apparition s'échelonne entre 6 mois et 3 ans. Commencent à
tomber vers l'âge de 7 ans.
Dents définitives: 32 dents. Elles remplacent les dents de lait. Leur apparition n’est
achevée que vers l’âge de 25 ans.
• 8 incisives
• 4 canines
• 8 prémolaires
• 12 molaires
Chez l’adulte, il y a 8 alvéoles (endroits où s’articulent les dents) par hémi arcades
qui sont elles même au nombre de quatre.
Les 32 dents sont numérotées en fonction des hémi arcades supérieures et
inférieures, gauches ou droites. Le premier chiffre correspond au numéro de l’hémi

3
3
arcade, le second chiffre à la place de la dent. Par exemple la dent numéro 11 correspond
à la première incisive de l’hémi arcade droite supérieure. L’ensemble des numéros
constitue la formule dentaire.
3- LA LANGUE
Elle comporte un squelette, des muscles qui lui conèrent sa mobilité et une muqueuse
linguale caractérisée par la présence des papilles gustatives, les organes du goût.
Les papilles caliciformes sont les plus volumineuses. Elles dessinent un V ouvert en
avant, à la partie postérieur du dos de la langue: le V lingual
Dans la partie antérieure, on trouve les papilles filiformes corolliformes et fongiformes.

4
4
4- LES GLANDES SALIVAIRES
Ce sont des glanders annexées à la cavité buccale. Il existe trois paires de glandes
salivaires :
• les parotides
• les sublinguales
• les sous-maxillaires
Le canal excréteur de la parotide est le canal de Sténon. Il s’ouvre dans la
muqueuse de la joue en regard du collet de la première molaire supérieure.
Le canal excréteur de la sous-maxillaire est le canal de Wharton qui s’ouvre dans la
muqueuse buccale au niveau du frein de la langue.
La sublinguale s’ouvre dans la cavité buccale par de nombreux canaux, les canaux
de Walther.
5- LE PHARYNX
Le pharynx, croisement des voies aériennes et digestives, est un conduit qui va
relier la bouche et l’œsophage d’une part et les fosses nasales et le pharynx d’autre part.
6- L’ŒSOPHAGE
L'œsophage est le segment qui relie le pharynx et l’estomac où il se jette par un
orifice appelé cardia.Sa paroi contient des fibres musculaires qui lui confèrent une
motricité propre.

5
5
7- L’ESTOMAC
C’est une poche digestive d’environ 25 cm de long pour 11 centimètre de large,
interposée entre l’œsophage et l’intestin. Sa forme générale est celle d’un J majuscule
avec un segment vertical et un segment horizontal.
Sa paroi contient des fibres musculaires.
La muqueuse gastrique qui tapisse la totalité de la cavité de l’estomac contient de
nombreuses cellules glandulaires :
• les cellules à mucus qui sécrètent un mucus protégeant la muqueuse
• les cellules pariétales qui sécrètent l’acide chlorhydrique et le facteur intrinsèque
• les cellules principales qui sécrètent les enzymes protéolytiques (pepsine)
• les cellules endocrines de différents types : entero-chromaffines sécrétant de la
sérotonine, cellules à entéroglucagon, cellules sécrétant la gastrine.
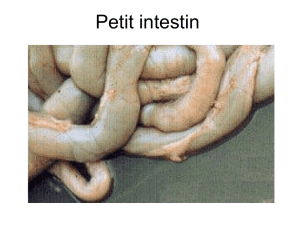
8- L’INTESTIN GRÊLE
C’est le segment qui relie l’estomac au gros intestin. Sa longueur totale est de 7 m
environ, son diamètre moyen de 3 cm.
Il comporte deux parties, une partie fixe, le duodénum, et une partie mobile, le
jéjuno-ilon. Le duodénum commence au pylore et se termine à l’angle duodéno-jéjunal en
se continuant avec le jéjunum. Le jéjuni-iléon se termine à la valvule iléo-caecale où il
s ‘abouche dans le gros intestin.
9- LE GROS INTESTIN
Il fait suite à l’intestin grêle et se termine à l’anus. Long de 1,5 m environ, avec un
diamète de 3 à 8 cm selon les niveaux, il dessine un cadre autour de l’intestin grêle. Il
présente différentes parties :
• Le caecum où s’abouche l’intestin grêle et qui comporte l’appendice, siège fréquent
d’inflammation (appendicite)
• Le côlon ascendant
• Le côlon transverse
• Le côlon descendant
• Le côlon pelvien
• Le rectum qui se termine par l’anus muni d’un sphincter
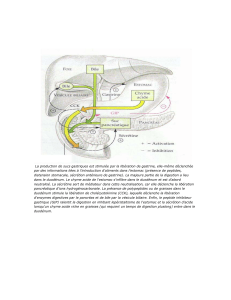
10- LE FOIE
Le foie est l’organe le plus volumineux du tube digestif. Il pèse environ 1500g. Il est
situé dans l’hypochondre droit et déborde dans la région épigastrique.
11- LES VOIES BILIAIRES
La sécrétion de bile est l’une des fonctions du foie. Elles est recueillies par les
voies biliaires intrahépatiques : canalicules interlobulaires qui se regroupent pour donner
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%