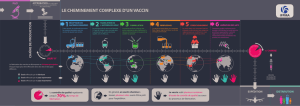
Lire l'article complet

EFFICACITÉ DE PREVENAR®
Deux larges études ont démontré la tolérance et l’efficacité cli-
nique de ce vaccin et précisé aussi ses limites.
La première étude, réalisée en Californie, a inclus près de
40 000 enfants. Elle a comparé, en double insu, un groupe d’enfants
vaccinés par Prevenar®et un groupe contrôle recevant un vaccin
méningococcique conjugué de sérogroupe C (2). Le tableau I
donne les pourcentages d’efficacité du vaccin par rapport au groupe
témoin. Sur une période de surveillance de quatre ans, 6 infections
systémiques à pneumocoque sont survenues dans le groupe vac-
ciné, versus 55 dans le groupe témoin. Il se révèle donc très effi-
cace (> 90 %) en ce qui concerne les infections systémiques, effi-
cace dans les pneumonies (30 à 70 %) et modestement efficace
(moins de 10 %) dans la réduction du nombre d’otites.
DOSSIER
Qu’attendre de Prevenar®pour les otites ?
●
R. Cohen*
5
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no276 - octobre 2002
* Hôpital intercommunal de Créteil.
La deuxième étude, réalisée en Finlande, s’est intéressée plus
particulièrement aux OMA (3). Elle a inclus plus de 1 600 enfants
et a comparé en double insu un groupe d’enfants vaccinés par
Prevenar®et un groupe contrôle recevant un vaccin contre l’hépa-
tite B. Chaque épisode d’OMA a été contrôlé par une paracen-
tèse afin d’en déterminer l’origine. Le tableau II donne les prin-
cipaux résultats de l’étude. L’efficacité du vaccin est nettement
moins bonne sur les OMA que sur les autres infections pneumo-
cocciques. Pour le sérotype 19F, elle est même nettement infé-
rieure (moins de 25 %), bien que le vaccin suscite un taux d’anti-
corps élevé contre ce sérotype.
U
n vaccin pneumococcique conjugué comportant
sept valences, efficace dès les premiers mois de
vie, est disponible dans les pharmacies depuis
quelques mois. Ce vaccin est coûteux (65 €la dose, prix conseillé
par le laboratoire) et non remboursé pour l’instant. Il sera très
certainement remboursé dans les prochains mois pour la quasi-
totalité des enfants après le dernier avis du Comité supérieur
d’hygiène publique de France. L’indication de ce vaccin est la
prévention des infections systémiques à pneumocoque, mais,
parmi les propriétés pharmacodynamiques mentionnés par le
Vidal®, une activité préventive sur les otites lui est reconnue.
SÉROTYPES ET SÉROGROUPES DE PNEUMOCOQUES
Plus de 90 sérotypes de pneumocoques (reconnus par des anti-
corps différents) ont été décrits. Certains d’entre eux sont très
proches et regroupés en sérogroupes. Ainsi, il n’y a qu’un seul
sérotype 14, mais le sérogroupe 6 comporte deux sérotypes, le
6A et le 6B. L’immunisation contre l’un des deux sérotypes induit
une certaine protection contre l’autre. Prevenar®comporte les
sérotypes 4, 6B, 9V, 14, 18C, 19F et 23F. Le vaccin est bien
adapté, en termes de sérotype, à la situation épidémiologique fran-
çaise pour les méningites, les bactériémies et les otites (plus de
80 % des souches impliquées avant trois ans), et pour 90 % des
souches résistantes aux antibiotiques (1).
SCHÉMA VACCINAL
Avant 6 mois, trois injections à un mois d’écart minimum sont
nécessaires, avec un rappel dans la deuxième année. De 6 à
12 mois, le nombre d’injections peut être réduit à deux, suivies
d’un rappel dans la deuxième année. Enfin, si la vaccination
adébuté après un an, une injection suivie d’un rappel est
suffisante.
Outre son efficacité dès la première année de vie, le fait que ce
vaccin soit “conjugué” permet d’induire une mémoire immuni-
taire prolongée, et le rappel effectué par un vaccin polysacchari-
dique classique (Pneumo 23®) suscite des taux d’anticorps com-
parables à ceux produits par le vaccin conjugué, laissant entrevoir
une diminution du coût de l’ensemble du schéma vaccinal.
Tableau I. Efficacité de Prevenar
®
dans l’étude Kaiser
(2)
.
Efficacité (%) IC 95 %
Infections systémiques
(méningites et bactériémies) :
– sérogroupes contenus dans le vaccin 93,9 80-98
– toutes infections pneumococciques 89,1 74-96
Pneumopathies :
– radiologiques (toutes anomalies) 33 6-52
– foyer ≥2,5 cm 73 36-90
Otites (tous épisodes) 74-10
Otites récidivantes 9,5 3-15
Pose d’aérateurs transtympaniques 20 2-35

D’autres études ont révélé d’autres intérêts des vaccins pneu-
mococciques conjugués. Dagan, dans une étude comparant un
groupe d’enfants vaccinés par un vaccin antipneumococcique
9-valent et un groupe recevant un placebo, a montré que
l’ensemble des infections respiratoires hautes et basses étaient
moins fréquentes chez les enfants vaccinés et qu’ils recevaient
moins souvent des antibiotiques (tableau III) (4). La diminution
des prescriptions antibiotiques induite directement par le vaccin
(par diminution de la pathologie) est modeste. Par contre, asso-
cié à une campagne sur un usage plus prudent des antibiotiques,
ce vaccin pourrait contribuer à diminuer la résistance du pneu-
mocoque. Le même auteur a montré, dans une autre étude, que
le portage des pneumocoques résistant à la pénicilline était signi-
ficativement diminué dans la fratrie d’enfants gardés en crèche
et vaccinés par un vaccin pneumococcique conjugué (5). Plu-
sieurs études ont montré la bonne immunogénicité de Prevenar®
chez des patients ayant présenté des otites récidivantes et n’ayant
pas répondu au vaccin pneumococcique polysaccharidique (6,7).
Cela doit être rapproché de l’efficacité de ce vaccin dans la pré-
vention des otites récidivantes dans l’étude californienne (2).
du portage des sérotypes vaccinaux s’accompagne d’une aug-
mentation quasi équivalente du portage de sérotypes non conte-
nus dans le vaccin. Cela est parfaitement démontré dans de nom-
breuses études. Quelles en sont les conséquences envisageables ?
Pour ce qui est de la pathologie, des conséquences sont démon-
trées sur les OMA, mais pas sur les infections systémiques pour
l’instant.
En ce qui concerne la résistance, pour le moment, les sérotypes
de remplacement sont, dans l’immense majorité des cas, sensibles
aux antibiotiques. Qu’en sera-t-il si les antibiotiques continuent
à être utilisés de façon aussi massive qu’ils le sont actuellement ?
CONCLUSION
Les effets attendus du vaccin Prevenar®sur les OMA sont, outre
une réduction d’un tiers de la place occupée par le pneumocoque,
une diminution de l’ordre de 6 à 7 % du nombre des OMA, une
diminution plus sensible des otites récidivantes (de l’ordre de
10 %), des otites chez les enfants gardés en crèche (17 %) et de la
pose d’aérateurs transtympaniques (environ 20 %). De plus, on
peut escompter une diminution significative (de l’ordre de 50 %)
de la résistance aux bêtalactamines et une réduction du nombre
d’échecs de traitement. Enfin, le risque de bactériémie et de ménin-
gite au cours des OMA sera vraisemblablement réduit de façon
importante. Malgré cette évolution, le changement des stratégies
recommandées actuellement nous semble peu prudent (8). Il semble
prématuré de proposer une abstention d’antibiotiques chez les
enfants de moins de deux ans vaccinés. Le niveau de résistance
escompté reste élevé (environ 30 % pour la résistance à la péni-
cilline), et les recommandations sur les choix thérapeutiques de
première intention (amoxicilline/acide clavulanique, cefpodoxime
proxétil, céfuroxime axétil) restent d’actualité. Par contre, ces résul-
tats confortent l’absence d’intérêt de l’augmentation des doses
d’amoxicilline utilisée dans certains centres ainsi que de la pres-
cription de ceftriaxone en première intention.
■
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Geslin P. Rapport du Centre national de référence du pneumocoque, 1997.
2. Black S, Shinefield H, Fireman B et al. Efficacy, safety and immunogenicity
of heptavalent pneumococcal conjugate vaccine in children. Pediatr Infect Dis
J 2000 ; 19 : 187-95.
3. Eskola J, Kilpi T, Palmu A et al. Efficacy of a pneumococcal conjugate vac-
cine against acute otitis media. N Engl J Med 2001 ; 344 : 403-9.
4. Dagan R et al. Reduction of resistant pneumococcal nasopharyngeal
colonization in toddlers attending day care centers after vaccination with
a9-valent CRM197 conjugate pneumococcal vaccine. South Africa, 2nd
ISPPD, 2000.
5. Dagan R, Givon-Lavi N, Porat N et al. Immunization of toddlers attending
day care centers (DCCS) with a 9-valent conjugate pneumococcal vaccine
(PncCRM9) reduces transmission of Streptococcus pneumoniae (Pnc) and
antibiotic resistant S. pneumoniae (R-Pnc) to their young siblings (YS). 40th
ICAAC, Toronto, Ontario (Canada), 2000 : Abstr. 687.
6. Ensen R, Leiva L, Giangrosso P et al. Response to a heptavalent conjugate
Streptococcus pneumoniae vaccine in children with recurrent infections who are
unresponsive to the polysaccharide vaccine. Pediatr Infect Dis J 1998 ; 17 : 685-91.
7. Barnett E, Pelton S, Cabral H et al. Immune response to pneumococcal
conjugate and polysaccharide vaccines in otitis-prone and otitis-free children.
Clin Infect Dis 1999 ; 29 : 191-5.
8. Cohen R, Aujard Y, Bingen E et al. Approches thérapeutiques chez les
enfants vaccinés par le vaccin Prevenar
®
. Archives de Pédiatrie 2002 ; 9 : 4-6.
DOSSIER
6
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no276 - octobre 2002
Tableau III. Diminution des infections respiratoires et de l’utilisation
des antibiotiques chez les enfants vaccinés par Prevenar
®
et gardés
en crèche
(4)
.
Vaccinés (%) Témoins (%) p
Infections respiratoires basses 12,7 16,5 0,015
Infections respiratoires hautes 18,7 22,5 0,036
OMA 7,5 9,5 0,070
Nombre de jours d’antibiothérapie
(% d’enfants/j) 4,9 6,1 0,001
INCONVÉNIENTS POTENTIELS DE PREVENAR®
Si l’efficacité de ce vaccin ainsi que son intérêt dans la situation
épidémiologique française paraissent évidents, des inconvénients
potentiels peuvent déjà être envisagés, en dehors même de son
coût pour la collectivité, si ce vaccin est un jour recommandé.
Le premier est certainement la pression de sélection exercée par
le vaccin sur les pneumocoques du rhinopharynx ; la diminution
Tableau II. Efficacité de Prevenar
®
sur les OMA dans l’étude
finlandaise
(3)
.
Témoins Vaccinés Efficacité (%) IC 95 %
Nombre d’OMA 1 345 1 251 6 – 4,16
Nombre d’OMA
avec épanchement 1 267 1 177 7 – 5,17
Pneumocoque : 414 (33 %) 271 (23 %) 34 21,45
– sérotypes vaccinaux 250 (60 %) 107 (39 %)
– sérotypes associés 84 (21 %) 39 (15 %)
– sérotypes non vaccinaux 80 (19 %) 125 (46 %)
H. influenzae 287 (23 %) 315 (27 %)
B. catarrhalis 381 (30 %) 379 (32 %)
1
/
2
100%