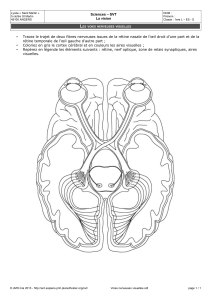
Le vitré confirme son importance Ophtalmologie

Le vitré confirme son importance
C
onstitué principalement d’eau,
le vitré se présente comme un
nopathie diabétique proliférante.
Il est même devenu possible dé-
sormais, par une “infiltration vi-
tréenne”, de corriger une anoma-
lie interne constatée.
A côté de l’atteinte vitréenne, ou
parallèlement à elle, certaines af-
fections peuvent atteindre l’uvée.
Cette membrane tapisse le fond
de l’œil et s’arrête en avant du cris-
tallin. Elle est la cible de la plupart
des inflammations touchant l’œil.
Si l’atteinte est antérieure, il s’agit
d’une uvéite antérieure (iritis, cy-
clite ou iridocyclite) ; postérieure,
ce peut être une choroïdite ou une
choriorétinite ; intermédiaire, l’in-
flammation totale du vitré touche
l’ensemble de la membrane.
Prévenir la chronicité
Pourquoi s’intéresser particulière-
ment à l’uvée ? Parce que son at-
teinte est fréquente et le risque de
passage à la chronicité bien pré-
sent, comme aussi celui de réci-
dive. Dans tous les cas, un souci
majeur demeure : la mise en jeu à
plus ou moins long terme de la
fonction visuelle. Si les causes
multifactorielles des uvéites sont
difficiles à apprécier, des avan-
cées récentes concernent leur prise
en charge. En dehors des traite-
ments classiques : corticoïdes, anti-
inflammatoires non stéroïdiens,
immunosuppresseurs, immuno-
modulateurs, interféron et globu-
lines spécifiques, s’ouvre une nou-
velle voie thérapeutique : celle des
implants. Des implants intravi-
tréens permettent de relarguer les
principes actifs médicamenteux
thérapeutiques au contact direct de
la lésion. Par exemple, le ganciclo-
vir dans les vitrés sidéens. Tous ces
progrès thérapeutiques font aussi
progresser la chirurgie oculaire, di-
minuant les inconvénients des in-
terventions contre la cataracte
grâce, en particulier, à la phaco-
émulsification, la vitrectomie, l’ac-
tion thérapeutique directe sur un
foyer sous-rétinien.
Des progrès sur les connaissances
physiopathologiques devraient,
dans un avenir proche, permettre
de faire avancer les thérapies, in-
vasives ou non.
Jacques Bidart
Congrès de la Société française
d’ophtalmologie, Paris 2003.
Longtemps considéré comme une substance inerte située entre
le cristallin et la rétine, le vitré voit son rôle affirmé par le pro-
grès des connaissances scientifiques lié à celui des explorations
fonctionnelles.
Ophtalmologie
13
Professions Santé Infirmier Infirmière - No48 - août-septembre 2003
gel transparent avec une texture
assurée par une trame protéique.
A l’état physiologique, sa consis-
tance de gel lui confère le rôle de
transmission de l’onde lumineuse
jusqu’aux cellules visuelles et cela,
sans déformation.
Une meilleure connaissance
Les maladies métaboliques comme
le diabète ou dégénératives comme
la dégénérescence maculaire liée
à l’âge (DMLA) touchent le vitré,
qu’il convient de mieux connaître
afin de mieux l’explorer et le trai-
ter. C’est ce que permet désor-
mais l’imagerie et, en premier lieu,
l’échographie, de plus en plus fine
avec en perspective une image en
3D. Mais aussi et surtout, c’est l’ap-
parition d’une nouvelle méthode :
la tomographie en cohérence op-
tique (ocular coherence tomography),
dont la finesse et la précision des
images rendent d’importants ser-
vices au chirurgien intervenant sur
la rétine et le vitré.
Ces progrès dans l’exploration en-
traînent en corollaire d’importants
progrès thérapeutiques : la minia-
turisation des outils d’intervention,
la précision des lasers permettent
de réaliser des vitrectomies pré-
cises, voire l’ablation de très fines
structures pathologiques à la sur-
face de la rétine, si nécessaire.
Après vitrectomie, des substituts
vitréens de qualité à base d’huiles
de silicone comme de gaz à ré-
sorption programmée, permettent
de remplacer un vitré devenu pa-
thologique en maintenant les fonc-
tions visuelles essentielles. Autant
de techniques qui redonnent es-
poir à des patients atteints de
DMLA, de trou maculaire, de réti-
Vision artificielle : lorsque
la réalité rejoint le mythe
Lorsque l’œil ne peut plus assurer sa
fonction, pourquoi ne pas utiliser direc-
tement le cerveau ? Une première piste
de recherche consiste à placer une ca-
méra miniature sur des lunettes. L’infor-
mation obtenue est transmise ensuite à
un ordinateur porté par le patient mal-
voyant. Le microprocesseur transforme
l’onde émise pour la rendre lisible par la
zone cérébrale occipitale. La transmis-
sion est rendue possible par l’implanta-
tion d’électrodes locales. Le patient dis-
tingue des ombres ou des ronds de
tonalités différentes qui ne ressemblent
pas du tout, loin s’en faut, à une vision
normale.
Une seconde méthode concerne les per-
sonnes qui ont conservé un nerf optique
totalement fonctionnel mais dont la ré-
tine est altérée. La technique consiste
alors à implanter une puce électronique
de très petite taille, de mince épaisseur
au niveau de la macule et qui contient
plusieurs milliers de détecteurs de lumière.
Les impulsions lumineuses de la puce sont
ensuite transformées en courant élec-
trique stimulant les cellules visuelles.
Certes, les résultats sont trop imparfaits
et les sensations ou perceptions visuelles
trop partielles et basiques mais ils sont
malgré tout encourageants car ils ouvrent
une voie à explorer sans que l’on puisse
annoncer si des résultats probants sont à
attendre dans un proche avenir.
1
/
1
100%