Examen clinique de la coiffe des rotateurs de l’épaule : complémentaires

30
Correspondances en Nerf & Muscle - Hors-série - octobre-novembre-décembre 2003
TRANSVERSAL
Examen clinique de la coiffe
des rotateurs de l’épaule :
diagnostic et examens
complémentaires
■
■
A. Sautet*
* Hôpital Saint-Antoine, Paris.
Les douleurs de l’épaule sont un motif très fré-
quent de consultation et les symptômes sont
souvent liés à une souffrance de la coiffe des
rotateurs. Un examen clinique complet permet
de demander des examens complémentaires
affirmant ou infirmant l’origine tendineuse des
signes cliniques.
Cette étape médicale est fondamentale car elle
permet de s’assurer que les douleurs proviennent
bien de l’épaule, plus spécifiquement de la coiffe
des rotateurs, et elle permet d’éliminer les dia-
gnostics différentiels.
Dans la plupart des cas, le médecin traitant pourra
assurer le diagnostic et soulager le patient. Ce
n’est que lorsque les symptômes persistent, et
ce malgré un traitement médical prolongé, que
l’option chirurgicale doit être envisagée.
Lorsque le chirurgien examine son patient, il se
pose au moins trois questions :
– Quelle est la cause de la lésion de la coiffe ?
– Quel est le degré de lésion de la coiffe ?
– Quel est le meilleur moyen de guérir le patient ?
R
APPEL ANATOMIQUE
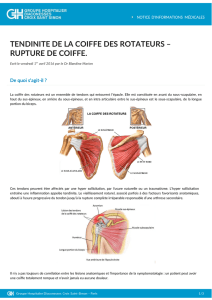
La coiffe des rotateurs est constituée de quatre
muscles qui sont d’avant en arrière :
– le sous-scapulaire : rotateur interne le plus
puissant ;
– le sus-épineux : rotateur externe et abducteur ;
– le sous-épineux : rotateur externe et abducteur ;
– le petit rond : rotateur externe.
On y ajoute le tendon de la longue portion du
biceps, intra-articulaire.
Le petit rond est exceptionnellement le siège de
lésion isolée.
Sur le plan fonctionnel, il n’existe pas de corré-
lation anatomo-clinique, c’est-à-dire que même
avec une rupture étendue, la mobilité peut être
normale.
Q
UELLE EST LA CAUSE DE LA LÉSION
DE LA COIFFE
?
C’est un sujet encore très controversé mais les
facteurs étiologiques peuvent être classés en
trois catégories : facteurs anatomiques, trauma-
tiques et dégénératifs.
✓Facteurs anatomiques
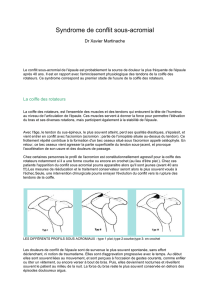
La voûte acromio-coracoïdienne serait respon-
sable de l’usure de la coiffe. Lors de l’élévation
du bras les tendons de la coiffe, en particulier
celui du sus-épineux, glissent sous une arche
ostéo-ligamentaire et pourraient à la longue
entrer en conflit avec la partie antérieure de
l’acromion ou avec le ligament acromio-coracoï-
dien. Ainsi, la lésion de la coiffe serait la consé-
quence d’un syndrome du défilé. De plus, cer-
tains morphotypes particuliers de l’acromion
(acromion en crochet) pourraient accélérer la
survenue d’un conflit.
✓Facteurs traumatiques
Il s’agit essentiellement de microtraumatismes.
La répétition de gestes techniques effectués avec
rapidité et force (natation et tennis par exemple)
provoquerait à la longue des tendinopathies. Cette
tendinopathie en modifiant le volume du tendon
pourrait de plus être à l’origine d’un conflit avec la
voûte acromiale. Plus rarement, il s’agit de lésion
macro-traumatiques (choc direct sur l’épaule ou
luxation). Mais la plupart des déchirures trauma-
tiques surviennent sur des coiffes “dégénératives”.

31
Correspondances en Nerf & Muscle - Hors-série - octobre-novembre-décembre 2003
✓Facteurs dégénératifs
La sénescence et l’hypovascularisation relative de
la zone habituelle de perforation seraient les plus
grandes responsables des lésions de la coiffe.
En effet, les lésions commencent souvent dans
l’épaisseur de la coiffe. De plus, les études cada-
vériques et in vivo par IRM ont prouvé la grande
fréquence de lésions de la coiffe au sein d’une
population asymptomatique âgée de plus de
60 ans. Les lésions constituées favoriseraient la
survenue d’un conflit avec la voûte.
En fait, ces différents facteurs sont probablement
le plus souvent intriqués, mais on peut recon-
naître chez certains patients une note dominante.
Le cas le plus fréquent est celui de la personne
âgée de plus de 50 ans, sans antécédent micro-
ou macro-traumatique particulier et chez qui la
douleur s’est installée plutôt progressivement.
Le contexte est à l’évidence celui d’une lésion
dégénérative. À l’inverse, il peut s’agir d’un
patient de moins de 30 ans, très sportif, chez qui
le contexte sera typiquement microtraumatique.
Q
UEL EST LE DEGRÉ DE LÉSION DE LA COIFFE
?
✓L’examen clinique
L’interrogatoire
Il précise les antécédents du patient, sa profes-
sion et le côté dominant, il renseigne sur les
caractéristiques de la douleur, il recherche un
facteur déclenchant ; il précise aussi l’ancien-
neté des douleurs et leur évolutivité, leur siège,
le plus souvent externe ou antérieur, irradiant
vers le bras ou le rachis cervical, leur intensité
et le résultat du traitement antalgique ou anti-
inflammatoire.
L’inspection
Chez un patient déshabillé, de dos, l’examinateur
recherche une amyotrophie des fosses sus- et
sous-épineuses (figure 1). Puis, il note les ampli-
tudes maximales globales actives en élévation
(en degré) dans le plan de l’omoplate, en rotation
externe (en degré) et en rotation interne (posi-
tion du pouce selon le niveau rachidien atteint).
La palpation
Elle recherche une sensibilité au niveau de la grosse
tubérosité, et l’existence de points douloureux :
articulation acromio-claviculaire, ligament acromio-
claviculaire (figure 2). L’étude de la sensibilité
cutanée sera complète, racine par racine.
Figure 1. Amyotrophie des fosses sus- et sous-
épineuses.
Figure 3.
Figure 2.
Axillaire
Radial
Médian
Médian
Ulnaire Ulnaire
Cutané
latéral
avant-
bras
Radial
Radial
Cutané
médial
bras
Cutané
médial
avant-bras
Axillaire

32
Correspondances en Nerf & Muscle - Hors-série - octobre-novembre-décembre 2003
TRANSVERSAL
✓Les tests cliniques
Par diverses manœuvres, le médecin essaie de
mettre en évidence des signes de conflit entre la
coiffe et l’arche acromiale (figures 4 et 5) :
– le test de Jobe : en élévation dans le plan de
l’omoplate, en rotation interne et contre-résis-
tance ; il est positif si le patient ne peut résister
à l’examinateur. Plutôt en faveur d’une atteinte
du sus-épineux ;
– la manœuvre de Neer : recherche d’un passage
douloureux en antépulsion ;
– le test de la résistance des muscles de la coiffe.
D’une manière générale, les tests cliniques sont
très sensibles mais peu spécifiques. C’est-à-dire
qu’ils mettent bien en évidence la souffrance de
la coiffe des rotateurs, mais qu’ils ne peuvent
indiquer avec précision le siège et l’importance
de la lésion. Quant au testing musculaire, il ne
révèle que des lésions étendues.
Un bilan lésionnel précis impose donc une ima-
gerie.
✓L’imagerie
Les radiographies standard : elles se font de face
dans les trois rotations, profil de Lamy.
Elles sont indispensables au débrouillage. Elles
permettent d’écarter une lésion osseuse, une
calcification de la coiffe et une omarthrose. Le
pincement de l’espace sous-acromial est un
signe tardif de rupture de coiffe.
L’IRM est l’examen clé (figures 6 et 7). Elle
permet de façon non invasive de localiser le siège
de la lésion, son étendue et la qualité des muscles
concernés et avoisinants. Autrement dit, sans
aucune injection, le chirurgien visualise la dégé-
nérescence de la coiffe ou sa rupture partielle ou
encore sa perforation. Il apprécie l’étendue du
dommage ainsi que la qualité des muscles inté-
ressés. Les contre-indications à l’IRM sont rares
et l’argument du coût est négligeable si on tient
compte de tous les avantages de l’examen. Depuis
peu, l’IRM est couplée avec une injection intra-
articulaire de gadolinium, rendant cet examen
encore plus performant.
L’arthroscanner
Grâce aux acquisitions 3D, le scanner (figure 8)
permet, à moindre coût et plus rapidement, de
donner des renseignements voisins de ceux
de l’IRM. Cependant, il nécessite l’injection d’un
produit de contraste intra-articulaire et, par
ailleurs, en cas de tendinite isolée, l’examen est
décrit comme normal.
P
RINCIPAUX DIAGNOSTICS DIFFÉRENTIELS
DES TENDINOPATHIES DÉGÉNÉRATIVES
DE LA COIFFE DES ROTATEURS
✓Pathologies d’origine nerveuse
Névralgie cervico-brachiale : cette névralgie,
notamment C6, peut ne se traduire que par une
douleur isolée du moignon de l’épaule.
Figure 4. Test de Jobe.
Figure 5. Manœuvre de Neer.
Figure 6. IRM : rupture partielle du sus-épineux.
Figure 7. Arthro-IRM : rupture du sus-épineux.
Figure 8. Arthro-TDM : rupture du sus-épineux.

33
Correspondances en Nerf & Muscle - Hors-série - octobre-novembre-décembre 2003
Certains syndromes du canal carpien sont
plus trompeurs encore, car ils s’accompagnent
de douleurs ascendantes, les paresthésies digi-
tales dans le territoire du nerf médian pouvant
n’être qu’au second plan.
Atteinte du nerf supra-scapulaire : cette
atteinte, le plus souvent dans l’incisure scapu-
laire, se traduit par une douleur postérieure de
l’épaule. Le nerf supra-scapulaire innerve les
muscles supra- et infra-épineux et son atteinte
se traduit par une impotence à l’abduction et
à la rotation latérale du membre supérieur.
L’amyotrophie de la fosse supra-épineuse est
inconstante, la pression de l’incisure scapulaire
déclenche parfois une douleur traçante.
Paralysie du nerf grand dentelé : elle se tra-
duit par une impotence douloureuse de l’épaule
et un décollement de la scapula lors de l’anté-
pulsion. Dans les formes frustes, la région scapu-
laire est normale à l’inspection, le décollement
de la scapula n’apparaît qu’à l’effort, au décours
d’épreuves répétées (“pompes”). Le traitement
associe le repos, l’arrêt d’une activité sportive
à l’origine des microtraumatismes, la physio-
thérapie.
Syndrome de Parsonage et Turner : il se tra-
duit par une douleur de l’épaule extrêmement
brutale, parfois précédée d’un traumatisme loco-
régional ou d’un épisode infectieux. La douleur
est diffuse, de forte intensité, avec une recrudes-
cence nocturne. Elle irradie parfois à la région
cervicale et à l’avant-bras. Elle s’estompe ou cède
brutalement au bout d’une quinzaine de jours,
laissant alors place à une phase paralytique et
amyotrophiante touchant plusieurs muscles de
l’épaule comme le muscle deltoïde, sub-scapu-
laire, supra- et intra-épineux. Il n’y a pas de
troubles sensitifs, des signes moteurs persistent
six à douze mois, puis disparaissent de façon
spontanée. L’EMG confirme l’atteinte neurogène
périphérique, il n’y a pas de syndrome inflam-
matoire biologique ni d’élévation des enzymes
musculaires ni d’anomalie du liquide céphalo-
rachidien. Le traitement repose sur les antal-
giques et la rééducation.
Syndrome du défilé thoracique : la douleur
peut s’observer soit par atteinte neurogène péri-
phérique, soit par sténose de l’artère sub-cla-
vière. L’aggravation posturale des troubles, l’asso-
ciation à des troubles vaso-moteurs du membre
supérieur homolatéral, un syndrome de Raynaud,
un œdème du bras, l’existence d’une côte cervi-
cale C7, courte ou longue, font évoquer le dia-
gnostic.
Arthropathies nerveuses de l’épaule : l’arthro-
pathie syringomyélique est peu ou pas doulou-
reuse, mais peut se révéler de façon brutale
par une tuméfaction aiguë de l’épaule lors de
l’hémarthrose. Radiologiquement, il existe une
lyse étendue de la partie interne de la tête
humérale. Le diagnostic est posé sur l’existence
d’un syndrome lésionnel suspendu, d’une disso-
ciation thermoalgésique, surtout grâce à l’IRM
qui visualise et précise au mieux l’extension
anatomique de la cavité intramédullaire.
Q
UEL EST LE MEILLEUR MOYEN DE GUÉRIR
LE PATIENT
?
✓Trois situations lésionnelles
Au terme du bilan, le chirurgien se retrouve
devant trois situations lésionnelles :
– coiffe sans perforation : soit il n’y a rien de
visible, soit il existe un remaniement sous la
forme d’un épaississement ou d’une altération
de la texture du tendon du sus-épineux, soit on
observe une rupture partielle du tendon du sus-
épineux ;
– perforation mineure : il existe une rupture
transfixiante de la coiffe mais elle peut être
refermée par affrontement et suture des berges
de la perforation ;
– perforation majeure : la rupture est dans ce cas
trop large pour qu’une réparation simple soit
envisagée.
Pour chacune de ces situations se pose le pro-
blème de la décision d’opérer et de la technique
à employer.
✓Techniques
Dans les coiffes sans perforation, l’intervention
indiquée est l’arthrolyse de l’articulation sous
acromio-coracoïdienne. Il s’agit, en réséquant
le ligament acromio-coracoïdien et la portion
antéro-inférieur de l’acromion, de supprimer le
conflit mécanique. L’intervention réalise éga-
lement une résection de la bourse acromiale.
Cette bourse plus ou moins inflammatoire est
excisée durant le temps d’exposition de la zone
pathologique. Elle pourrait participer aux dou-
leurs. Le chirurgien peut constater après cette
étape d’exposition que le tendon du sus-épineux

34
Correspondances en Nerf & Muscle - Hors-série - octobre-novembre-décembre 2003
TRANSVERSAL
est, au niveau de la zone lésionnelle, soumis à
un frottement sous la voûte à chaque mouve-
ment d’abduction. Dans ces conditions, on peut
comprendre certaines douleurs insomniantes des
patients ainsi que leur soulagement immédiat
après la décompression chirurgicale.
L’arthrolyse peut être réalisée soit par abord
chirurgical conventionnel en passant vertica-
lement à travers le muscle deltoïde, soit par
arthroscopie avec deux orifices de pénétration.
Quelle que soit la technique, les résultats sont
bons et durables. L’arthroscopie a pour avan-
tage de simplifier les suites immédiates. Elle
nécessite un équipement chirurgical particulier
et un entraînement.
Dans les coiffes avec perforation mineure, l’inter-
vention comprend dans tous les cas un temps
d’arthrolyse identique à celui décrit précédem-
ment et les divergences chirurgicales concernent
essentiellement le mode de réparation de la per-
foration. Les toutes petites perforations peuvent
se suturer bord à bord, sans inconvénient. Pour
les autres, de 2 à 3 cm de diamètre, la méthode
classique est de réaliser une tranchée dans la
grosse tubérosité et d’y suturer le tendon rompu.
Cette méthode a comme inconvénient, premiè-
rement, d’exercer une forte traction sur un tissu
pathologique, deuxièmement, de déséquilibrer
la tension globale de la coiffe qui sera sous trac-
tion au niveau du sus-épineux et lâche ailleurs,
et troisièmement, de conditionner le résultat à
une fusion os-tendon, toujours aléatoire. En fait,
la situation chirurgicale varie aussi en fonction
de la souplesse des tissus.
La conduite à tenir vis-à-vis du tendon de la longue
portion du biceps n’est pas encore consensuelle.
Pour certains, sa résection est nécessaire à la
guérison, pour d’autres, c’est un stabilisateur
précieux et sa résection altère les résultats à
long terme.
Enfin, la réparation des ruptures sous arthroscopie
présente des résultats similaires à la chirurgie
conventionnelle, avec de plus, les avantages de
la chirurgie mini-invasive (durée d’hospitalisation
courte, récupération fonctionnelle plus rapide,
simplicité des suites postopératoires).
Dans les ruptures larges, la chirurgie peut être
soit une simple arthrolyse, soit une réparation.
L’arthrolyse ne résout pas le problème du défect
musculo-tendineux et du déficit fonctionnel mais
peut soulager significativement les patients. La
réparation fait le plus souvent appel à des lam-
beaux de voisinage : lambeau deltoïdien ou lam-
beau de grand dorsal.
✓Indications
La décision d’opérer est facile à prendre lorsqu’il
s’agit de coiffes non perforées. En effet, au prix
d’une intervention peu agressive, on obtient
régulièrement une guérison, c’est-à-dire la dis-
parition des douleurs et la suppression d’une
situation qui pourrait conduire à la perforation.
Les suites opératoires sont simples et la réédu-
cation souvent brève, de l’ordre d’un mois.
La décision d’opérer est également facile à prendre
en cas de perforation mineure, mais dans ce cas la
discussion porte sur le geste à proposer. Faut-il
se contenter de l’arthrolyse sous arthroscopie qui
va soulager le patient au prix d’un geste simple
et d’une période brève d’incapacité ? Faut-il,
au contraire, prévenir l’extension de la déchirure
et proposer systématiquement la suture de la
coiffe ? Dans ce dernier cas, les suites seront plus
douloureuses et la rééducation beaucoup plus
longue, au moins trois mois. Le geste proposé
tiendra donc compte de l’âge et du contexte socio-
professionnel du patient. C’est lui qui doit choisir
à terme le “menu” de son intervention.
La décision est difficile à prendre dans les rup-
tures larges. La simple arthrolyse à visée antal-
gique qui laisse en place la lésion, expose à un
échec précoce ou secondaire et ne peut être indi-
quée qu’en cas de terrain fragile ou de situations
pathologiques complètement dépassées. La ten-
tative de réparation avec un lambeau impose au
patient des suites opératoires complexes avec
une immobilisation du bras en abduction durant
six semaines et une rééducation qui peut durer
jusqu’à six mois. Ainsi l’implication du patient
dans la décision thérapeutique est ici essen-
tielle, et le bénéfice thérapeutique doit lui être
clairement annoncé : on peut raisonnablement
espérer le soulager de ses douleurs mais la récu-
pération de la force est exceptionnelle.
En conclusion, la chirurgie des lésions de la coiffe
des rotateurs est simple et efficace dans les
lésions débutantes. Il ne faut donc pas hésiter à
proposer une arthrolyse de la voûte acromiale
en cas d’échec du traitement médical, d’autant
que les techniques arthroscopiques ont réduit
l’hospitalisation à 48 heures. En revanche, lorsque
les lésions sont évoluées, la chirurgie n’est sou-
vent que palliative et au prix de suites plus
lourdes. ■
1
/
5
100%