1 Carcasset/Bonlieu - Association des Carabins de Tours

BIGEAULT Mickaël UE9 Reins et voies urinaires
COURAULT Valentin Mardi 09 avril 2013 16h-17h
Pr BRUYERE Franck
Infections des reins et voies urinaires
et de l'appareil génital masculin
Il était une fois dans les problèmes du rein ...
Maman ours aura plus de problème rénaux que papa ours sous entendu les infections sont
plus fréquente chez la femme que chez l'homme parce que l'urètre de l'homme est plus longue et
qu'il existe une glande, la prostate, qui sert de filtre et qui va bloquer les infections urinaires.
Les cystites calfide sont retrouvées par exemple seulement chez les femmes.
Les bases fondamentales :
I-Définition sémantique :
Les infections urinaire de l'homme et de la femme sont toujours à croiser avec les infections génital,
les deux étant souvent liées.
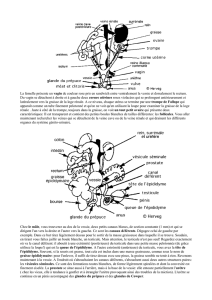
Définition: C'est une atteinte du tractus urinaire (qui regroupe les reins les uretères, la
vessie, l'urètre, les vésicules séminal) ou génital (prostate, utérus ou trompe) par un micro-
organisme et causant des symptômes inhabituels (ex: homme qui se lève en pleine nuit).
Aujourd'hui quasiment 100% des infections urinaire ou génital sont bactérienne.
Les infection virales sont rare même s'il y en a des connues comme les oreillons chez l'homme qui
donne des infections des testicules.
Une fille qui va uriner 6 fois dans la journée c'est normal 9 non.
- ...ite : ce qui est attrait aux infections. (pyélonéphrite, vésiculite etc...)
Exemple :
Infection urinaire :
Infection de l'appendice : appendicite
Infection des méninge méningite
Infection de la vessie : cystite
Infectionde du rein : pyélonéphrite
Infection de la vésicule biliaire : cholécystite
Infection de l'urètre : urètite
Pyélonéphrite : (Pyélo = bassinet) infection du bassinet
1/8

infection génital :
Infection de la prostate : prostatite
Infection des vésicules séminals : vésiculite et non séminilite
Infection du testis : orchite
Infection de l'épydidyme : épididymite
Si on sait pas, on reste vague en disant "ce doit être une Orchi-épididymite" (pour une infection au
niveau du testicule.)
Balanite : infection du sillon balano-prépuciale -> infection gênante
II- Définition microbiologie :
Le microbiologiste s'occupe des germes et c'est lui qui les diagnostique.
Il y a 2 type de forme de bactérie :
–les Bacilles (forme allongé au microscope)
–les Cocci ( forme de M&Ms au microscope)
Seconde façon de les caractériser : leur membrane externe (carapace) qui va être marquée avec des
colorations comme les Gram. Les Grams sont dits positifs lorsqu'ils sont colorés et négatifs quand
ils ne le sont pas à la coloration Gram.
Bacilles Gram -
- Enterobactéries :
*Escherichia coli = colibacille
*Proteus mirabilis
*Enterobacter cloacae
*Serratia, Klebsiella, citrobacter freudii ....
- Pseudomonas aeruginosa = pyocyanique
Bacilles gram +
- corynebactéries
Cocci gram +
-Staph aureus (=dorée)
-Staph epidermidis (=blanc)
-Streptocoques
*D : Enterococcus faecalis
Cocci gram -
-Neisseria gonorrhae = gonocoque
Les Bacilles Gram négatif (BGM-) sont les plus fréquent.
La majorité des BGM(-) sont situé dans l'intestin on les appelles des entéro-bactérie. Il existe
10^31 de germe qui sont pas spécialement dangereuse pour nous sauf si déséquilibre. Ces bactéries
dans l'intestin ne sont donc pas dangereuse sauf si elles remontent dans la vessie. 2/8

Alors comment font elles pour remonter ?
Les bactéries ont des petites pattes pouvant redescendre ou remonter de l'anus dans le périnée et
remonter dans la vessie, via l'urètre, provoquant une cystite -> le mécanisme principal des
infections est donc la voie ascendante.
Y en à une super forte pouvant tuer alors qu'elle est pas spécialement dangereuse appellée
Escherichia coli ou colibacile (E. Colli) de la famille des BGM(-) retrouvé dans 80% des infections
urinaire.
En général les gens qui ont une infection au Pseudomonas aeruginosa (= pyocyanique)
ont une odeur caractéristique d'une infection purulente.
Donc le seul à connaitre est le BGM(-) nommé E.colli, mais savoir aussi qu'il existe aussi des
bactéries à BGM+, CGM+ et CGM- .
Parmis les cocci gram négatif retenir le gonocoque qui donne la fameuse "chaude pisse" c'est une
infection génital et sexuellement transmissible.
III-Définition clinique :
Les infection à l'hopital était autrefois appelées "infection nosocomiale" maintenant elles sont
appelées IUAS ( infection urinaire associée au soins ) parce qu'on disait avant que c'était une
infection dans un établissement mais ça ne concernait pas les actes par exemple chez les particulier,
crontrairement à maintenant.
Il y a des germes méchant, cad il en faut peu pour être malade.
Par exemple : on prend un sténotrophomonas, j'en prends 10 000/mL et je l'injecte dans la vessie,
il va rien se passer car il n'est pas très pathogène. En revanche le Staph saprophyticus et le Colli
sont les plus pathogènes ce qui signifie qu'il n'y a pas besoin d'en avoir beaucoup par millilitre pour
attraper une maladie.
Il existe 4 groupes de pathogénicité reconnue de la bactérie (non cité par le prof mais comme
présent sur la diapo on vous le met quand même)
Groupe 1 : uropathogènes reconnus.
Ex : E. Coli / S. saprophyticus
Groupe 2 : bactéries moins fréquemment responsables d'infection urinaire.
Ex : S. aureus
Groupe 3 : bactéries à ne considérer comme pathogènes qu'avec circonspection.
Ex : Stenotrophomonas
Groupe 4 : bactéries des flores urétrale ou génitale.
3/8

Symptôme inhabituel :
–Impériosité urinaire = urgenturie "J'ai à peine le temps d'arriver au toilettes"
–Brûlures mictionnelles, différent des brûlure en dehors des mictions. "ça me brule en
urinant"
–Pollakiurie = personne allant souvent uriner (ex 10 fois/jrs) dépend du nombre de pause
pipi.
–Polyurie = personnes qui vont uriner souvent parce que leur vessie est pleine dépend
donc du volume (urine 5-6L/jours).
Le diabète par exemple est souvent diagnostiqué grâce à la polyurie, on fait un calendrier
mictionnel pour se rendre compte de la quantité d'urine éliminée et remarquer une polyurie au vu
des 6L uriné au lieu des 3L normaux.
–Hématurie : urine possédant du sang, rouge (attention pipi rouge sont pas forcément des
hématuries par exemple personnes ayant manger des betteraves ou pris du colorant)
–Dysurie personnes ayant des difficulé a uriner. Par exemple chez les hommes à cause de
la prostate -> plus fréquent chez l'homme que chez la femme car urètre plus longue
–Pesanteur pelvienne " ça me pèse au niveau du bas du ventre" retrouvé chez les femmes
–Lombalgie : douleur lombaire, dans les reins (attention aux personnes ayant des
problèmes au dos pensant au rein)
-> colique néphrétique: douleur lié au rein qui se distend à cause d'un calcul (1ère cause
de lombalgie avec dysurie) très douloureux !!! sans position antalgique...
–Ecoulement urétral : écoulement par l'urètre d'un liquide qui n'est pas de l'urine en
général du pus.
–Fièvre / frissons
Il existe deux types d'infections en médecine, les infections des organes creux et les infections des
organes pleins.
-> Les organes pleins donnent de la fièvre.
-> Les organes creux n'en donnent pas.
Exemple:
Organes creux :
- cystite avec la vessie = pas de fièvre
- cholécystite avec la vésicule biliaire = pas de fièvre
- l'hépatite avec foie = pas de fièvre
- urètre = pas de fièvre
Organes pleins :
- la néphrite avec le rein = fièvre
- prostatite de la prostate = fièvre
Si une femme viens nous voir avec une cystite et de la fièvre à 40 elle a autre chose !!!
4/8

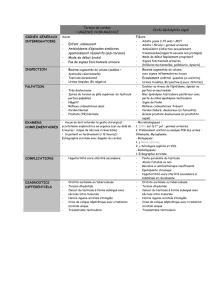
IV-Examen clinique :
En urologie, et encore plus en infection (infection urinaire dans notre cas), l'examen permettant de
toujours faire le diagnostique est l'examen clinique, notemment le touché rectal ( TR). Si on
examine son patient qui vient pour infection, on a fait 90% du travail, pas besoin de PET scan,
IRM ... d'où l'importance de l'examen clinique.
La première chose qu'il faut retenir et que l'examen clinique doit examiner l'appareil urinaire ET
l'appareil génital.
1) Examen Physique
-Regarder s'il y a une cicatrice. (Suite à l'oppération d'une lombotomie par exemple)
-Recherche d'une voussure. Classiquement la voussure abdominale est hypogastrique. Si un
patient se présente avec une voussure à cet endroit c'est qu'il a une vessie très pleine. (plus difficile
à voir chez les ventripotents)
-Augmentation du volume. Facile à voir au niveau des testicules chez l'homme, plus difficile pour
les ovaires de la femme.
-Rougeur locale.
-Température.
2) Palpation (important)
-Recherche d'une masse.
On la recherche sur l'appareil génital et sur l'appareil urinaire. Donc palpation de la fosse
lombaire pour le rein, l'essemble du ventre, recherche d'une masse vésicale (témoin d'une tumeur ou
d'une rétention) et palpation du scrotum, les tumeur du testicule se faisant principalement chez
l'homme jeune.
On palpe la régularité de la masse, il la vaut mieux lisse que pierreuse (comme si on palpait une
pierre, témoin d'une tumeur maligne). On cherche aussi la sensibilité et la douleur, attention à ne pas
confondre douleur spontanée et provoquée, en gros ne pas appuyer comme un barge car dans ce cas
tout le monde a une douleur !
-Touché rectal ++
Dans un dossier d'urologie ne JAMAIS oublier de mettre le touché rectal. 100% des malades
hommes qui viennent en urologie on un touché rectal. C'est un examen essentiel.
La technique de réalisation : (il y en plein)
Peut se faire :
-sur le coté
-sur le dos
-debout
5/8
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%