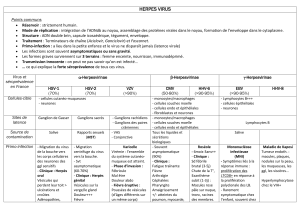
Lire l'article complet

© Garo/Phanie
© Joubert/Phanie
D’
un point de vue pra-
tique, il faut distinguer
trois sortes d’infections
virales, selon leur mode de transmis-
sion, par voie sanguine, aérienne ou
par l’intermédiaire d’un arthropode
vecteur, le plus souvent un moustique.
Les arboviroses
Les maladies virales transmises par
piqûre d’arthropode sont appelées
arboviroses. Elles sont plus ou
moins répandues dans les pays ou
ces insectes pullulent c'est-à-dire
les pays tropicaux. Mais elles peu-
vent être rencontrées dans les pays
tempérés, soit chez des voyageurs
de retour de zone d’endémie, soit
chez des autochtones, au cours de
l’été, sous réserve de l’implantation
des insectes vecteurs (et de leur
réservoir animal éventuel) dans le
pays en question. Elles ne peuvent
pas se transmettre de personne à
personne, en dehors de
la fièvre
hémorragique de Crimée-
Congo
(voir fièvres hémorragiques
virales).
Cliniquement, les arboviroses sont
marquées par une incubation
courte (moins d’une dizaine de
jours), un début brutal par un syn-
drome pseudo-grippal suivi d’une
focalisation viscérale, l’absence de
traitement et la gravité du pronostic
(pour certaines d’entre elles). Elles
se distinguent par leur tropisme
neurologique (encéphalite japo-
naise, fièvre de West Nile), cutané
(dengue, fièvre de la vallée du Rift,
fièvre de West Nile), hépatique
(fièvre jaune) ou leur aptitude à
donner des formes
hémorragiques
(fièvre jaune, den
gue hémorra-
gique, fièvre hémorragique de
Crimée-Congo, fièvre de la vallée
du Rift).
La dengue est la plus fréquente des
arboviroses. C’est une maladie tropi-
cale, en expansion partout dans le
Infectio-virologie
Une attention particulière
aux maladies émergentes
Professions Santé Infirmier Infirmière N° 57 • août-septembre 2004
Sommaire
•Sida
•Hépatite C
•Herpès
•Tuberculose
•Trichomonas vaginalis
•Méningites bactériennes de l’enfant
•Légionelloses
•Pneumopathies acquises sous ventilation
mécanique
•Paludisme
•Tétanos
•Couverture vaccinale
•Infections fongiques systémiques
>> DOSSIER
INFECTIO-VIROLOGIE 19
Réalisé avec la participation de notre publication
La Lettre de l’Infectiologue
Les maladies infectieuses sont toujours d’actualité et,
parmi elles, ce sont les infections virales qui ont le plus fait
parler d’elles au cours de ces vingt dernières années. Cela
a commencé avec le sida et s’est poursuivi avec l’hépatite C.
Depuis, d’autres viroses sont apparues et peuvent être
considérées comme des maladies émergentes, même si
certaines sont connues depuis longtemps. L’attention des
professionnels de la santé est particulièrement requise.
Ceux-ci peuvent en être les premières victimes comme pour
le SRAS. Ils ne doivent pas non plus baisser la garde face à
des affections plus fréquentes comme la grippe, mortelle
pour des patients déjà fragilisés.
>>
Institut Pasteur

monde, transmise par la piqûre d’un
moustique, appelé Aedes aegypti.
La répartition géographique clas-
sique comprend principalement
l’Asie du Sud-Est, le sous-continent
indien, les îles du Pacifique,
l’Amérique latine et les Caraïbes.
L’OMS estime que tous les ans 50
millions de personnes sont tou-
chées par la dengue dans le Monde
et que 12 000 en décèdent
(formes hémorragiques, formes
compliquées d’un état de choc).
D’après l’Institut nationale de veille
sanitaire (INVS), dans les départe-
ments français des Amériques, des
épidémies ont été enregistrées aux
Antilles (1 297 cas notifiés en 1997
en Martinique), en Guyane (44 cas
en 2003), ainsi qu'à Saint-Martin
(188 cas en 2003). En France
métropolitaine, la dengue n’est
observée que chez le voyageur.
Un autre exemple d’arbovirose en
expansion est la maladie de West
Nile qui est réapparue en France au
cours de l’été 2003 et s’est implan-
tée aux États-Unis d’Amérique
depuis l’été 1999. Elle est égale-
ment transmise par piqûre d’un
moustique. Le réservoir animal est
constitué par des oiseaux. En
France, seuls une dizaine de cas
ont été observés au cours de l’été
2003 dans le Var. Le fait que la
canicule ait sévi cet été-là n’est
peut-être pas étranger à cette petite
épidémie. Aux États-Unis d’Amé-
rique, des centaines de cas sont
observés chaque été et certains
patients, principalement des per-
sonnes âgées, décèdent de compli-
cations neurologiques.
Les maladies virales
transmises par voie aérienne
Les maladies virales transmises par
voie aérienne sont beaucoup plus
à craindre dans le cadre de l’exer-
cice professionnel. Le personnel
médical et paramédical, au contact
direct des patients, doit être extrê-
mement vigilant car il y a un risque
élevé d’infections respiratoires et
ultérieurement de transmission aux
malades.
Le SRAS (syndrome respiratoire aigu
sévère) a eu l’immense intérêt de
sensibiliser le personnel médical et
paramédical aux précautions élémen-
taires à prendre contre les infections à
transmission respiratoire. Cette épidé-
mie est née en Chine dans la région
de Canton, en automne 2002. Elle
s’est achevée pendant l’été 2003 au
Canada. Entre-temps, des centaines
de personnes ont été contaminées,
dont plus de la moitié était du per-
sonnel médical ou paramédical. Le
taux de mortalité était en moyenne
de 10 % mais la mortalité augmentait
de manière régulière avec l’âge. Cette
maladie est due à un coronavirus
rapidement identifié. L’épidémie
mondiale a été évitée grâce à la réac-
tivité de la communauté internatio-
nale, à un échange constant d’infor-
mations scientifiques par voie
électronique et à l’efficacité des
mesures d’isolement respiratoire des
cas et de ceux qui ont été en contact
avec ces cas. Mais cette épidémie
doit nous servir de leçon, pour
apprendre à mieux nous protéger
contre des maladies autrement plus
fréquentes comme la grippe hu-
maine, voire d’autres infections virales
respiratoires sévères à venir, grippe
aviaire “humanisée” ou récurrence du
SRAS.
La grippe humaine est certaine-
ment l’exemple le plus caricatural
de ce type d’infections et des
conséquences qu’elle entraîne
pour le personnel soignant. Mais
on peut se protéger de la grippe
humaine avec une relative effica-
cité par la vaccination annuelle.
Étant donné les conséquences de
Professions Santé Infirmier Infirmière N° 57 • août-septembre 2004
la grippe en milieu hospitalier (per-
sonnel malade et arrêté, contami-
nation de personnes fragiles par le
personnel), le vaccin antigrippal
devrait être obligatoire chez le per-
sonnel médical et paramédical. Il
est légitime de se demander pour-
quoi certains sont vaccinés contre
la variole, maladie aujourd’hui dis-
parue, et pas contre la grippe,
maladie très commune.
La grippe aviaire est une crainte,
pour le moment théorique, mais la
plus grande vigilance est requise
pour l’avenir. Cette grippe est pour
le moment presque exclusivement
animale (“grippe du poulet” princi-
palement). Elle peut être due à plu-
sieurs types de virus influenza, et
des bouffées épidémiques spora-
diques sont régulièrement obser-
vées dans les élevages intensifs de
volailles dans le monde. Des épidé-
mies récentes ont été facilement
circonscrites aux Pays-Bas et aux
États-Unis d’Amérique. Mais en
Asie, la situation est plus inquié-
tante car les épidémies sont main-
tenant trop rapprochées et il est
probable que le virus circule de
façon endémique. Elles sont dues à
un virus influenza H5N1 qui avait
émergé à Honk Kong en 1997. Il
avait pu être contrôlé, à l’époque,
grâce à l’abattage systématique et
massif des poulets de ce territoire.
Cette épidémie peut être considé-
rée comme une des conséquences
des élevages industriels de volailles,
anarchiques et aberrants, qui attei-
gnent des proportions gigan-
Infos ...
Surveillance des
grippes aviaires
Selon le Pr Thierry
P. van den Berg
(Centre d’Étude
et de Recherches
Vétérinaires et
Agrochimiques,
CERVA, Bruxelles,
Belgique), en
Europe, 24 pays
participent
activement
au réseau de
surveillance
de la peste aviaire
(autre nom pour
décrire l'infection
par un virus
influenza pathogène
chez les oiseaux),
par le biais de l'OIE
récemment
renommé OMSA. Le
laboratoire référent
en Europe est celui
de Weybridge au
Royaume-Uni.
Congrès grippe,
Bruxelles, 2004.
DOSSIER
20
>>
>> DOSSIER
© Phanie
Virus du sida (HIV) sortant d’une cellule MET (Microscope Electronique à Transmission)

Professions Santé Infirmier Infirmière N° 57 • août-septembre 2004
tesques dans certains pays d’Asie
du Sud-Est (en Chine, plus d’un
milliard d’habitants, on compte
environ cent poulets pour un habi-
tant et ces élevages sont concen-
trés dans certaines régions). La
maladie est maintenant devenue
endémique chez les volailles en
Asie du Sud-Est, la Chine, la
Thaïlande, le Vietnam, l’Indonésie
étant touchés. Pour le moment, le
passage à l’homme s’est fait de
manière très peu efficace (ce sont
des personnes en contact direct et
proche avec des volailles malades
qui ont été atteintes) mais avec
une mortalité très élevée. Il ne
semble pas qu’il y ait eu à ce jour
une transmission interhumaine par
apparition d’un virus muté, “huma-
nisé” car recombiné à partir de la
grippe humaine. Mais elle est pos-
sible si les deux virus venaient à se
rencontrer soit chez l’homme soit,
plus probablement, chez un animal
réservoir commun. Le porc consti-
tue un réservoir de choix pour ce
genre de rencontre car il peut
héberger le virus de la grippe
humaine. A cet égard, la reconnais-
sance par les autorités chinoises,
en été 2004, de l’apparition de cas
de grippe aviaire chez le porc, dans
le pays, en 2003, est une mauvaise
nouvelle. Selon certains spécia-
listes, elle laisse présager le pas-
sage inéluctable à l’homme, la
seule question n’étant pas de
savoir si cela se fera, mais seule-
ment quand !
Les fièvres hémorragiques
virales
Les fièvres hémorragiques virales
sont théoriquement à craindre en
raison du risque de contamination
par les hémorragies extériorisées.
Mais, en pratique, le risque pour le
personnel soignant est certaine-
ment très faible. D’une part, même
si les maladies virales pouvant se
compliquer d’hémorragies sont
nombreuses, celles d’entre elles
pouvant se transmettre secondaire-
ment à l’homme sont très rares et
ont une répartition géographique
très limitée. D’autre part, la “protec-
tion sanguine” est naturelle à partir
du moment où il y a hémorragies, et
il est probable que la contagiosité
soit extrêmement faible, si elle
existe, en dehors des formes
hémorragiques.
Les plus fréquentes des viroses à
l’origine d'une fièvre hémorragique
sont la fièvre hémorragique avec
syndrome rénal en France, et, pour
les voyageurs, la fièvre jaune, la
dengue hémorragique, la fièvre de la
vallée du Rift et la fièvre hémorra-
gique de Crimée-Congo. Seule la
fièvre hémorragique de Crimée-
Congo se distingue par une transmis-
sion possible de patients à soignants,
voire de personne à personne, avec
possibilité d’épidémie (comme pour
d’autres fièvres hémorragiques
virales). Pourtant, on parle beaucoup
plus de la fièvre de Lassa et surtout
de la maladie d’Ebola. Elles sont mar-
quées par une transmission initiale-
ment inconnue puis, à partir du cas
index, de patients à soignants, voire
de personne à personne, avec une
mortalité très élevée et la possibilité
d’épidémie. Celles-ci surviennent à
intervalle régulier en Afrique centrale
mais la possibilité pour qu’un tel
patient arrive en France peut être
considérée comme extrêmement
faible.
En pratique, la survenue brutale au
retour des tropiques, après une
courte période de rémission (incons-
tante), d’une altération de l'état géné-
ral, avec une recrudescence de la
fièvre et un syndrome hémorragique,
doit conduire à l’isolement du
malades et aux précautions d’usage.
L’expérience des médecins de terrain
en Afrique montre que dès la mise en
place de mesures d’hygiène de base,
la transmission au personnel soignant
est interrompue. Mais le pronostic
vital est engagé pour le malade. Les
hémorragies cutanées (purpura pété-
chial et ecchymotique), muqueuses
(épistaxis, hématurie, gingivorragie...)
puis viscérales (digestive...) peuvent
conduire au décès dans un état de
choc. Le taux de létalité des formes
symptomatiques, peut atteindre
80 % pour certaines fièvres hémorra-
giques.
En conclusion, les infirmières savent
maintenant bien se protéger des
maladies transmises par voie san-
guine. C’est l’héritage des grandes
infections virales, par les virus des
hépatites B et C et le VIH. Elles n’ont
rien à craindre des maladies trans-
mises par les arthropodes, sauf à
titre individuel, si elles voyagent dans
les régions d’endémie de fièvres
hémorragiques virales. En revanche,
elles doivent maintenant être bien
informées des risques liés aux mala-
dies transmissibles par voie
aérienne. Elles doivent être vacci-
nées contre la grippe chaque année.
Elles doivent maîtriser les règles
d’isolement respiratoire et suivre
avec vigilance l’évolution des épidé-
mies de grippe et des autres viroses
respiratoires.
Pr Éric Caumes
Service des Maladies Infectieuses
et Tropicales, CHU Pitié-Salpêtrière, Paris.
Rédacteur en chef de La Lettre de l’Infectiologue
>> DOSSIER
INFECTIO-VIROLOGIE 21
© Garo/Phanie

Plus de 1,5 million de per-
sonnes vivent avec le VIH
en Europe orientale et en
Asie centrale alors qu’elles n’é-
taient que 30 000 en 1995. La
majorité des nouveaux cas d’in-
fection à VIH chez les toxico-
manes par voie intraveineuse tou-
chent des jeunes. Un grand
nombre d’entre eux ne se protè-
gent pas non plus lors de rapports
sexuels, alors que leurs premiers
rapports sont plus précoces.
Les pays d’Europe orientale sont
désormais dans l’Union euro-
péenne et, comme l’a souligné le
Dr Peter Piot, Directeur exécutif
de l’ONUSIDA, à la Conférence
de Dublin en février de cette
année, « L’Europe et l’Asie cen-
trale sont au cœur d’une épidé-
mie de VIH qui progresse plus
rapidement que partout ailleurs
dans le monde ».
Si la plus grande partie de la
population de l’Europe occiden-
tale a désormais accès à un traite-
ment gratuit dans le cadre des
systèmes nationaux de santé,
beaucoup de gouvernements
n’ont pas mis le même accent sur
la prévention que pendant les
années 90. Les taux d’infection
recommencent à augmenter. Le
traitement, qui permet de prolon-
ger la vie, ne doit pas être consi-
déré comme un moyen de guéri-
son. Les personnes vivant avec le
VIH/sida doivent donc continuer
de se protéger elles-mêmes et de
protéger leurs partenaires. En
Europe orientale et en Asie cen-
trale, 7 000 personnes reçoivent
un traitement antirétroviral, c’est-
à-dire 9 % seulement des per-
sonnes qui en ont besoin. Pour
beaucoup, le traitement est trop
coûteux ou n’est tout simplement
pas disponible. La dimension
socio-économique de l’épidémie
ressort clairement ainsi que l’as-
pect qui concerne la gouvernance
de ces pays. Les membres de
groupes à risque sont souvent
des exclus, des pauvres ou des
détenus et sont par là-même
exposés à un risque accru de
contamination.
Recrudescence des IST
Dans beaucoup de pays d’Europe
occidentale, on constate une aug-
mentation des infections sexuel-
lement transmissibles (IST) qui
illustrent une résurgence des rap-
ports sexuels non protégés, avant
tout chez les jeunes hétéro-
sexuels. Rien qu’en 2003, 30 à
40 000 personnes ont été infec-
tées par le VIH et le nombre de
personnes vivant avec le VIH se
situe désormais entre 520 000 et
680 000.
Plus de 20 ans après l’émergence
du sida, les comportements
sexuels à risque sont en forte
croissance également chez les
homosexuels masculins dans les
pays développés. Cet état de fait,
indiscutablement lié à l’apparition
de traitements anti-rétroviraux très
efficaces au milieu des années 90,
explique, qu’encore aujourd’hui,
les homosexuels représentent
44 % des nouveaux cas d’infec-
tion à VIH aux États-Unis (sta-
tistiques 2002).
Pour faire reculer ces comporte-
ments dits de “relapse” des inter-
ventions psychologiques ou com-
portementales sont nécessaires.
Cependant, curieusement, malgré
Professions Santé Infirmier Infirmière N° 57 • août-septembre 2004
des milliers de publications sur le
sujet, aucun essai randomisé
n’avait jusqu’ici abordé la question.
L’étude EXPLORE* conduite dans
6 villes américaines était destinée
à combler cette lacune : 4 295 ho
-
mosexuels masculins séronégatifs
ont été randomisés entre un
groupe le “suivi standard” et un
groupe d’“intervention”. Les deux
groupes étaient représentatifs de
la population homosexuelle mas-
culine américaine à risque : par
exemple, plus de 10 partenaires
au cours des 6 mois précédents
dans 42,2 % des cas, relation
anale passive non protégée avec
un partenaire séropositif ou au
statut sérologique inconnu dans
28 % des cas.
Les résultats sont très décevants
et aussi très controversés, notam-
ment à cause de réponses plus
ou moins fiables compte tenu de
la gravité de certains comporte-
ments difficiles à avouer.
En 4 ans, 144 sujets du groupe
contrôle (8,2 %) et 115 du
groupe intervention (6,9 %) ont
eu une séroconversion. La pré-
vention des comportements de
“relapse” chez les homosexuels
masculins reste donc toujours à
imaginer.
C’est pourquoi, des actions d’ur-
gence de prévention s’imposent
partout pour inverser le cours de
la maladie.
ALP
* Dr Anastasia Roublev : The EXPLORE study
Team : “Effects of a behavioural intervention
to reduce acquisition of HIV infection among
men who have sex with men : the EXPLORE
randomised controlled study.” Lancet 2004;
364: 41-50.
Infos ...
Comportements
à risque
Les trithérapies
antirétrovirales
hautement actives
(HAART) ne sont pas
totalement efficace
mais diminuent
de manière
substantielle la
charge virale (les
taux de mARN viral)
chez de nombreux
malades, si
l’observance
thérapeutique
est étroite. D'où
la diminution
des décès. Mais
les croyances sur les
vertus imaginaires
des trithérapies
dans la prévention
du SIDA s’avèrent
dangereuses en
matière de
comportement
sexuel à risque.
DOSSIER
22
>> DOSSIER
Le sida se propage en Europe orientale. Le nombre d'infections augmente à nouveau en
Europe occidentale. L’abandon, voire l’inexistence des programmes intégrés de préven-
tion et de traitement en sont une cause. Les jeunes et d'autres groupes, comme les tra-
vailleurs du sexe, les homosexuels masculins et les toxicomanes par voie intraveineuse
sont particulièrement exposés.
Sida
Les inquiétudes renaissent en Europe

Professions Santé Infirmier Infirmière N° 57 • août-septembre 2004
C
omme le rappelle le
Pr T. Poynard (hôpital Pitié-
Salpêtrière), l’hépatite C
est une maladie asymptomatique
dans la majorité des cas. La décou-
verte du VHC se fait donc le plus
souvent de façon fortuite lors d’un
dépistage systématique, soit après
l’évaluation des facteurs de risques.
Les contaminations les plus fré-
quentes se font chez les usagers et
ex-usagers de drogue par voie vei-
neuse (80 % des cas). Néanmoins,
le piercing et les tatouages jouent
désormais un rôle, et par ailleurs, il
ne faut pas oublier de dépister les
patients qui ont subi une transfu-
sion sanguine avant 1992. Il appa-
raît que 200 000 sujets par an sont
dépistés (alors que l’on estime
600 000 personnes porteuses du
virus de l’hépatite C en France) et
parmi celles-ci, seulement 10 000 à
15 000 sont mises sous traitement.
Interféron pégylé et ribavirine
Le traitement actuel de l’hépatite C
chronique repose sur l’association
interféron pégylé avec ribavirine :
cette bithérapie permet l’éradica-
tion virale chez 9O % des patients
infectés par VHC de génotype 2
ou 3 et 50 % de ceux qui présen-
tent un virus de génotype 1. Par
ailleurs, les examens virologiques
se sont considérablement simpli-
fiés et standardisés. L’accès aux
soins et au traitement des patients
est facilité grâce à l’ouverture de la
prescription initiale aux spécialistes
libéraux en médecine de ville et à
la possibilité de renouveler la pres-
cription par les médecins généra-
listes. Les indications du traitement
sont définies en fonction de l’acti-
vité de fibrose dans le foie. Il est
reconnu que la biopsie hépatique,
examen invasif et redouté par un
grand nombre de patients, consti-
tue un écueil dans la prise en
charge de l’hépatite C. Bonne nou-
velle, il existe désormais une alter-
native : Fibrotest-Actitest. Il s’agit
de tests fondés sur les dosages
sanguins pour évaluer l’index de
fibrose et d’activité du foie dans
son ensemble, qui sont utilisables
en pratique quotidienne et ne
nécessitent pas d’hospitalisation.
Il faut prendre en considération
que la bithérapie interféron
pégylé/ribavirine est jugée le plus
souvent difficile à supporter par la
majorité des patients, l’espoir de
guérir étant leur motivation princi-
pale pour poursuivre le traitement.
L’aggravation de la qualité de vie
liée aux effets secondaires conduit
à un arrêt du traitement dans
environ 10 % des cas et à une
diminution de la posologie de l’in-
terféron pégylé et/ou de la ribavi-
rine dans 1 cas sur 3. Les effets les
plus fréquents sont les céphalées,
la fatigue notable, les tremble-
ments, la fièvre, les nausées, les
myalgies, l’insomnie et les troubles
anxieux et dépressifs. « On retrouve
plus rarement d’autres troubles
psychiatriques fluctuants et sou-
vent imprévisibles tels que des
troubles maniaques, des troubles
délirants, des troubles de la per-
sonnalité ou des troubles cognitifs
atypiques. La prévalence des
effets secondaires psychiques
reste sous-évaluée et trop souvent
considérée comme négligeable,
alors qu’il convient de rechercher
précocement ces troubles et de
les prévenir par une prise en
charge globale au sein d’une
équipe multidisciplinaire. En ce qui
concerne l’alcoolisme chronique, il
n’est pas une contre-indication au
traitement mais il peut en dimi-
nuer l’efficacité. Les antécédents
de maladies psychiatriques ou de
toxicomanies sont des contre-indi-
cations majeures au traitement
par interféron alpha, mais cela
n’est pas acceptable actuelle-
ment », estime le Dr Jean-Philippe
Lang (Strasbourg).
Décider avec le patient
On entrevoit qu’il est indispen-
sable d’associer le patient à la déci-
sion thérapeutique, de bien lui
expliquer les bons résultats
escomptés ainsi que les inconvé-
nients qu’il va subir afin qu’il
puisse interpréter ses symptômes,
et de choisir un bon moment (sauf
urgence). En d’autres termes, le
patient doit être soutenu par
l’équipe médicale comme par ses
proches et aidé dans la gestion
des effets secondaires pendant les
six mois du traitement. D’ailleurs,
le médecin généraliste peut être
amené à prendre en charge égale-
ment son entourage, souvent per-
turbé par le changement de la per-
sonnalité du patient induit par
l’interféron. Le contrôle de la
charge virale est effectué au bout
de 6 à 12 mois par PCR. Si la
charge virale est indétectable, le
patient est virologiquement guéri
6 mois après l’arrêt du traitement
et la majorité des manifestations
indésirables disparaissent entre 1 et
3 mois.
A noter que d’après des études
récentes rapportées par le
Pr. T. Poynard, il semble que la cir-
rhose n’est pas irréversible.
Ludmila Couturier
Medec 2004
>> DOSSIER
INFECTIO-VIROLOGIE 23
La gestion des effets secondaires est une composante majeure de la conduite du trai-
tement de l’hépatite C. Or on connaît la gravité potentielle de la maladie chronique qui
peut être efficacement traitée par le traitement antiviral, notamment chez les patients
infectés par un VHC de génotype 2.
Hépatite C
Comment gérer les effets secondaires
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%