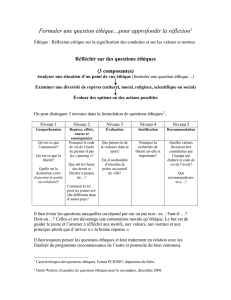
VIE PROFESSIONNELLE
41
La Lettre du Pneumologue - n° 1 - octobre 1998
es Journées de printemps de la Société de Réani-
mation de Langue Française qui se sont déroulées à
Tours les 4 et 5 juin 1998 avaient pour thème :
“Réanimation et onco-hématologie : de l’exception d’hier
au quotidien de demain”.
La dernière session de cette réunion scientifique a été consa-
crée au sujet : “pronostic et choix éthique”, qui occupe une
part prépondérante de la réflexion de tout médecin réanimateur
amené à prendre en charge les patients d’onco-hématologie.
Après plusieurs communications portant sur le panorama des
pratiques européennes, l’intérêt et les limites des indices et
scores de gravité, et les bases d’une réflexion éthique appli-
quée, une table ronde animée par F. Lemaire (Créteil) et J.C.
Raphaël (Garches), et à laquelle participaient J.C. Chevrolet
(Genève), J.F. Dhainault (Paris), G. Nitenberg (Villejuif) et B.
Schlemmer (Paris) a clos le congrès en essayant de répondre à
plusieurs questions ; l’une d’entre elles, à l’origine d’un débat
riche et animé, pourrait servir d’exemple à d’autres champs de
la médecine en raison de son caractère paradoxalement peu
spécifique : doit-on envisager une réflexion éthique propre
aux patients d’onco-hématologie hospitalisés en réanimation ?
mDes interrogations ont tout d’abord été exprimées quant à la
pertinence de la question
‘Pour certains (J.C. Chevrolet), la question en elle-même n’est
pas éthique.
En effet, elle laisserait entendre que pour des êtres humains
aux caractéristiques dissemblables (cancer, cirrhose, sida, dif-
férences ethniques...), différentes éthiques doivent s’appliquer.
Or, les règles éthiques se rapportent à l’être humain face à la
maladie ou à un certain nombre de problèmes et ne concernent
pas le diagnostic. Le diagnostic doit être discuté en amont et
relève de la technique médicale au même titre que l’évaluation
pronostique. La réflexion éthique qui vient après est d’une
autre nature : il s’agit de la “pesée” des valeurs. Affirmer que
certaines pesées de valeurs s’appliquent à des patients qui ont
un certain diagnostic et qu’une autre éthique va s’appliquer à
d’autres patients qui ont un autre diagnostic est inacceptable.
Enfin, on pourrait considérer qu’à l’heure de la biologie molé-
culaire moderne, des problèmes aussi différents que l’artério-
sclérose, l’infection sévère ou le cancer concernent des gènes,
des molécules et cette biologie n’a rien de spécifique.
‘Pour d’autres intervenants (F. Lemaire), la question mérite
d’être défendue, car les équipes soignant les patients d’onco-
hématologie savent bien que ceux-ci ne sont pas des “patients
comme les autres” ; ne pas en être conscient, c’est refuser le
problème. En effet, le comportement des médecins, des infir-
mières et des équipes soignantes est différent quand ils sont
confrontés à ce type de patients, et cela pour deux raisons :
– le pronostic souvent effroyable. On pourrait donc se deman-
der s’il existe des règles éthiques particulières pour les patients
ayant un pronostic de survie inférieur à 5 % par exemple, car il
n’est pas sûr qu’il y ait beaucoup d’autres types de pathologies
avec un tel pronostic ;
– le problème du coût. Toute la réflexion sur la justice distri-
butive, qui est l’un des grands principes de l’éthique médicale,
est un vrai problème. Dans un système à budget limité,
l’argent distribué à certains patients ne sera pas disponible
pour d’autres. Admettre des patients qui vont probablement
mourir et qui vont être à l’origine de dépenses considérables
est un réel problème que certains peuvent ne pas considérer
comme éthique, mais que l’on ne peut nier.
Une réflexion d’équipe
mSi l’on pose néanmoins cette question au caractère peut-être
provoquant, la réponse unanime est de dire que l’on ne doit
pas envisager une réflexion éthique propre à un type de
patient, et aux patients d’onco-hématologie en particulier, tout
en reconnaissant que ceux-ci posent un certain nombre de pro-
blèmes spécifiques.
Le pronostic, qui reste habituellement sombre, est certaine-
ment un des éléments majeurs dans le processus de décision.
On peut toutefois noter que l’on manque de données compara-
tives entre les patients d’onco-hématologie et les patients por-
teurs d’autres pathologies de gravité a priori “comparable”,
pour lesquels il semblerait y avoir moins de limites quant à
l’admission en réanimation. Pour un pronostic comparable, les
coûts sont en revanche très différents et peuvent être un critère
important quand on sait, par exemple, qu’un seul patient greffé
de moelle peut “consommer” le budget de plusieurs mois
d’une unité de réanimation.
Ce pronostic sombre, voire cet échec “prévisible”, peut retentir
sur le comportement des équipes soignantes. Pour ne pas
rompre un équilibre psychologique souvent fragile, certains
médecins peuvent être amenés à ne pas admettre, à certains
moments, des patients au pronostic jugé irréversible. Cela
Pronostic et éthique
Prise en charge des patients d’onco-hématologie
l
D. Perrotin*
*CHU Tours, Service de réanimation médicale polyvalente.
L

VIE PROFESSIONNELLE
42
La Lettre du Pneumologue - n° 1 - octobre 1998
Coupon à remplir et à retourner (avant le 31 octobre 1998)
à La Lettre du Pneumologue, 62-64, rue Jean-Jaurès, 92800 Puteaux - Fax : 01 41 45 80 25
rejoint les préoccupations de certaines équipes spécialisées
dans le traitement des patients sidéens et qui se refusaient à
dépasser un certain “quota” de patients dans leur unité.
Enfin, les médecins et les équipes ont bien compris que la
réanimation ne doit pas être un passage obligé vers la mort
pour des patients dont le décès est prévisible à court terme.
Les décisions éthiques vis-à-vis de ces patients ne reviennent
pas uniquement aux réanimateurs mais doivent être prises avec
les équipes qui les suivent depuis longtemps. La participation
des onco-hématologues à cette réflexion éthique est donc très
importante. Cela est certainement moins évident pour d’autres
pathologies prises en charge en réanimation, et l’on peut
admettre que le réanimateur et son équipe sont suffisamment
compétents pour mener à bien leur réflexion éthique devant un
patient souffrant d’insuffisance respiratoire aiguë sans deman-
der la participation du cardiologue ou du pneumologue.
Tout le monde s’accorde pour dire que cette réflexion éthique
doit commencer en amont du service de réanimation, qu’il s’agit
d’un processus continu et que toute décision implique nécessai-
rement une part de subjectivité. Aucun outil, aucun indice ne
peut actuellement aider à la prise de décision individuelle.
Cela signifie aussi que le principe d’information doit s’appli-
quer pleinement au patient si l’on respecte le principe d’auto-
nomie, c’est-à-dire sa participation dans le processus de déci-
sion. L’information demande du temps et elle ne peut actuelle-
ment être calquée sur ce qui se fait outre-Atlantique, car il
s’agit d’une culture différente. Tout doit cependant être fait
pour essayer de donner une information claire au patient pen-
dant son hospitalisation en onco-hématologie, notamment sur
la nécessité éventuelle de recourir aux soins intensifs plutôt
qu’à la réanimation, terme qui fait encore peur. Dès ce stade,
la participation des réanimateurs peut être souhaitée.
mEn résumé, si l’on retient que la réflexion éthique est
d’abord la recherche d’une action bénéfique pour le patient,
celle-ci doit être menée tout au long de sa prise en charge par
les différentes équipes impliquées, et elle n’a rien de spéci-
fique au contexte particulier de l’onco-hématologie. n
Vous organisez une manifestation en 1999...
...
La Lettre du Pneumologue
vous propose ses services
pour la faire connaître
(Une publication dans le calendrier 99 réalisé en partenariat avec ou dans la revue)
Titre de la manifestation scientifique : ..................................................................................................................
.........................................................................................................................................................................
Date(s) : ............................................................................................................................................................
Lieu : ................................................................................................................................................................
Secrétariat scientifique (nom, adresse, tél., fax) : ..................................................................................................
.........................................................................................................................................................................
.........................................................................................................................................................................
Organisation technique (nom, adresse, tél., fax) : ................................................................................................
.........................................................................................................................................................................
.........................................................................................................................................................................
Vos coordonnées (nom, adresse, tél., fax) : .........................................................................................................
.........................................................................................................................................................................
.........................................................................................................................................................................
99
99
!
1
/
2
100%