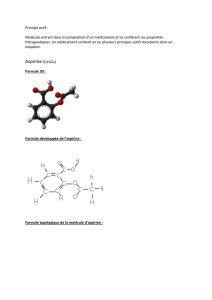
Q ue fa i re avec un pat ient co... sous aspirine qui a mal à l’es tomac ?

Q u e fa i re avec un pat i ent co ron a i r e
sous aspirine qui a mal à l’es t omac ?
M.A. Bigard
(service d’hépato-gastroentérologie, CHU de Nancy)
31
Correspondances en Risque CardioVasculaire - Vol. II - n° 1 - janvier-février-mars 2004
La prise d’aspirine à faible dose (< 3 3 0 m g / j )
concerne environ 1,2 million de Français
d’après l’étude cas-témoins de C. Capet et al.
( 1 ) . La présence de symptômes digestifs sur-
venant, de façon au moins hebdomadaire,
dans la population générale est estimée à 10 %
des cas environ, notamment pour les symp-
tômes de reflux et les brûlures épigastriques.
Étant donné la fréquence respective de ces
deux situations, la présence de douleurs épi-
gastriques chez un patient sous aspirine est
une situation fréquente, même en l’absence
de lien de causalité entre les deux.
On manque d’études épidémiologiques sur le
sujet, mais l’aspirine à faible dose ne semble
pas entraîner de douleurs épigastriques, alors
que l’aspirine à doses anti-inflammatoires est
responsable d’un syndrome douloureux iden-
tique à celui causé par les AINS.
La toxicité de l’aspirine à faible dose sur l’es-
tomac et le duodénum résulte d’au moins trois
mécanismes :
des conséquences néfastes sur les méca-
nismes de défense de la muqueuse et l’inhibi-
tion de la synthèse des prostaglandines dans
la muqueuse digestive ;
un effet irritant local dû à la rupture de la
barrière muqueuse et à la rétrodiffusion des
ions H+;
un effet antiagrégant plaquettaire favorisant
le saignement de lésions préexistantes ou de
lésions induites par l’aspirine.
L’effet ulcérogène direct est probablement
moins important qu’on l’avait cru initiale-
ment, et il est possible que les complications
de l’aspirine à faible dose soient en grande
partie dues à son effet antiagrégant.
Il n’y a donc aucune preuve d’un effet ulcéro-
gène direct de l’aspirine à petite dose. En cas
de douleur épigastrique survenant chez un
sujet d’âge moyen ou élevé placé depuis peu
sous aspirine, il est donc conseillé de prati-
quer une endoscopie digestive à la recherche
d’une lésion organique, et surtout d’une
lésion préexistante : œsophagite par reflux,
ulcère gastroduodénal, voire néoplasme gas-
t r i q u e .
Le principal risque de l’aspirine à petite dose
chez les patients coronariens est constitué par
le risque hémorragique digestif.
L’aspirine a une toxicité dose-dépendante
chez le volontaire sain, et même les doses
inférieures à 100 mg/j provoquent des lésions
de la muqueuse gastroduodénale et des pertes
sanguines mesurables.
Les études endoscopiques montrent que l’as-
pirine entraîne, de façon très rapide, des
lésions à type de pétéchies. Ces pétéchies sont
d’autant plus nombreuses que la dose est éle-
vée. Les pétéchies siègent surtout dans l’esto-
mac. Elles peuvent être groupées en amas ou
être disséminées.
Si la prise d’aspirine est poursuivie, les lésions
changent d’aspect, avec une régression des
pétéchies et l’apparition de petites érosions.
Au bout d’un mois de traitement, les lésions
sont moins sévères qu’après 2 à 3 jours de trai-
tement, ce qui témoigne d’une adaptation gas-
trique, notamment par renforcement progres-
sif des moyens de défense de la muqueuse.
La relation dose-dépendante des complica-
tions hémorragiques est bien démontrée. Dans
l’étude de J. Weil et al. ( 2 ), l’odds-ratio passe
de 2,3 pour 75 mg par jour à 3,2 pour 150 m g ,
et à 3,9 pour 300 mg. Dans l’étude cas-
contrôles de A. Lanas et al. ( 3 ), la consomma-
tion d’aspirine à faible dose doublait le risque
d’hémorragie digestive (OR : 2,4 ; IC 95 % :
1,8-3,3), alors que les AINS le multipliaient
par 7 (OR : 7,4 ; IC 95 % : 4,5-12). Le risque
absolu d’hémorragie digestive en cas de
consommation d’aspirine à dose antiagrégante
pendant cinq ans est de 2 à 4 pour 1 000 chez
les sujets d’âge moyen et de 4 à 12 pour 1 0 0 0
chez les sujets âgés (4).
Le risque hémorragique augmente en cas de
coprescription avec un traitement anticoagu-
lant oral. Par ailleurs, la prise concomitante
d’aspirine à faible dose annule le bénéfice
relevé sur la fréquence des complications
digestives observées avec les anti-COX-2. En
revanche, dans le travail de A. Lanas ( 3 ) , la
coprescription de dérivés nitrés réduisait de
40 % le risque d’hémorragie digestive.
Les données de la littérature sur le rôle de
l’infection par H . p y l o r i dans la survenue des
ulcères, compliqués ou non, chez les malades
sous aspirine sont contradictoires et, actuelle-
ment, il n’est pas possible d’en tirer des
recommandations avec un niveau de preuve
suffisant.
Dans l’étude de F.K.L. Chan et al. (5), chez les
patients prenant de l’aspirine (80 mg/j) et
ayant un antécédent d’ulcère hémorragique,
le risque de récidive est faible, à la fois chez
les malades ayant eu une éradication de
H . p y l o r i ( 1 , 9 %) et chez ceux recevant 20 m g

Correspondances en Risque CardioVasculaire - Vol. II - n° 1 - janvier-février-mars 2004
32
d’oméprazole par jour (0,9 %, différence non
significative).
Dans une autre étude de A. Lanas ( 6 ) , l’exis-
tence d’une infection à H . p y l o r i m u l t i p l i a i t
par 5 le risque d’hémorragie digestive (OR :
4,7 ; IC 95 % : 2,0-10,9) chez les malades rece-
vant de l’aspirine à faible dose.
La dose de 75 mg est probablement la dose à
la fois efficace et entraînant le moins de com-
plications. Une éradication de H . p y l o r i d o i t
être proposée chez les patients infectés ayant
saigné, suivie d’un traitement par inhibiteurs
de la pompe à protons (IPP) en cas de pour-
suite de l’aspirine.
Dans ce groupe, la prescription de lansopra-
zole a abaissé le taux de récidive hémorragique
de 15 à 1,6 % après un an de traitement ( 7 ) .
Un espoir réside dans la mise au point d’une
aspirine moins gastrotoxique, et notamment
de molécules associant l’aspirine au monoxyde
d’azote ou à des phospholipides tensio-actifs
de surface.
R
É F É R E N C E S
1 . Capet C, Czernichow P, Dupas JL et al.
Hémorragies digestives hautes et aspirine à faible
dose. Gastroenterol Clin Biol 2001 ; 25 : 233-8.
2 . Weil J, Colin-Jones D, Langman M et al.
P r ophylactic aspirin and risk of peptic ulcer bleeding.
Br Med J 1995 ; 310 : 827-30.
3 . Lanas A, Bajador E, Serrano P et al.
Nitrovasodilatators, low dose aspirin and other ste-
roidal anti-inflammatory drugs and the risk of
upper gastrointestinal bleeding. N Engl J Med
2000 ; 343 : 834-9.
4. Hayden M, Pignone M, Philips C, Mulrow C.
Aspirin for primary prevention of cardiovascular
events : a summary of the evidence for the US
Preventive Service Task Force. Ann Intern Med
2002 ; 136 : 161-72.
5. Chan FKL, Chung SCS, Suen BY et al. Preventing
re c u r rent upper gastrointestinal bleeding in
patients with Helicobacter pylori infection who are
taking low-dose aspirin or naproxen. N Engl J Med
2001 ; 344 : 967-73.
6 . Lanas A, Fuentes J, Benito R et al.
Helicobacter pylori increases the risk of upper
g a s t rointestinal bleeding in patients taking low-
dose aspirin. Aliment Pharmacol Ther 2002 ; 16 :
7 7 9 - 8 6 .
7. Lai KC, Lam SK, Chu KM et al. Lansoprazole for
the prevention of recurrence of ulcer complications
from long-term low dose aspirin use. N Engl J Med
2002 ; 346 : 2033-8.
Que faire d’un patient coronarien
sous aspirine qui a mal à l’estomac ?
PUBLICITÉ TAHOR
P. 32
1
/
2
100%