A évaluer précocement Paralysie faciale idiopathique

A évaluer précocement
L
a paralysies faciale idiopa-
thique est causée par la réac-
de House (les signes sont notés par
grade ascendant en fonction de
la gravité).
L’ évolution spontanée de la para-
lysie faciale favorable débute dès
la première semaine. A terme,
70 % des patients guérissent sans
séquelles, 14 % avec des séquelles
minimes et 16 % avec des sé-
quelles graves.
Le diagnostic fait, il convient d’éli-
miner les autres causes de paraly-
sie faciale, à savoir : une paralysie
faciale centrale présentant une pa-
ralysie faciale inférieure dans un
contexte d’affection neurologique ;
une paralysie faciale post-zosté-
rienne avec son éruption carac-
téristique ; une paralysie faciale
tumorale, une paralysie faciale
traumatique dans lesquelles le
contexte est évocateur. En cas de
doute, l’IRM avec injection visua-
lise le trajet du nerf facial.
Traitement
L’œil est à protéger en premier :
l’occlusion palpébrale diurne sera
assurée par un pansement occlu-
sif. Pour éviter des complications
graves, il importe de prescrire des
larmes artificielles et de la pom-
made à la vitamine A. En prenant
soin, devant toute inflammation et
toute douleur, de s’appuyer sur une
consultation ophtalmique. Le trai-
tement général comprend, lui,
une corticothérapie précoce et à
fortes doses associée à un traite-
ment antiviral. Dans les formes
graves, la chirurgie de décompres-
sion peut être employée. La ré-
éducation musculaire, essentielle,
est d’autant plus efficace qu’elle est
effectuée précocement. Conseiller
de mâcher un chewing-gum à
longueur de journée est alors un
moyen simple mais efficace.
J.B.
14
Paralysie faciale idiopathique
Rare avant 15 ans et après 60 ans, avec une incidence voisine
de 15 pour 100 000 habitants, la paralysie faciale idiopathique
est due à l’atteinte du nerf facial dans son trajet intrapétreux.
Professions Santé Infirmier Infirmière - No41 - novembre 2002
tivation d’un virus Herpes sim-
plex HSV1. De la précocité, de
l’efficacité de son traitement dé-
pend l’apparition (ou non) de
complications.
Diagnostic
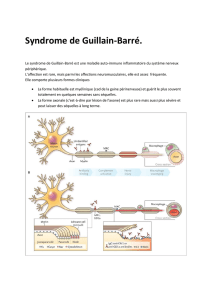
Le nerf facial ou VII est un nerf à
la fois sensitif et moteur. Il innerve
la quasi-totalité des fibres motrices
de la face et joue un rôle dans la
sécrétion des glandes lacrymales.
Il a également une fonction gus-
tative. Le facial, juste après sa
naissance, présente un segment
angulaire, circule dans l’angle
pontocérébelleux, puis dans le
méat auditif interne. Par le laby-
rinthe, à travers son canal osseux,
il pénètre dans la caisse du tym-
pan vers le trou stylomastoïdien
et la parotide où il se divise en
branches terminales.
Pour une première atteinte comme
pour une récidive, la paralysie
faciale idiopathique est d’appa-
rition brutale. La paralysie peut
se compléter au maximum en
48 heures. A l’interrogatoire, des
signes annonciateurs peuvent être
retrouvés : fièvre, céphalées et otal-
gie homolatérale. D’autres mani-
festations telles qu’une dysgueu-
sie, des paresthésies faciales, une
hyperacousie douloureuse, sont
des signes parfois encore présents
lorsque le patient consulte.
A l’examen, la paralysie est évi-
dente ou provoquée en deman-
dant au malade d’effectuer des mi-
miques. En revanche, les tympans
sont normaux, la palpation des
parotides ne retrouve aucune ano-
malie. L’examen neurologique est
normal en dehors des signes de
paralysie. Il est important alors
d’évaluer l’atteinte par le grading
Médicaments
pédiatriques
A l’heure actuelle, les médicaments
pédiatriques n’ont pas fait l’objet
d’études, qu’il s’agisse de leur effi-
cacité ou de leur sécurité. Certes, le
marché de la pédiatrie est étroit,
mais l’implication des enfants dans
les essais cliniques (placebo, auto-
risations, etc.) soulève nombre de
réticences. Notamment chez les pa-
rents qui veulent bien que les
études se fassent... mais chez les
autres. Sauf en cas de maladie grave
où le pronostic est vital. Ajouté à
cela, les contraintes liées à la forme
et aux variations de la croissance de
l’enfant. En l’absence d’évaluation
scientifique, l’utilisation du mé-
dicament chez l’enfant relève de
la recette individuelle empirique.
Voir et conduire
Un conducteur sur trois présente
des troubles de la vue nécessitant
une visite chez un spécialiste selon
des tests réalisés au cours du Mon-
dial de l’automobile 2002. Ainsi,
près de 700 000 automobilistes à la
vision défaillante feraient mieux
de s’abstenir de prendre le volant !
Hépatite C
et facteurs de risque
Avant 1992, les deux principaux
modes de contamination étaient la
consommation de drogues intravei-
neuses (50 % des nouveaux cas) et
les transfusions sanguines (entre
0,01 % et 0,001 % par unité de
sang transfusé). Aujourd’hui, la liste
s’est allongée. Il est important de
connaître les autres facteurs de
risques : l’utilisation de drogues par
voie inhalée (facteur fortement sug-
géré par les études épidémiolo-
giques), les partenaires sexuels mul-
tiples (environ 1 à 3 %), le piercing,
le tatouage (encore controversé), les
piqûres accidentelles par aiguille
contaminée, l’injection d’immuno-
globulines, l’hémodialyse (aux États-
Unis, facteur estimé à 10-20 %) et
les scarifications religieuses.
Brèves...
1
/
1
100%