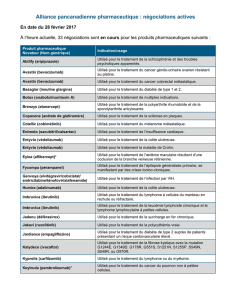
NOUVELLES MOLÉCULES
234
La Lettre du Cancérologue - Volume XII - no6 - novembre-décembre 2003
F
aisant suite à la démonstration de l’effet de l’Hercep-
tin®dans les cancer du sein HER2 3+ en association
avec la chimiothérapie, l’année 2001-2002 avait été
marquée par une nouvelle preuve du concept de l’efficacité des
agents inhibiteurs de la signalisation grâce au Glyvec®dans le
traitement de certaines pathologies rares comme la leucémie myé-
loïde chronique et le sarcome stromal digestif. L’année 2003 est
à retenir comme un millésime encore plus remarquable au vu du
nombre et de la qualité des médicaments nouveaux ayant mon-
tré une activité anticancéreuse. À ce titre, les présentations orales
de l’ASCO pour les cancers colorectaux ont révélé deux médi-
caments anticancéreux (deux anticorps monoclonaux) extrême-
ment prometteurs : l’avastin et le cétuximab (Erbitux). Compte
tenu de l’incidence du cancer colorectal et de la fréquence de
l’évolution métastatique, ces résultats pourront permettre de
répondre à un véritable problème de santé publique et de fournir
aux cliniciens de nouvelles armes thérapeutiques. Malheureuse-
ment, il semble plus difficile d’améliorer la prise en charge des
cancers bronchiques à un stade avancé, et nous évoquerons les
résultats des études cliniques avec l’Iressa®. À une phase plus pré-
coce de leur développement clinique, d’autres molécules s’affir-
ment déjà comme prometteuses. C’est le cas d’autres agents inhi-
biteurs de la signalisation comme le SU11248, le RAD001 (dérivé
de la rapamycine) et le CYC202 (dérivé de la roscovitine), ainsi
que de nouveaux agents alkylants puissamment inducteurs
d’apoptose comme l’irofulven. Bien que son efficacité soit
démontrée dans le traitement du myélome, nous ne discuterons
pas du Velcade (PS431), nouvel agent inhibiteur du protéasome,
en raison de son activité à ce jour limitée aux hémopathies
malignes.
INHIBITEURS DE LA SIGNALISATION DU RÉCEPTEUR
À L’EGF
(EPIDERMAL GROWTH FACTOR)
Cétuximab (Erbitux, C 225)
Le C 225 est un anticorps monoclonal de type IgG chimérique
humain-souris antagoniste de l’epidermal growth factor (EGF),
qui empêche l’activité de son récepteur (EGFR). Les activités
kinases de l’EGFR sont bloquées, induisant une inhibition de la
croissance cellulaire et parfois une apoptose, augmentant ainsi
l’activité cytotoxique de la chimiothérapie conventionnelle et de
la radiothérapie. Les effets indésirables le plus fréquemment rap-
portés sont un rash acnéique (caractéristique de l’activité des
traitements anti-EGFR, dont la présence pourrait être un facteur
indirect de réponse au traitement), une asthénie, des douleurs
abdominales, des nausées et des vomissements. Enfin, des réac-
tions allergiques sévères ont été observées.
Le C 225 est pour l’instant surtout évalué dans le cancer du côlon,
mais aussi dans le cancer du poumon, du pancréas, de l’ovaire et
dans les tumeurs des voies aérodigestives supérieures.
Les nouveautés principales de l’année 2003 pour cette molécule
ont été présentées au trente-neuvième congrès de l’ASCO à Chi-
cago en juin dernier ; aucun article complet n’a pour l’instant été
publié en relation avec ces abstracts.
D. Cunningham et al. (abstract 1012) ont présenté les résultats
de l’essai 007 : il s’agit d’une étude de phase II multicentrique,
randomisée à deux bras, avec Erbitux (400 mg/m2à la première
injection, puis 250 mg/m2hebdomadaires ensuite) versus Erbi-
tux à la même dose associé au CPT 11, à la dose à laquelle une
progression avait été antérieurement notée, chez des patients
atteints de cancer du côlon métastatique réfractaire au CPT 11 et
ayant tous une tumeur surexprimant l’EGFR. Trois cent vingt-
neuf patients ont été inclus. Pour l’Erbitux en monothérapie, les
taux de réponse ont été de 9,9 %, avec une durée médiane sans
progression de 45 jours. Pour l’association CPT 11 + Erbitux, les
taux de réponse ont été de 17,9 %, avec une durée médiane sans
progression de 126 jours. Ces résultats tout à fait intéressants ont
amené le laboratoire ImClone Systems et son partenaire pour le
développement et la commercialisation de la molécule, Roche, à
demander depuis août dernier une autorisation de mise sur le mar-
ché aux États-Unis en association avec le CPT 11.
Dans le cancer du poumon non à petites cellules au stade avancé
(stades IIIB et IV), quatre abstracts présentés au congrès de
l’ASCO méritent d’être notés. Il s’agit de quatre essais d’asso-
ciation avec l’Erbitux et différents cytotoxiques.
2003 : des progrès majeurs avec les molécules ciblées
●
J. Medioni, I. Kloos, E. Raymond*
* Service d’oncologie médicale, hôpital Saint-Louis, 1, av. Claude-Vellefaux,
75010 Paris.

Alors que l’essai IDEAL 1 était conçu pour évaluer le profil de
toxicité comparatif de l’Iressa®à 250 et 500 mg, l’essai IDEAL
2 (JAMA 2003, sous presse) a, lui, été mis en œuvre pour éva-
luer la diminution des symptômes dans les deux groupes. Les cri-
tères d’inclusion étaient globalement les mêmes que pour l’essai
IDEAL 1, et 216 patients ont été inclus.
Les résultats de l’efficacité de l’essai IDEAL 2 sont résumés
dans le tableau II.
Ces résultats sont similaires à ceux observés dans l’essai
IDEAL 1.
Pour le bras Iressa®500 mg, on a observé 5 % de diarrhée
grade III ou IV et 3,5 % de rash acnéiforme de grade III ou IV.
L’essai TRIAL 0054 a été présenté à la 10eWorld Conference
on Lung Cancer (WCLC), à Vancouver, en août 2003, par
C. Manegold et al. Il s’agit d’un essai de phase I/II où deux doses
d’Iressa®(250 mg ou 500 mg de J2 à J21) ont été associées à du
docétaxel (75 mg/m2à J1). Six patients ont été inclus au palier
250 mg et 12 au palier 500 mg. Aucune toxicité dose-limitante
n’a été observée à la dose de 250 mg. Deux toxicités dose-limi-
tantes ont été observées à la dose de 500 mg (diarrhée grade III).
Les autres toxicités observées ont été leucopénie, alopécie, asthé-
nie, mucite, rash cutané et anorexie. À la dose de 250 mg, deux
réponses partielles et une stabilisation ont été observées. À la dose
de 500 mg, trois réponses partielles et une stabilisation ont été
notées. Deux réponses ne sont pas connues à ce palier de dose.
Manegold a insisté lors de sa présentation sur une possible inter-
action de nature pharmacocinétique entre le docétaxel et l’Iressa®
liée au cytochrome P3A4.
Enfin, d’autres essais se poursuivent :
✓l’essai INTACT 1, essai de phase III randomisé en double
aveugle, compare avec une planification à trois bras l’Iressa®à
L’essai LUCAS (Gatzemeir U et al., abstract 2582) est un essai
de phase II randomisé évaluant d’une part le C 225 associé au
cisplatine et à la vinorelbine et, d’autre part, le cisplatine et la
vinorelbine seuls chez 61 patients naïfs de chimiothérapie. Le
taux de réponse global est de 53,3 % dans le bras avec C 225 et
de 29 % dans le bras sans C 225. L’essai se poursuit.
Un essai de phase IB/IIA a étudié la toxicité et l’efficacité du
C 225 en association avec la gemcitabine et le carboplatine
(Robert F et al., abstract 2587). Trente-cinq patients ont été
inclus. Chez 10 d’entre eux (28 %), une réponse partielle a été
observée, et une stabilisation a été notée chez 10 autres (28 %).
Ces résultats très intéressants ne doivent pas faire oublier que cette
association a été suivie d’effets indésirables sévères, notamment
hématologiques (thrombopénie de grade III ou IV dans 54 % des
cas, neutropénie de grade III ou IV dans 20 % des cas et anémie
de grade III ou IV dans 11 % des cas).
K. Kelly et al. (abstract 2592) ont étudié l’association de C 225
avec le paclitaxel et le carboplatine chez 31 patients. Chez 11
d’entre eux (29 %), une réponse partielle a été notée, et chez 20
(64 %), une stabilisation de la maladie a été rapportée. La durée
médiane de survie globale observée est de 472 jours.
Enfin, S.E. Kim et al. (abstract 2581) ont évalué l’association
de C 225 avec le docétaxel dans un essai de phase II chez
47 patients réfractaires à la chimiothérapie. Une réponse complète
a été observée (2 %), ainsi que 11 réponses partielles (20 %) et
18 stabilisations (33 %). Les données de survie sont encore trop
préliminaires pour tirer une conclusion. La toxicité a été modé-
rée (21 % d’infections grade III).
Gefitinib (Iressa®, ZD1839)
L’Iressa®est un inhibiteur de l’EGFR à activité tyrosine kinase. Il
poursuit son développement surtout dans le cancer du poumon non
à petites cellules, mais aussi, notamment, dans le cancer du sein, des
voies aérodigestives supérieures, du côlon, et dans le glioblastome.
●Les essais dans le cancer du poumon. Deux essais importants
ont été publiés cette année.
L’essai IDEAL 1, essai de phase II multicentrique et testant deux
doses d’Iressa®(250 et 500 mg/j en continu) dans le cancer du
poumon non à petites cellules métastatique en rechute et ayant
déjà reçu du cisplatine (Fukuoka M et al., Multi-institutional
randomized phase II trial of Gefitinib for previously treated
patients with advanced non small cell lung cancer. JCO 2003 ;
21, 12 : 2237-46). Deux cent dix patients ont été inclus. Les
résultats sont résumés dans le tableau I.
La toxicité a été modérée. On note surtout de la diarrhée et des rashes
cutanés de grade inférieur à 3. Le taux d’arrêt en raison d’effets indé-
sirables a été de 1,9 % dans le bras faible dose et de 9,4 % dans le
bras forte dose. Ces résultats vont permettre de considérer l’Iressa®
à la dose de 250 mg/j comme une nouvelle possibilité thérapeutique
chez les patients atteints de carcinome bronchique non à petites cel-
lules métastatiques après échec des sels de platine.
235
La Lettre du Cancérologue - Volume XII - no6 - novembre-décembre 2003
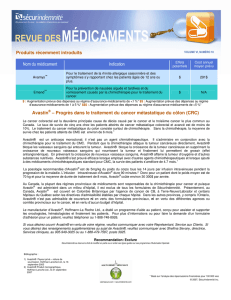
Tableau I. Résultats de l’essai IDEAL 1.
Iressa®à 250 mg/j Iressa®à 500 mg/j
Taux de réponse (réponse partielle 18,4 19
et totale) (%)
Amélioration des symptômes (%) 40,3 37
Durée médiane jusqu’à progression 2,7 2,8
(en mois)
Durée médiane de survie (en mois) 7,6 8
Tableau II. Résultats de l’essai IDEAL 2.
Iressa®à 250 mg/j Iressa®à 500 mg/j
Taux de réponse (réponse totale 11,8 8,8
et partielle) (%)
Bénéfice clinique (réponse totale, 42,2 36
partielle et stabilisation) (%)
Durée médiane de survie (en mois) 6 6

deux doses en association avec la gemcitabine et le cisplatine
contre la gemcitabine et le cisplatine seuls ;
✓une autre étude (INTACT 2) de phase III randomisée en double
aveugle compare avec une planification à trois bras l’Iressa®à
deux doses en association avec le paclitaxel et le carboplatine
contre le paclitaxel et le carboplatine seuls ;
✓un essai de phase III compare l’Iressa®avec des soins d’accom-
pagnement aux soins d’accompagnements seuls ;
✓l’essai TRIAL 0053, étude pilote chez des patients naïfs de
chimiothérapie à quatre bras, compare deux doses d’Iressa®en
association soit avec de la navelbine et du cisplatine, soit avec
de la navelbine seule.
●Les essais dans d’autres localisations tumorales. Dans le
cancer du côlon métastatique, l’Iressa®a été testé en mono-
thérapie ou en association avec la capécitabine et l’irinotécan,
ou avec la capécitabine et la mitomycine, ou avec la capécita-
bine et l’oxaliplatine ou avec l’irinotécan seul, ou encore la
capécitabine seule (Dorlilgshaw O et al., ASCO 2003, abstract
1494). Quatorze patients ont été inclus. Chez la moitié d’entre
eux, on a noté un rash acnéiforme. Les autres toxicités sont
variables selon l’association reçue. Parmi les 10 patients éva-
luables, 2 ont eu une maladie stable sous Iressa®, capécitabine
et irinotécan. L’expression de l’EGFR était positive chez l’un
de ces deux patients et négative chez l’autre. Chez ces patients
lourdement prétraités, le taux de réponse a été globalement très
faible.
Dans les carcinomes ORL en rechute ou métastatiques, l’Iressa®
a été évalué à la dose de 500 mg/j (Cohen EEW et al. Phase II
trial of ZD 1839 in recurrent or metastatic squamous cell carci-
noma of the head and neck. JCO 2003 ; 21, 10 : 1980-7). Cin-
quante-deux patients ont été inclus. Ils recevaient de l’Iressa®
jusqu’à progression ou toxicité inacceptable. Quarante-sept
d’entre eux ont pu être évalués. Une réponse complète, quatre
réponses partielles et vingt stabilisations ont été observées. La
durée médiane de survie a été de 11,4 mois. La toxicité est habi-
tuelle (rash acnéiforme, onycholyse, diarrhée, cellulite et hyper-
calcémie). Dans cette étude, le délai jusqu’à progression a été for-
tement associé au performance status et à l’apparition d’une
toxicité cutanée.
Dans le glioblastome en rechute, un essai de phase I/II a évalué
l’efficacité de l’Iressa®à la dose de 500 mg/j (Rich JN et al.
Phase I/II of the epidermal growth factor receptor small mole-
cule inhibitor ZD1839 [gefitinib] in patients with first relapse
glioblastoma. Neuro Oncology 2003 ; 5, 4 : 356). Cinquante-sept
patients ont été inclus et 52 ont pu être évalués. Vingt-deux sta-
bilisations ont été observées, ainsi que 29 progressions. La toxi-
cité est habituelle (rash cutané et diarrhée). Les données de sur-
vie ne sont pas disponibles.
Enfin, l’Iressa®a été étudié dans d’autres cancers. Dans les
études présentées à l’ASCO en 2003, on peut mentionner le
cancer du sein, de l’ovaire, du col de l’utérus, de la prostate ou
du rein.
EFFETS ANTIANGIOGÉNIQUES DES INHIBITEURS
DES RÉCEPTEURS AU VEGF
(VASCULAR ENDOTHELIAL
GROWTH FACTOR)
Bevacizumab (Avastin, rhumabVEGF)
L’Avastin est un anticorps qui reconnaît trois isoformes du VEGF
(121, 165 et 189) avec une haute affinité. Sa demi-vie est de
17 jours. Ses principaux effets indésirables sont l’hypertension
artérielle (présente dans 11 à 28 % des cas), les hémorragies (6 %
des cas) et les thromboses ou embolies (présentes dans 13 à 26 %
des cas). Il est actuellement étudié dans des essais de phase III
dans le carcinome pulmonaire non à petites cellules métastatique
en première ligne, dans le cancer du sein métastatique en première
ligne et, en deuxième ligne, dans le cancer du côlon métastatique.
Ces essais se poursuivent.
Dans le cancer du rein métastatique, on a observé que la muta-
tion du gène VHL, suppresseur de tumeur, est responsable d’une
surexpression du VEGF. Un essai de phase II randomisé à trois
bras a donc été conduit : un bras placebo, un bras Avastin faible
dose (3 mg/kg) et un bras Avastin forte dose (10 mg/kg) (Yang
JC et al. A randomized trial of bevacizumab, an anti-vascular
endothelial growth factor antibody, for metastatic renal cancer.
N Engl J Med 2003 ; 349, 5 ; 427-34). L’essai a été arrêté lors
d’une analyse intermédiaire, après que 40 patients aient été inclus
dans le groupe placebo, 37 dans le groupe faible dose et 39 dans
le groupe forte dose. Il existait une différence en survie sans pro-
gression entre le groupe forte dose et le groupe placebo
(p < 0,001). On atteignait la limite de la significativité entre le
groupe placebo et le groupe faible dose (p = 0,053). Aucune dif-
férence entre le groupe faible dose et le groupe forte dose n’a été
montrée. Enfin, il faut noter qu’aucune différence n’était obser-
vée en survie globale quelles que soient les comparaisons effec-
tuées, vraisemblablement en raison du faible nombre d’événe-
ments réalisés. Les réponses observées sont modestes : quatre
réponses partielles dans le groupe forte dose, aucune ailleurs
(taux de réponse : 10 %).
Dans le cancer du côlon métastatique, un essai de phase II ran-
domisé avec un bras 5 fluoro-uracile, leucovorine et Avastin
faible dose (5 mg/kg), un bras avec 5 fluoro-uracile, leucovorine
et Avastin forte dose (10 mg/kg) et un bras 5 fluoro-uracile et leu-
covorine seuls a été publié (Kabbinavar F et al. Phase II ran-
domized trial comparing bevacizumab plus fluorouracil
[FU]/leucovorin [LV] with FU/LV alone in patients with meta-
static colorectal cancer. JCO 2003 ; 21, 1 : 60-5). Trente-cinq
patients ont été inclus dans le bras Avastin faible dose, 33 dans
le bras forte dose et 36 dans le bras sans Avastin. Les résultats
sont résumés dans le tableau III.
On ne constate aucune différence entre le bras Avastin forte dose
et le bras sans Avastin.
Il faut remarquer que chez 2 des 22 patients ayant progressé dans
le bras sans Avastin et ayant ensuite bénéficié d’un traitement par
Avastin par crossover, des réponses partielles ont été notées.
NOUVELLES MOLÉCULES
236
La Lettre du Cancérologue - Volume XII - no6 - novembre-décembre 2003

Les principales toxicités de grade supérieur ou égal à 3 ont été,
dans les bras Avastin, une diarrhée (chez 10 patients dans le bras
faible dose et chez 10 dans le bras forte dose), une hypertension
(chez 3 patients dans le bras faible dose et chez 8 dans le bras
forte dose) et des thromboses ou embolies (chez 5 patients dans
le bras faible dose et chez 2 dans le bras forte dose). Dans le bras
sans Avastin, seuls 13 patients ont présenté une diarrhée de grade
3 ou de plus de 3. Un seul événement thrombotique a été noté.
Une explication possible de ces phénomènes réside dans le fait
que l’Avastin pourrait diminuer la capacité de renouvellement des
cellules endothéliales ; néanmoins, une confirmation de l’aug-
mentation des thromboses ou des embolies sous Avastin est
encore nécessaire. Les essais de phase III en cours, avec leurs
grands effectifs, pourront permettre de mieux répondre à cette
question. Enfin, il faut citer deux abstracts présentés au congrès
de l’ASCO cette année, l’abstract 975 (Benson AB et al.), pré-
sentant les résultats de toxicité de l’Avastin en association avec
un FOLFOX 4 dans le traitement du cancer colorectal avancé, et
l’abstract 1024 (Giantonio BJ et al.), présentant l’efficacité et
la toxicité de l’Avastin en association avec un FOLFIRI.
Dans le cancer du sein métastatique réfractaire, un essai de
phase III comparant la capécitabine seule à la capécitabine asso-
ciée à l’Avastin a été publié (Maung K et al. Capecitabine/beva-
cizumab compared to capecitabine alone in pretreated metasta-
tic breast cancer : result of a phase III study. Clin Breast Cancer
2003 ; 375-7). Quatre cent soixante-deux patients ont été inclus.
L’Avastin était administré à la dose de 15 mg/kg. Si le taux de
réponse a été significativement meilleur dans le bras avec de
l’Avastin (30,2 versus 19,1 %), aucune différence n’a été obser-
vée, ni en survie sans progression, ni en survie globale.
Pour conclure, des abstracts ont aussi été présentés à l’ASCO cette
année étudiant l’efficacité de l’Avastin dans le cancer du pancréas
(abstract 1037) et dans le mélanome (abstract 2873).
Le SU11248 (Sugen Inc.)
Le SU11248 est le premier inhibiteur de la signalisation faisant
appel à un nouveau concept d’agents inhibant simultanément plu-
sieurs kinases, et susceptibles de bloquer la signalisation croisée
entre plusieurs voies de survie cellulaire. Les résultats obtenus
avec le SU11248 et présentés pour la première fois dans leurs ver-
sions préliminaires durant la réunion du NCI-EORTC-AACR fin
2002 à Francfort, ont été présentés et confirmés dans leur version
finale durant l’ASCO 2003 (Raymond E et al.). Le SU1248 est
un inhibiteur non sélectif de VEGFR, PDGFR et KIT facilement
absorbé par voie orale et présentant un profil pharmacocinétique
compatible avec une seule prise quotidienne. Le schéma de l’étude
française (Raymond E et al.) montre un profil de toxicité remar-
quable avec, comme principaux effets indésirables aux plus fortes
doses, une asthénie, une hypertension artérielle facilement contrô-
lable, une thrombopénie et une toxicité cutanée de type syndrome
main/pied. À la dose recommandée de 50 mg/j pendant 4 semaines
toutes les 6 semaines, le médicament induit une décoloration pro-
gressive et réversible entre chaque cure des cheveux et des poils,
permettant de confirmer sa bonne pénétration tissulaire. Le plus
remarquable est sa capacité à induire des réponses tumorales
majeures et prolongées dans plusieurs types distincts de tumeurs
présentant une résistance spontanée ou acquise aux médicaments
de chimiothérapie. Des réponses ont été observées par plusieurs
groupes chez des patients porteurs de tumeurs stromales réfractaires
au Glivec®, dans des cancers du rein, des tumeurs neuro-endocrines,
et plusieurs adénocarcinomes avancés réfractaires aux chimiothé-
rapies. Cet effet semble lié à une inhibition rapide et prolongée de
l’angiogenèse, comme en témoignent les données du scanner et de
l’échographie haute fréquence montrant une disparition quasi com-
plète du flux sanguin intratumoral après seulement deux semaines
de traitement. Cet effet doit être étroitement surveillé au risque de
voir apparaître une nécrose tumorale rapide et des complications
liées à cette nécrose. Cet effet antitumoral puissant, à la fois direct
sur les tumeurs exprimant VEGFR, PDGFR et KIT et indirect par
un effet antivasculaire, a été reconnu comme devant faire pour-
suivre les études dans plusieurs types de tumeurs réfractaires.
LES MÉDICAMENTS INHIBITEURS DU CYCLE CELLULAIRE
Le CYC202, médicament dérivé de la roscovitine
Étudiés en détail par L. Meijer (Roscoff), la roscovitine et ses
dérivés comme le CYC202 représentent des prototypes de médi-
caments inhibiteurs du cycle cellulaire inhibant la transition G1/S
et capables d’induire l’apoptose de façon temps et concentration-
dépendante. Administré par voie orale, sa toxicité aux plus fortes
doses est digestive, caractérisée par des nausées et des vomisse-
ments et, chez certains patients, par une hypokaliémie transitoire
associée à une élévation rapidement réversible de la créatininé-
mie. Le CYC202 est actuellement en cours d’essais thérapeu-
tiques (études de phase I et II) en monothérapie et en association
avec des agents cytotoxiques et la radiothérapie. L’association
de CYC202 à un signal de stress cellulaire provoqué par la chi-
miothérapie et/ou la radiothérapie est susceptible d’empêcher la
cellule d’échapper à l’apoptose. Les résultats de ces études
devraient être disponibles fin 2004.
237
La Lettre du Cancérologue - Volume XII - no6 - novembre-décembre 2003
Tableau III. Résumé des
résultats de l’étude de phase
II à trois bras avec 5 FU et
leucovorine associés à de
l’Avastin.
5 FU et leucovorine 5 FU et leucovorine 5 FU et leucovorine seuls
avec Avastin faible dose avec Avastin forte dose
Taux de réponse (réponse totale et partielle) (%) 40* 24 17
Durée médiane jusqu’à progression (en mois) 9* 7,2 5,2
Durée médiane de survie (en mois) 21,5 16,1 13,8
* Différence entre le bras Avastin faible dose et le bras sans Avastin statistiquement significative (p < 0,05).

Le RAD001, médicament dérivé de la rapamycine
La rapamycine et ses dérivés bloquent une protéine centrale sur
la voie de signalisation de la PI3 kinase, régulatrice de la crois-
sance cellulaire et contrôlant l’apoptose (mTOR). Cet effet
conduit à un blocage du cycle cellulaire en G1/S et à l’induc-
tion d’apoptose. La rapamycine est un antibiotique naturel (siro-
limus) ayant des effets multiples : effet antifongique, effet de
prévention du rejet de greffe, effet préventif de la sténose coro-
narienne. Ses effets anticancéreux sont étudiés depuis peu. Les
données biologiques récentes montrent un effet direct sur les
cellules tumorales ayant PTEN (une phosphatase inhibant la PI3
kinase) non fonctionnel et bcl-2 inactivé. Un effet antitumoral
indirect par inhibition de l’angiogenèse liée à VEGF est égale-
ment possible, puisque la voie de signalisation de la PI3 kinase
est aussi utilisée par les cellules endothéliales pour répondre aux
signaux d’activation du récepteur à VEGF. Le RAD001 dérivé
oral de la rapamycine a été étudié en phase I et a montré un effet
cytostatique sur plusieurs types de tumeurs, ainsi qu’un effet
cytotoxique permettant d’observer une diminution du volume
tumoral. Ce médicament présente comme avantage d’avoir une
excellente tolérance, avec comme seul effet indésirable de rares
lésions cutanées ou muqueuses (aphtes), rapidement réversibles.
Comme pour le CYC202, les combinaisons avec d’autres agents
anticancéreux devraient potentialiser l’effet de stress cellulaire
et renforcer l’effet antitumoral.
UNE NOUVELLE GÉNÉRATION DE MÉDICAMENTS
ALKYLANTS DE L’ADN
L’irofulven (MGI-114)
Il n’est plus utile de rappeler aujourd’hui le potentiel important des
agents inhibiteurs de la synthèse et/ou de la réplication de l’ADN.
L’irofulven représente un modèle de petites molécules alkylantes
qui pénètre très rapidement et facilement les cellules tumorales et
qui a un fort pouvoir proapoptotique. Son large spectre d’activité
contre la plupart des tumeurs solides d’origine épithéliale ou glan-
dulaire en fait une molécule attractive pour une utilisation seule ou
combinée avec d’autres agents cytotoxiques. Les études de phase
I en monothérapie (J. Alexandre, hôpital Cochin, Paris) et les don-
nées précliniques obtenues en collaboration avec le laboratoire du
docteur A. Larsen (Institut Gustave-Roussy, Villejuif) ont permis
de redéfinir son mode d’administration et son schéma d’injection
en faveur d’une injection hebdomadaire ou tous les 15 jours en per-
fusion courte de 30 minutes. Une dose égale ou inférieure à
0,50 mg/kg a permis de s’affranchir de la toxicité digestive et des
effets visuels (éblouissements et modifications de la vision des cou-
leurs) du médicament. Les résultats des études en cours, notam-
ment les études de combinaisons irofulven/irinotécan, iroful-
ven/cisplatine et irofulven/capécitabine laissent entrevoir des
résultats prometteurs dans de nombreux types de cancers.
CONCLUSION
La multiplicité des agents et l’incroyable diversité des méca-
nismes d’action laissent supposer que de nombreux développe-
ments sont possibles à partir des composés décrits ci-dessus.
Trois voies de recherche sont actuellement particulièrement favo-
risées :
✓Le ciblage thérapeutique de molécules en fonction de l’expres-
sion des cibles cellulaires des médicaments et de la connaissance
des mécanismes et des multiples voies de signalisations impli-
quées conduisant à l’effet cytotoxique sur les cellules cancé-
reuses. Ce ciblage pourrait conduire à une utilisation des anti-
cancéreux fondée sur une adaptation individuelle des traitements
à partir des caractéristiques biologiques de la tumeur de chaque
patient.
✓La définition de paramètres intermédiaires de jugement d’acti-
vité fondés sur la biologie ou l’imagerie de façon à prédire pré-
cocement (dès le début du traitement) l’efficacité.
✓La définition de combinaisons de médicaments permettant
d’optimiser l’effet thérapeutique, d’élargir le spectre d’acti-
vité antitumorale et de limiter la probabilité d’émergence
d’une résistance acquise. Cette problématique concerne à la
fois les associations entre médicaments de chimiothérapie
“classiques” inhibiteurs de la tubuline ou interagissant avec
l’ADN, les associations entre molécules de chimiothérapie et
agents inhibiteurs de la signalisation et les combinaisons
d’agents inhibiteurs de la signalisation entre eux. Cette
problématique est renforcée par la multiplicité des agents à
étudier, qui rend nécessaire la mise au point de méthodes de
criblage permettant d’éliminer les combinaisons et séquences
inutiles lors des essais cliniques pour se concentrer sur les
combinaisons ayant la plus grande chance d’avoir un effet
thérapeutique synergique. ■
NOUVELLES MOLÉCULES
238
La Lettre du Cancérologue - Volume XII - no6 - novembre-décembre 2003
1
/
5
100%