Les états de choc

1
Les états de choc
• DÉFINITIONS
• DIAGNOSTIC
• LES DIFFÉRENTS ÉTATS DE CHOC
• LE REMPLISSAGE VASCULAIRE
• LES CATHÉCOLAMINES

Les états de choc
Définitions
1- Clinique :
L'état de choc est défini comme une insuffisance
circulatoire aiguë et durable, aboutissant à une
hypoxie cellulaire.
2- Physiopathologique:
Altération des possibilités d'apport et/ou des
capacités d'utilisation des substrats
énergétiques et de l'oxygène.

3
Les états de choc
Définitions
• Etat de Choc : souffrance cellulaire par
– défaut de perfusion tissulaire à l’origine d’un manque
d’apport d’oxygène (hypoxie cellulaire) et/ou
– défaut de production d’ATP (carence énergétique)

4
Les états de choc
Définitions - Adénosine Tri-Phosphate (ATP)
• principale forme d’énergie utilisée pour le fonctionnement
cellulaire, à partir des glucides et lipides de l’alimentation
– rendement maximal en présence d’oxygène (O2)
– transporté jusqu’aux cellules
• rôle du cœur (débit cardiaque) et des vaisseaux
• rôle du sang (hémoglobine + plasma)
• extrait du sang et utilisé pour « brûler » les glucides et les
lipides (oxydation)
• rôle de la mitochondrie
• Etat de choc quand les besoins en O2ne sont plus (ou mal)
assurés
– soit par ↓du transport d’O2
– soit par ↓de l’extraction d’O2

5
Les états de choc
Définitions
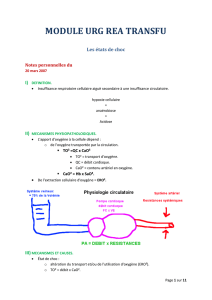
• Transport de l’O2↓par :
– Débit cardiaque ↓→choc cardiogénique
– Volume sanguin circulant ↓→choc hypovolémique
– Tonus vasculaire ↓→choc vasoplégique
– Extraction de l’O2 ↓→choc septique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%