Lire l'article complet

MISE AU POINT
232 La lettre du neurologue - n° 5 - vol. V - mai 2001
Algoneurodystrophie (AND) du membre supérieur
chez l’hémiplégique
●
S. Friess*, J. Lecocq*, M.E. Isner-Horobeti*, P. Vautravers*
AND, affection encore mal comprise caractérisée
par l’association de douleurs, de troubles vaso-
moteurs et d’enraidissement progressif d’une ou
plusieurs articulations, est une entité très fréquente.
L’hémiplégie est une cause courante d’AND, mais il existe de
nombreuses autres étiologies telles que traumatiques, neuro-
logiques périphériques, viscérales, en particulier thoraciques,
iatrogènes (phénobarbital, isoniazide), néoplasiques, endo-
criniennes (diabète, hypertriglycéridémies, hyperuricémie, dys-
thyroïdie), ces dernières constituant surtout des facteurs favori-
sants, sans omettre les AND idiopathiques, très nombreuses.
L’atteinte du membre supérieur au cours de l’hémiplégie est
particulièrement fréquente et représente une localisation
presque unique. Sa prévalence varie, selon les auteurs, de 70 à
12,5 % (1).
ASPECTS CLINIQUES
L’AND comprend classiquement deux phases :
– une phase “chaude”, ou phase aiguë, caractérisée par l’appa-
rition progressive de douleurs diffuses centrées sur l’épaule
et/ou la main, à l’origine d’une majoration de l’impotence
fonctionnelle. Les douleurs sont à la fois articulaires et périarti-
culaires, parfois pulsatiles et très fréquemment nocturnes. S’y
associent des troubles vasomoteurs prédominant à la main et se
manifestant par une tuméfaction, un œdème périarticulaire avec
augmentation de la chaleur locale, une hyperesthésie cutanée et
une hypersudation. La mobilisation passive, à ce stade, est
limitée et douloureuse ;
– une phase “froide”, ou phase dystrophique, succédant à la
première, pendant laquelle les douleurs spontanées diminuent
progressivement pour laisser place à un tableau où l’œdème a
régressé, la peau pouvant prendre un aspect sclérodermiforme,
lisse et froid. Il peut s’y associer des troubles des phanères avec
chute de poils, ongles striés et cassants. À l’hyperthermie cuta-
née initiale succèdent une hypothermie et une cyanose de décli-
vité. À ce stade, on observe des raideurs articulaires par rétrac-
tions capsulo-ligamentaires et aponévrotiques, plus rarement
musculo-tendineuses, qui peuvent persister à titre séquellaire.
À l’épaule, l’enraidissement correspond à la capsulite rétractile
et peut être précoce ou même révélateur.
L’AND touche le côté paralysé. L’atteinte de l’épaule, du
coude ou de la main peut s’observer isolément ou en associa-
tion. L’association de l’atteinte de l’épaule et de la main est
dénommée “syndrome épaule-main”. D’autres articulations
peuvent être touchées au-delà du membre supérieur. Il s’agit du
syndrome épaule-main “dépassé”, qui reste exceptionnel (1).
La clinique chez l’hémiplégique est superposable aux autres
syndromes épaule-main ; la seule particularité est que les
signes cliniques sembleraient atténués (2).
Les facteurs favorisant l’apparition de l’AND chez l’hémiplé-
gique (1, 2, 8) sont les suivants :
– l’existence d’un coma initial ;
– l’existence d’une intervention neurochirurgicale initiale ;
– le traitement par phénobarbital, par anticoagulants ;
– l’atteinte neurogène périphérique éventuellement associée ;
– l’hypertonie pyramidale ;
– la sévérité du syndrome dépressif ;
* Service de médecine physique et de réadaptation, CHU Hautepierre, Strasbourg.
■L’AND du membre supérieur chez l’hémiplégique est
une affection très fréquente.
■La prévention de l’AND du membre supérieur chez
l’hémiplégique doit comporter la prévention et le traite-
ment de la subluxation inférieure de l’épaule, le traitement
systématique de toute douleur, la suppression des micro-
traumatismes et la lutte contre la spasticité.
■Le traitement médicamenteux est encore mal codifié.
Nous proposons la calcitonine en première intention et les
blocs intraveineux au buflomédil en deuxième intention.
■Le traitement de médecine physique a une place impor-
tante dans la prise en charge de cette pathologie. Les tech-
niques de rééducation doivent être le plus possible infra-
douloureuses, donc contrôlées par le médecin prescripteur.
L’
POINTS FORTS
POINTS FORTS

233
La lettre du neurologue - n° 5 - vol. V - mai 2001
– l’importance du déficit sensitivo-moteur, responsable éven-
tuellement par le biais de facteurs traumatiques liés aux mani-
pulations intempestives du malade ;
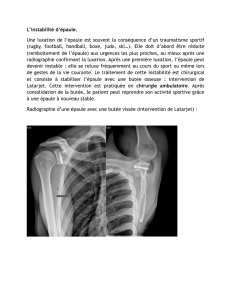
– la subluxation antéro-inférieure de la tête humérale, clinique-
ment évidente dans 30 % des cas (figure 1), avec amyotrophie
du moignon de l’épaule. Mais son rôle, direct ou indirect, est
diversement apprécié selon les études (3, 4).
L’évolution est le plus souvent favorable grâce au traitement
médical et rééducatif précoce, et surtout grâce au traitement
préventif (5). Il semble que l’évolution puisse être spontané-
ment favorable même en l’absence de traitement. Cependant, la
guérison n’est pas constante.
L’évolution est parfois sévère et prolongée, pouvant s’étendre
sur un ou deux ans. Il existe des formes graves et rapidement
enraidissantes touchant la main et susceptibles d’aboutir à des
séquelles à type de griffe cubitale. L’équivalent fréquent au
niveau de l’épaule correspond à la capsulite rétractile.
EXAMENS COMPLÉMENTAIRES
Le diagnostic positif repose essentiellement sur les arguments
cliniques.
Les examens complémentaires peuvent étayer l’orientation
clinique :
– la biologie vérifie l’absence de syndrome inflammatoire ;
– la radiographie standard montre une déminéralisation inho-
mogène, mouchetée, avec respect de l’interligne articulaire.
Ces signes radiographiques sont plus inconstants et moins pro-
noncés que dans l’AND survenant en dehors de l’hémiplégie
(2). Ils sont retardés de plusieurs semaines et, de ce fait, consti-
tuent rarement une véritable aide au diagnostic. La radiogra-
phie permet toutefois de quantifier une subluxation de l’épaule
associée (figure 2) ;
– l’angioscintigraphie osseuse en trois temps révèle classique-
ment une hyperfixation diffuse et précoce. Cependant, il a été
montré qu’une hypofixation ou une normofixation peuvent se
rencontrer dans l’AND des hémiplégiques (2), avec un ralentis-
sement du flux circulatoire. En fait, l’hypofixation se retrouve
chez tout hémiplégique de façon fréquente et serait liée à une
vasodilatation à l’origine d’une baisse du flux sanguin pouvant
résulter de la paralysie elle-même ;
– l’imagerie par résonance magnétique (IRM) met en évidence
des anomalies entrant dans le cadre d’une capsulite rétractile
mais n’est pas utile au diagnostic.
PHYSIOPATHOLOGIE
La physiopathologie est à ce jour controversée. Pour la plupart
des auteurs et depuis Leriche en 1933, le système sympathique
serait impliqué dans le déclenchement et l’entretien de l’AND.
Il s’agirait d’un dérèglement localisé, intense et durable de ce
système, à l’origine de perturbations majeures de la micro-
circulation. Les influx nociceptifs atteignant les centres végéta-
tifs médullaires vont stimuler de façon anormale les neurones
associatifs, qui entraîneront la diffusion de l’excitation à plu-
sieurs étages. Les fibres centrifuges sympathiques véhiculent la
réponse à l’origine du dysfonctionnement vasomoteur. Il existe
un auto-entretien de l’affection, les phénomènes d’AND étant
eux-mêmes source d’influx nociceptifs.
Cette hypothèse est cependant de plus en plus remise en ques-
tion. Le rôle des afférences polymodales C est défendu par de
nombreux auteurs, les signes vasomoteurs de l’AND pouvant
résulter du relargage antidromique de neuromédiateurs par les
terminaisons de ces nerfs. Le système nerveux central est pro-
bablement également impliqué, vu la fréquence de l’AND chez
l’hémiplégique et comme le suggère l’observation de Masahito
qui constate la disparition des signes d’AND après hémorragie
intracérébrale (6).
Figure 1. Aspect clinique d’une importante subluxation inférieure de
l’épaule.
Figure 2. Aspect radiologique d’une subluxation inférieure de la tête
humérale.

MISE AU POINT
234 La lettre du neurologue - n° 5 - vol. V - mai 2001
TRAITEMENT
Traitement préventif
Il est essentiel. Il consiste à prévenir la subluxation de l’épaule
et à protéger l’ensemble du membre supérieur de toute mani-
pulation intempestive, essentiellement les mouvements de trac-
tion, en utilisant une écharpe, coude au corps en flexion, pen-
dant la période de paralysie hypotonique, puis une gouttière
brachiale, soit une orthèse moulée de maintien brachial pou-
vant être fixée à l’accoudoir du fauteuil roulant lorsque la spas-
ticité apparaît. L’entourage et le personnel soignant seront édu-
qués et sensibilisés à ces problèmes.
L’électrostimulation par courants excito-moteurs de basses fré-
quences du muscle deltoïde plusieurs fois par jour, pour corri-
ger la subluxation de la tête humérale, est un traitement
préférentiel (5).
Associé à la lutte contre la spasticité par les moyens médica-
menteux et physiques habituels, ce traitement préventif est à
poursuivre en cas d’AND installée.
Traitement curatif
Aucun des traitements actuels n’a véritablement fait la preuve
scientifique de son efficacité. D’une façon générale, les pour-
centages de réussite ne dépassent pas 60 % dans les essais cli-
niques ouverts (1, 7). L’analyse de l’efficacité des traitements
dans les différentes études se heurte au fait que l’AND peut
avoir une évolution spontanément favorable.
L’objectif du traitement est l’obtention de l’indolence à la
phase de début. Son efficacité peut être appréciée dans les dix
premiers jours. De nombreux moyens thérapeutiques existent ;
nous proposons systématiquement une prise en charge à la fois
rééducative et médicamenteuse :
– la calcitonine, dont les différents types (de saumon, de porc,
humaine) peuvent être utilisés en parallèle à la rééducation,
s’emploie en injections sous-cutanées, initialement quoti-
diennes sur 15 jours, puis trois fois par semaine. La cure est
renouvelable si nécessaire. La calcitonine semble cependant
plus efficace dans l’AND post-traumatique (8) ;
– les vasodilatateurs sont choisis en deuxième intention après
échec de la calcitonine. Leur administration se fait de préféren-
ce localement par la réalisation de blocs intraveineux qui per-
mettent une action locale du produit à forte concentration avec
moins d’effets systémiques. Le bloc intraveineux au buflomé-
dil, technique très répandue en France, présente l’avantage, par
rapport à la guanéthidine, qui n’est actuellement plus utilisée,
d’avoir moins d’effets secondaires. Un traitement par buflomé-
dil par voie orale peut relayer les blocs et potentialise leurs
effets. Ils sont réalisés à raison d’un bloc tous les 2 à 3 jours,
4 à 6 fois, renouvelables si nécessaire. Ils sont utilisés dans les
AND prédominant au niveau de la main ; en effet, ils n’agis-
sent pas au niveau de l’épaule ;
– la corticothérapie a un effet bénéfique par voie locale, en
intra-articulaire au niveau de l’épaule (1). Certains auteurs
anglo-saxons l’utilisent par voie générale ;
- les diphosphonates intraveineux constituent un nouveau trai-
tement de l’AND rebelle. À ce jour, même s’ils semblent effi-
caces, leur supériorité n’a pas été prouvée du fait l’absence
d’études contrôlées indiscutables (9) ;
– les antalgiques de classe I et II de l’OMS sont systématiques
mais d’efficacité partielle. Il est parfois fait appel transitoire-
ment aux morphiniques ;
– les anti-inflammatoires ont peu ou pas d’efficacité ;
– les antidépresseurs tricycliques peuvent être associés à titre
antalgique. Selon Perrigot (1), la clomipramine en perfusion
intraveineuse se révèle efficace dans 75 % des cas sur la com-
posante algique ;
– les bêtabloquants et la griséofulvine auraient des effets com-
parables à ceux de la calcitonine (5).
Régulièrement, de nouvelles molécules sont essayées dans
l’AND mais, à ce jour, aucune n’a fait la preuve de sa supériorité.
La médecine physique tient une place primordiale, voire suffi-
sante pour certains, mais moins importante pour d’autres (1).
Réalisée par le kinésithérapeute, elle doit être contrôlée par le
médecin prescripteur. Elle associe un drainage vasculaire, des
massages, l’utilisation de techniques antalgiques et d’électro-
thérapie (ultrasons, ionisations calciques et/ou anti-inflamma-
toires, ondes centimétriques), de bains écossais (bains d’eau
chaude et froide alternativement), de bains de paraffine, de
mobilisations infradouloureuses précoces, en eau chaude de
préférence, et, si possible, en fonction de l’état clinique, la
mise en position surclive du membre atteint.
À la phase chaude, les objectifs sont de lutter contre la douleur
et les troubles vasomoteurs et de limiter l’enraidissement en
respectant la règle de la non-douleur : la kinébalnéothérapie est
d’une grande aide à ce stade. Si, dans les AND post-trauma-
tiques, le travail actif est indiqué à ce stade pour entretenir les
amplitudes articulaires et la trophicité musculaire, dans les
AND posthémiplégiques, ce travail actif soit n’est pas possible,
soit est réduit en raison du déficit neurologique. La mobilisa-
tion sera alors passive, extrêmement prudente, impérativement
infradouloureuse ou ne sera pas. Les postures peuvent complé-
ter cette prise en charge.
En phase froide, le problème est différent, l’objectif de réédu-
cation consistant à récupérer les amplitudes articulaires et à
restaurer la fonction tout en luttant contre les troubles tro-
phiques. La kinésithérapie fait appel à des techniques de postu-
re, manuelles et instrumentales, à des mobilisations passives,
douces, analytiques et globales de toutes les articulations
atteintes, auxquelles des manœuvres de décoaptations articu-
laires sont associées, par exemple, celles de Mennel ou de
Maitland (10). S’y associent des étirements et une mobilisation
active dans la mesure des possibilités du patient. Les orthèses
de posture ont une place privilégiée, en particulier à la main et
au poignet.
CONCLUSION
L’AND du membre supérieur chez le patient hémiplégique est
une affection particulièrement fréquente qu’il faut savoir

diagnostiquer à temps par l’examen clinique, aidé si besoin par
des examens complémentaires tels que l’angioscintigraphie
osseuse. Le problème ne tient pas tant au diagnostic, qui est le
plus souvent évident, qu’à la prise en charge thérapeutique.
Cette dernière associe des mesures de médecine physique fon-
damentales, avec en particulier le traitement préventif et curatif
de la subluxation inférieure de l’épaule, celui d’une éventuelle
spasticité et un traitement médicamenteux pouvant faire appel
entre autres à la calcitonine et aux blocs loco-régionaux au
buflomédil. ■
R
ÉFÉRENCES
B
IBLIOGRAPHIQUES
1. Perrigot M, Bergego C, Hocini A, Pierrot-Deseilligny E. Le syndrome algo-
dystrophique chez l’hémiplégique. Ann Med. Interne 1982 ; 133 : 544-8.
2. Vautravers P, Lecocq J, Simon C et al. Algoneurodystrophie et hémiplégie :
étude des facteurs favorisants dans deux populations de 86 hémiplégiques. Ann
Readapt Med Phys 1987 ; 30 : 403-13.
3. Jadad AR, Caroll D, Glynn CJ, Mc Quay HJ. Intraveinous regional sympathe-
tic dystrophy : a systematic review and a randomised, double-blind crossover
study. J. Pain Sympt Manag 1998 ; 10 (1) : 13-20.
4. Masahiko S, Kazuhisa N, Bradley N et al. A case of reflex sympathetic dystro-
phy (complex regional pain syndrome, type I) resolved by cerebral contusion. Pain
1999 ; 79 : 313-5.
5. Salle JY, Daviet JC, Guinvac’h S et al. Traitement du membre supérieur dou-
loureux chez l’hémiplégique. Ann Readapt Med Phys 1998 ; 41 : 115-23.
6. Adami S, Fossaluzza V, Gattis D et al. Biphosphonate therapy of reflex sympa-
thetic dystrophy syndrome. Ann Rheum Dis 1997 ; 56 : 201-4.
7. Lecocq J, Vautravers P, Kunnert JE. La subluxation de la tête humérale chez
l’hémiplégique: étude statistique de ses facteurs déclenchants et de son rôle dans
l’algodystrophie. In : Pélissier J (ed). Hémiplégie vasculaire de l’adulte et méde-
cine de rééducation. Paris : Masson, 1988 : 123-9.
8. Daviet JC, Preux PM, Salle JY et al. The shoulder-hand syndrome after
stroke : prognostic score and clinical risk factor of gravity. A prospective
study. 11th European congress of physical medecine and rehabilitation.
Göteborg, Sweden. 26-28 mai 1999.
9. Enjalbert M, Pélissier J, Lopez S et al. Le syndrome algodystrophique de
l’hémiplégique adulte : intérêt d’un score d’évaluation. Ann Readapt Med Phys
1998 ; 3 : 115-25.
10. Maitland GD. Articulations périphériques. Évaluation, examen et traitement
par le mouvement passif. Lausanne : Payot, 1988. Dorn Fohleim. Paris.
1 abonnement = 24 revues “on line”
Tarif 2001
POUR RECEVOIR LA RELIURE
❐70 F avec un abonnement ou un réabonnement (10,67 €, 13 $)
❐140 F par reliure supplémentaire (21,34 €, 26 $)
(franco de port et d’emballage)
MODE DE PAIEMENT
❐
par carte Visa
N°
ou
Eurocard Mastercard
Signature : Date d’expiration
❐
par virement bancaire à réception de facture
(réservé aux collectivités)
❐
par chèque
(à établir à l’ordre de La Lettre du Neurologue)
EDIMARK - 62-64, rue Jean-Jaurès - 92800 Puteaux
Votre abonnement prendra effet dans un délai de 3 à 6 semaines à réception de votre ordre.
Un justificatif de votre règlement vous sera adressé quelques semaines après son enregistre
ment.
Merci d’écrire nom et adresse en lettres majuscules
❏Collectivité...............................................................................
à l’attention de............................................................................
❏Particulier ou étudiant
Dr, M., Mme, Mlle.........................................................................
Prénom........................................................................................
Pratique : ❏hospitalière ❏libérale ❏autre.......................
Adresse.......................................................................................
....................................................................................................
Code postal.................................................................................
Ville..............................................................................................
Pays.............................................................................................
Tél. ..............................................................................................
Avez-vous une adresse E-mail : oui ❏non ❏
Si oui laquelle
: .............................................................................
Sinon, êtes-vous intéressé(e) par une adresse E-mail : oui ❏non ❏
Merci de joindre votre dernière étiquette-adresse en cas de réabonnement,
changement d’adresse ou demande de renseignements.
ABONNEZ-VOUS!
ÉTRANGER (autre que EUROPE)
FRANCE / DOM-TOM et EUROPE
❐
700 F collectivités (127 $)
❐
580 F particuliers (105 $)
❐
410 F étudiants (75 $)
❐
580 F collectivités (88,42 €)
❐
460 F particuliers (72,12 €)
❐
290 F étudiants (44,21 €)
joindre la photocopie de la carte
✁
À découper ou à photocopier
LN - Vol. V - n°5
1
/
4
100%