Lire l'article complet

10 | La Lettre du Rhumatologue • Suppl. 3 au n° 379-380 - février-mars 2012
CAS CLINIQUE
Suspicion de polyarthrite rhumatoïde :
pensez à la polychondrite atrophiante !
A. Baldolli*, B. Bienvenu*
* Service de médecine interne, CHU de Caen.
Mots-clés
Polychondrite atrophiante – Polyarthrite – Cartilage – Anticorps anticollagène
L
a polychondrite atrophiante est une maladie systémique rare caractérisée par une
atteinte localisée ou diffuse des tissus cartilagineux. Dans la plupart des cas, les
poussées de chondrite touchent les cartilages du nez et les cartilages auriculaires. Les
polyarthralgies sont également fréquentes dans cette maladie.
Observation
Une patiente âgée de 63 ans se plaint depuis 1996 d’arthralgies symétriques touchant
les MCP, les IPP et les IPD des 1er, 2e et 3e rayons des 2 mains, les coudes et les poignets,
évoluant par poussées fébriles avec des intervalles libres de quelques semaines. En 2008,
elle consulte devant l’aggravation de ces poussées inflammatoires qui font suspecter un
diagnostic de polyarthrite rhumatoïde (PR).
À l’examen clinique, on note une tendance à la déformation “en coup de vent” cubital
bilatéral. Les radiographies et l’IRM des mains et des poignets montrent une érosion
de la deuxième tête métacarpienne à gauche. Le bilan identifie la présence d’anticorps
anti mitochondries de type 2, augmentés à 5 fois la valeur normale ; un bilan infectieux
et un bilan auto-immun sont effectués (anticorps antinucléaires, anticorps antinucléaires
solubles, anticorps anticytoplasme de polynucléaires, facteur rhumatoïde, anticorps anti-
peptides citrullinés négatif). Devant ces polyarthralgies séronégatives dans un contexte
d’auto-immunité avec une cirrhose biliaire primitive asymptomatique, la patiente est
traitée par prednisone (1 mg/kg) et hydroxychloroquine auxquelles le méthotrexate
est associé en raison d’une corticodépendance. La symptomatologie s’améliore avec
une diminution de la fréquence des poussées. Trois ans plus tard, la patiente développe
de nouveaux symptômes associant une asthénie, des pics fébriles hebdomadaires, des
conjonctivites récidivantes ainsi que des éruptions cutanées érythémateuses fugaces,
régressives en quelques heures, des pavillons auriculaires (figures 1 et 2) et des cartilages
nasaux. Les arthralgies s’étendent aux genoux et aux chevilles. Les échographies articu-
laires dévoilent la présence d’une épicondylite bilatérale, un épanchement au niveau des
poignets ainsi qu’une minime érosion, stable, de la MCP II gauche. Sur les radiographies,
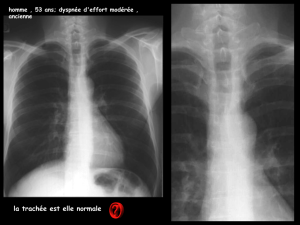
aucun signe de destruction articulaire inflammatoire n’est observé (figure 3).
Devant la négativité de ce bilan et la présence de signes typiques, le diagnostic de poly-
chondrite atrophiante est retenu. Le bilan d’extension ne retrouve pas d’autres atteintes
cartilagineuses en dehors des cartilages nasaux, auriculaires et oculaires, ni d’autres
maladies associées, notamment de myélodysplasie.
Discussion
La polychondrite atrophiante est une connectivite rare se caractérisant par une inflam-
mation des cartilages ou des tissus riches en protéoglycanes. Les manifestations les plus
typiques sont les poussées de chondrite auriculaire respectant le lobe et de chondrite
nasale (1). L’aspécificité de ces symptômes retarde fréquemment le diagnostic de la maladie,
de quelques mois à quelques années (2, 3). Ainsi ce diagnostic, qui est clinique, ne peut
être posé que lorsque plusieurs critères de la classification de Michet et al. (tableau) sont
présents et que les autres hypothèses étiologiques sont éliminées (4, 5). La localisation
articulaire de la maladie est la deuxième manifestation la plus fréquente (50 à 80 % cas) [1].
Ces arthralgies périphériques ou centrales sont généralement asymétriques,
migratrices et non érosives (3, 6).
Dans un tiers des cas, cette pathologie est associée à d’autres maladies, généralement
auto-immunes telles les connectivites ou les vascularites (6, 3), ou à un syndrome myélo-
dysplasique (10 % des cas). Sur le plan biologique, aucun marqueur n’est spécifique de
cette pathologie, ni même les anticorps anticollagène de type 2 (7). Les antinucléaires
Légendes
Figure 1. Poussée de chondrite auriculaire.
Figure 2. Poussée typique, avec respect du
lobule.
Figure 3. Radiographie des mains (2011) :
absence de destruction articulaire.
1. Gergely P Jr, Poor G. Relapsing polychondritis. Best
Pract Res Clin Rheumatol 2004;18(5):723-38.
2. Sharma A, Bambery P, Wanchu A et al. Relapsing
polychondritis in North India: a report of 10 patients.
Scand J Rheumatol 2007;36(6):462-5.
3. Lahmer T, Treiber M, Von Werder A et al. Relapsing
polychondritis: an autoimmune disease with many faces.
Autoimmun Rev 2010;9(8):540-6.
4. Minami R, Miyamura T, Nakamura M et al. [A cli-
nical study of five cases demonstrating relapsing
polychondritis]. Nihon Rinsho Meneki Gakkai Kaishi
2009;32(4):269-73.
5. Michet CJ Jr, McKenna CH, Luthra HS, O’Fallon
WM. Relapsing polychondritis. Survival and predictive
role of early disease manifestations. Ann Intern Med
1986;104:74-8.
6. Edrees A. Relapsing polychondritis: a description of a
case and review article. Rheumatol Int 2011;31:707-13.
7. Foidart JM, Abe S, Martin GR et al. Antibodies
to cartilage and type II in relapsing. N Engl J Med
1978;299:1203-7.
8. Piette JC, El-Rassi R, Amoura Z. Antinuclear anti-
bodies in relapsing polychondritis. Ann Rheum Dis
1999;58:656-7.
Références bibliographiques
Tableau.
Critères proposés par Michet et al. pour
le diagnostic de polychondrite atrophiante. Le dia-
gnostic est considéré comme acquis lorsqu’il existe
au moins 2 critères majeurs ou 1 critère majeur et
2 critères mineurs.
Critères majeurs Critères mineurs
Chondrite auriculaire
Chondrite nasale
Chondrite laryngo-
trachéale
Inflammation oculaire
(conjonctivite, kératite,
épisclérite, uvéite)
Hypoacousie
Syndrome vestibulaire
Arthrite séronégative

La Lettre du Rhumatologue • Suppl. 3 au n° 379-380 - février-mars 2012 | 11
CAS CLINIQUE
et le facteur rhumatoïde peuvent être positifs dans environ 20 % des cas (8). La gravité de la polychondrite
atrophiante repose sur les complications cardiorespiratoires (insuffisance aortique, laryngo-trachéo malacie,
fibrose), les infections consécutives aux complications pulmonaires et iatrogéniques et la présence d’une
vascularite. En cas d’atteinte articulaire ou de chondrite, le traitement repose sur les corticoïdes et la
dapsone (les 2 traitements pouvant être associés). En cas d’échec, un immunosuppresseur peut être ajouté.
Conclusion
La polychondrite atrophiante doit être évoquée devant des polyarthralgies inflammatoires chroniques
séronégatives sans étiologie évidente, d’autant plus si un contexte d’auto-immunité leur est associé. ■
12
3
1
/
2
100%