L Épidémiologie des carbapénémases DOSSIER THÉMATIQUE

L. Poirel
124 | La Lettre de l’Infectiologue • Tome XXVIII - no 4 - juillet-août 2013
DOSSIER THÉMATIQUE
Carbapénémases
Épidémiologie
des carbapénémases
Current epidemiology of carbapenemases
L. Poirel*,**, L. Dortet*, P. Nordmann*,**
* Inserm U914, service de bacté-
riologie-virologie, hôpital Bicêtre,
Le Kremlin-Bicêtre.
** Unité de microbiologie médicale
et moléculaire, département de mé-
decine, faculté de science, université
de Fribourg, Suisse.
L
a plupart des régions du monde sont actuel-
lement confrontées à l’isolement de plus en
plus fréquent de bactéries multirésistantes aux
antibiotiques. Le phénomène le plus préoccupant
dans le domaine de l’antibiorésistance est l’actuelle
émergence et dissémination des entérobactéries
productrices de carbapénémases (EPC). Ce phéno-
mène est tout particulièrement observé au sein des
principales espèces de bacilles à Gram négatif que
sont les entérobactéries (Escherichia coli, Klebsiella
pneumoniae, Enterobacter spp.) [1].
Dans quels contextes
identifie-t-on
les bactéries productrices
de carbapénémases acquises ?
Les espèces bactériennes citées plus haut peuvent
être présentes chez l’hôte, en tant que simples
colonisants, sans déclencher nécessairement de
processus infectieux ; elles peuvent également et
fréquemment être responsables d’infections chez
leur hôte. L’espèce K. pneumoniae est principale-
ment la source d’infections nosocomiales, alors que
l’espèce E. coli est à la fois responsable d’infections
nosocomiales et d’infections communautaires (2).
Alors que le contrôle des épidémies de souches
multirésistantes, bien que difficile, peut être envisagé
et peut réussir au sein des structures de soins, celui
des souches dites “communautaires” (ou de ville)
est par essence bien plus difficile et plus aléatoire.
Parmi les mécanismes de multirésistance, celui de la
résistance aux carbapénèmes est le problème majeur
auquel nous sommes aujourd’hui confrontés chez
les entérobactéries (3).
Carbapénèmes
et carbapénémases
Les carbapénèmes sont les molécules développées
les plus avancées au sein de la famille des bêta-
lactamines, possédant le spectre d’activité le plus
large. Les molécules de cette famille d’antibio-
tiques commercialisées en France sont l’imipénem,
le méropénem, l’ertapénem et le doripénem. Les
carbapénèmes sont limités à un usage hospitalier
et prescrits en grande majorité dans le cadre du
traitement d’infections nosocomiales. Leur excel-
lente activité antibiotique est liée à la rapidité avec
laquelle ils pénètrent la membrane externe et à leur
stabilité vis-à-vis de la plupart des bêtalactamases
naturelles ou acquises. Cependant, une émergence
de la résistance aux carbapénèmes est actuellement
observée ; elle est liée principalement à 2 méca-
nismes (1). Le premier associe la production à haut
niveau d’une céphalo sporinase chromosomique ou
plasmidique ou bien d’une bêtalactamase à spectre
élargi (BLSE) [ces 2 groupes d’enzymes hydrolysent
très faiblement les carbapénèmes] à une diminution
de la perméabilité membranaire de la souche bacté-
rienne, cette combinaison affectant finalement
de façon importante la concentration minimale
inhibitrice (CMI) et conduisant à la résistance. Le
second mécanisme est directement lié à l’expres-
sion de bêtalactamases particulières hydrolysant
de manière très significative les carbapénèmes,
ces enzymes étant de ce fait appelées “carbapé-
némases”. C’est ce dernier mécanisme qui est le
plus préoccuppant, car il est très souvent identifié
au sein de souches multirésistantes, en raison de
l’association à d’autres mécanismes de résistance
tels que la production d’autres enzymes hydrolysant
ou modifiant de nombreuses autres familles d’anti-

Figure 1. Zones d’endémie pour les entérobactéries productrices de carbapénémases en fonction du type d’enzyme.
?
?
KPC NDM VIM IMP OXA-48
La Lettre de l’Infectiologue • Tome XXVIII - no 4 - juillet-août 2013 | 125
Résumé
Les carbapénèmes étant des antibiotiques de dernier recours, le phénomène de la dissémination des entéro-
bactéries productrices de carbapénémases est aujourd’hui extrêmement préoccupant. Toutes les espèces
d’entérobactéries sont susceptibles d’acquérir des gènes codant pour des carbapénémases, eux-mêmes
étant très souvent associés à de nombreux autres gènes de résistance à d’autres familles d’antibiotiques,
générant des souches multi- voire panrésistantes. Les carbapénémases appartiennent à 3 classes : A, B,
etD. Les carbapénémases de classe A regroupent les enzymes de type KPC et l’enzyme GES-5, la classe B,
les enzymes IMP, VIM, et NDM principalement. Enfin, la classe D inclut l’enzyme OXA-48 et ses variants.
Alors que les classes A et B hydrolysent pratiquement toutes les bêtalactamines, OXA-48 n’hydrolyse pas
ou peu les céphalosporines à large spectre. Plusieurs régions du monde sont confrontées à l’endémicité
de certaines de ces enzymes, et, en France, ce sont les souches OXA-48 qui prédominent.
Mots-clés
Carbapénémases
Épidémiologie
OXA-48
Dépistage
Impasses
thérapeutiques
Summary
Carbapenems are last-resort
antibiotics, and the current
dissemination of carbapenemase-
producing Enterobacteriaceae is
extremely worrisome. All entero-
bacterial species may acquire
genes coding for carbapen-
emases, being themselves often
associated to many other genes
encoding resistance to other
antibiotic families, generating
multidrug or even panresistant
isolates. Carbapenemases belong
to three classes: A, B, and D.
ClassA carbapenemases include
KPC-type and GES-5 enzymes,
and class B include mainly IMP,
VIM, and NDM. Lastly, class D
carbapenemases correspond to
OXA-48 and its variants. While
classes A and B hydrolyze almost
all beta-lactams, OXA-48 do
not (or only weakly) hydrolyze
broad-spectrum cephalosporins.
In several parts of the world,
an endemicity of some types of
carbapenemases is known, and
in France OXA-48 producers are
predominating.
Keywords
Carbapenemases
Epidemiology
OXA-48
Screening
Therapeutical failures
biotiques, ou l’imperméabilité (perte de porine,
efflux, etc.).
Ainsi, au spectre d’activité des carbapénémases
déjà extrêmement large (la plupart des bêta-
lactamines étant hydrolysées), s’ajoutent souvent
des mécanismes de résistance aux antibiotiques
des autres familles (aminosides, fluoroquinolones,
etc.), donnant naissance à des souches dites multi-
résistantes ou panrésistantes à l’origine d’impasses
thérapeutiques (2, 3).
Les gènes les plus répandus codant pour des carba-
pénémases sont, dans leur grande majorité, localisés
sur des plasmides et peuvent donc se transmettre
de souche à souche mais également entre diffé-
rentes espèces d’entérobactéries (2), ce qui renforce
encore le danger représenté par ces mécanismes et
les souches qui les hébergent. Ainsi on observe chez
certains patients des souches appartenant à des
espèces d’entérobactéries différentes et produisant
la même carbapénémase, résultant d’un transfert
plasmidique chez l’hôte.
Caractéristiques
des carbapénémases
Les carbapénémases décrites chez les entérobacté-
ries appartiennent à 3 grandes classes de bêtalacta-
mases : la classe A, avec en particulier les enzymes de
type KPC (Klebsiella pneumoniae carbapenemase),
la classe B regroupant les métallo-β-lactamases
(MBL), et la classe D incluant les enzymes de type
OXA-48 (4).
Les carbapénémases de type KPC hydrolysent toutes
les bêtalactamines (à l’exception des céphamycines)
et ont d’abord été identifiées aux États-Unis avant de
l’être dans de nombreux pays dont la France (5). Ces
enzymes sont peu inhibées par l’acide clavulanique
ou le tazobactam. Les souches productrices de KPC
appartiennent essentiellement à l’espèce K. pneu-
moniae et sont principalement identifiées chez les
patients hospitalisés (5). La diffusion des enzymes
KPC est internationale, et il existe des foyers endé-
miques bien identifiés tels que les États-Unis et
les pays d’Amérique du Sud, mais également, pour
l’Europe, la Grèce et l’Italie (figure 1) [5]. Les souches
productrices de KPC isolées en France restent pour
l’instant relativement rares, et la plupart du temps
identifiées chez des patients ayant été hospitalisés
en Italie ou en Grèce [5]. En plus de KPC, d’autres
carbapénémases de classe A ont été identifiées,
telles que IMI (imipenemase) ou NMC-A (non-
metallocarbapenemase-A), décrites chez Entero-
bacter spp., ou encore des variants de l’enzyme SME
(Serratia marcescens enzyme) décrits chez Serratia
marcescens (1). La prévalence de ces enzymes reste

E. coli
OXA-48
(81 %)
KPC
(2 %) NDM
(17 %)
OXA-48
(76 %)
VIM
(3 %)
NDM
(15 %)
IMI
(6 %)
Enterobacter spp.
K. pneumoniae
OXA-48
(77 %)
NDM
(4 %)
KPC
(16 %)
VIM
(2 %)
OXA-48
(53 %)
NDM
(10 %)
KPC
(3 %)
VIM
(33 %)
Autres espèces
Figure 2. Répartition des différents types de carbapénémases par espèce bactérienne en
France en 2012 (863 souches collectées entre juin 2011 et juin 2012).
126 | La Lettre de l’Infectiologue • Tome XXVIII - no 4 - juillet-août 2013
Épidémiologie des carbapénémases
DOSSIER THÉMATIQUE
Carbapénémases
cependant très faible. En parallèle de ce que l’on
pourrait appeler ces “vraies” carbapénémases, il
existe l’enzyme GES-5, qui a été identifiée chez
Enterobacter cloacae (6). En fait, cette enzyme est
un variant de l’enzyme GES-1 connue pour être une
BLSE “classique”, mais dont le spectre d’hydrolyse
est étendu aux carbapénèmes par mutation et modi-
fication conformationnelle induite. À ce jour, un
seul isolat a été identifié au Canada ; cependant, de
nombreuses souches de Pseudomonas aeruginosa
produisant GES-5 ont été identifiées en Amérique
du Sud, ce qui suggère une capacité de dissémination
importante du gène blaGES-5.
Les MBL hydrolysent, elles, toutes les bêtalactamines
à l’exception de l’aztréonam. Elles sont totalement
résistantes à l’action des inhibiteurs “classiques”
de bêtalactamases tels que l’acide clavulanique ou
le tazobactam. Parmi ces enzymes, celles de type
IMP et VIM ont une distribution mondiale, mais
leur prévalence reste relativement faible, excepté
en Grèce, où les souches productrices de VIM-1 sont
considérées comme endémiques (figure 1, p. 125).
En France, ces enzymes sont rarement identifiées
au sein des entérobactéries (en revanche, elles sont
plus fréquentes chez P. aeruginosa). Parmi les MBL,
les enzymes du type NDM sont émergentes et ont
été rapportées un peu partout dans le monde (3).
Un des réservoirs avérés des souches productrices
de NDM est constitué par le sous-continent indien
(Inde, Pakistan, Bangladesh) [figure 1, p. 125], mais
on les trouve également très vraisemblablement
dans certains pays des Balkans, du Moyen-Orient
et possiblement d’Afrique du Nord (où les souches
d’Acinetobacter baumannii NDM positives sont très
répandues). Les premiers cas de souches produi-
sant des enzymes du type NDM ont été rapportés
dès 2009. La diffusion extensive de ces souches a
ensuite été confirmée par de nombreuses études. Ces
souches sont la plupart du temps multirésistantes,
et appartiennent à une grande variété d’espèces
d’entérobactéries, les plus fréquentes étant E. coli et
K. pneumoniae. De manière inquiétante, les isolats
identifiés pouvaient avoir une origine nosocomiale,
mais également communautaire. Les cas rapportés
en France trouvaient dans leur grande majorité leur
origine dans le sous-continent indien ; cependant, au
moins 1 cas autochtone a été rapporté (7).
Le dernier groupe de carbapénémases identifié chez
les entérobactéries est celui constitué par les enzymes
de type OXA-48 (4). Ces bêtalactamases ont un
spectre d’hydrolyse plus limité que celui des 2 autres
groupes de carbapénémases, puisqu’elles hydrolysent
les pénicillines et les carbapénèmes, les céphalospo-
rines de troisième génération étant notamment, de
façon suprenante, épargnées. Tout comme les MBL,
elles ne sont pas du tout inhibées par les inhibiteurs
classiques de bêtalactamases. L’analyse des profils de
résistance de ces souches et l’évaluation de l’impli-
cation exacte des carbapénémases sont compliquées
par la combinaison possible de nombreuses enzymes
de type bêta lactamases chez une même souche. En
l’absence de coproduction de BLSE (moins de 20 %
des souches), les souches d’E. coli ou de K. pneumo-
niae productrices d’OXA-48 demeurent sensibles
aux céphalosporines, notamment celles dites “de
troisième génération” (céfotaxime, ceftazidime).
La première souche productrice d’OXA-48 a été
isolée en Turquie (figure 1, p. 125) [4], et ce pays
est à ce jour considéré comme une zone d’endémie
pour l’OXA-48. Cependant, les souches productrices
d’OXA-48 se sont aujourd’hui largement répandues,
notamment en Afrique du Nord (figure 1, p. 125) [4].
En France, l’OXA-48 est désormais la carbapénémase
le plus souvent identifiée (plus de 250 souches, fin

Nombre
d’exemplaires
Total en
euros
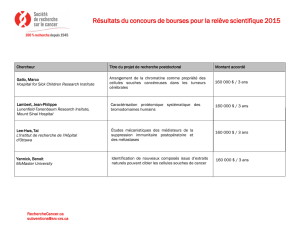
L'annonce de la maladie : une parole qui engage (29 €)
Relation médecin-malade : enjeux, pièges et opportunités (29 €)
Frais de port 3,80 €
soit un total de €
Je souhaite recevoir
Frais de port
soit un total de
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
BON DE COMMANDE
MODE DE PAIEMENT
Merci d’écrire nom et adresse en lettres majuscules
Dr, M., Mme, Mlle ............................................................................................................................................ Prénom ..............................................................................................................................................
Adresse ......................................................................................................................................................................................................................................................................................................................................
Code postal .......................................................... Ville .............................................................................................................................. Pays ..........................................................................................................
Tél. ............................................................................. Fax ............................................................................ E-mail ...........................................................................................................................................................
Carte bancaire VISA, EUROCARD/MASTERCARD
N°
I I I I I I I I I I I I I I I I I
Date d’expiration
I I I I I N° C V V I I I I
Date : Signature :
Chèque à l’ordre de "EDIMARK"
Virement bancaire à réception de facture (réservé aux collectivités)
EDIMARK SAS - Éditions - 2, rue Sainte-Marie - 92418 Courbevoie Cedex
Tél. : 01 46 67 62 87 - Fax : 01 46 67 63 09 - E-mail : [email protected]
Un justificatif validant votre DPC sera joint à la facture
Nos éditions vous proposent :
(Trois derniers chiffres au dos de votre carte bancaire)
(obligatoire)
EUROCARD/MASTERCARD
I I I I I I I I I I I I I I I
I I
I
EUROCARD/MASTERCARD
I I I I I I I I I I I I I I I
I
Acheter
et régler
en ligne
NOS OUVRAGES
Bulletin à découper et à renvoyer complété et accompagné du règlement à :
EDIMARK SAS – Éditions – 2, rue Sainte-Marie – 92418 Courbevoie Cedex
DIFF/ABO/EDI
DOSSIER THÉMATIQUE
2012) [figure 2], probablement en raison des flux de
population importants que connaît notre pays avec
l’Afrique du Nord. L’OXA-48 est fréquemment iden-
tifiée chez les souches de K. pneumoniae infectant
ou colonisant des patients transférés et préalable-
ment hospitalisés dans des pays d’Afrique du Nord.
Cependant, cette enzyme est actuellement fréquem-
ment identifiée en France parmi des patients de ville
(infection communautaire), dont le lien avec l’Afrique
du Nord n’est pas systématique. Cela suggère que
ces cas autochtones correspondent à une diffusion
endémique des souches productrices d’OXA-48 en
France.
Conclusion
La diffusion actuelle des souches productrices de
carbapénémases est extrêmement préoccupante,
car non seulement elle concerne le monde dans
son ensemble, mais son évolution apparaît malheu-
reusement difficilement contrôlable. Celle-ci se fait
en parallèle d’autres paramètres qui ajoutent à la
difficulté. Tout d’abord, il est fort improbable que
nous soyons témoins dans les 5 prochaines années
de la mise sur le marché de nouveaux antibiotiques
efficaces sur des entérobactéries productrices de
tous types de carbapénémases. D’autre part, nous
assistons actuellement à un accroissement consi-
dérable des migrations de population à travers le
monde (voyages, immigration), et, en particulier,
à partir de zones géographiques qui constituent
d’importants réservoirs d’entérobactéries produc-
trices de carbapénémases, ce qui pose la question de
la gestion du flux des patients porteurs, colonisés.
Face à ces phénomènes préoccupants et aux diffi-
cultés de la gestion de la diffusion communautaire,
il est crucial de mettre en place un diagnostic rapide
de ces souches multirésistantes afin d’enrayer leur
expansion et d’éviter en particulier le développement
d’épidémies hospitalières rapidement incontrôlables.
En France, le problème majeur est actuellement
lié aux souches productrices d’OXA-48. La plupart
des souches identifiées comme productrices de
carbapénémases produisent en effet cette enzyme.
Étant donné que les phénotypes de résistance des
souches productrices de cette enzyme peuvent être
inhabituels (CMI des carbapénèmes basses ou à la
limite des concentrations critiques, sensibilité aux
céphalosporines à large spectre conservée), il est
vraisemblable que la prévalence de ces souches est
largement sous-estimée. n
Les auteurs déclarent ne pas avoir de liens d’intérêts.
1. Nordmann P, Dortet L, Poirel L.
Carbapenem resistance in Ente-
robacteriaceae: here is the storm!
Trends Mol Med 2012;18(5):263-72.
2. Nordmann P, Poirel L, Walsh TR,
Livermore DM. The emerging NDM
carbapenemases. Trends Microbiol
2011;19(12):588-95.
3. Schwaber MJ, Carmeli Y.
Carbapenem-resistant Enterobac-
teriaceae: a potential threat. JAMA
2008;300(24):2911-3.
4. Poirel L, Potron A, Nordmann
P. OXA-48-like carbapenemases:
the phantom menace. J Antimicrob
Chemother 2012;67(7):1597-606.
5. Nordmann P, Cuzon G, Naas T.
The real threat of Klebsiella pneu-
moniae carbapenemase-produ-
cing bacteria. Lancet Infect Dis
2009;9(4):228-36.
6. Poirel L, Carrër A, Pitout JD,
Nordmann P. Integron mobiliza-
tion unit as a source of mobility
of antibiotic resistance genes.
Antimicrob Agents Chemother
2009;53(6):2492-8.
7. Nordmann P, Couard JP, Sansot D,
Poirel L. Emergence of an autoch-
tonous and community-acquired
NDM-1-producing Klebsiella pneu-
moniae in Europe. Clin Infect Dis
2012;54(1):150-1.
Références
bibliographiques
1
/
4
100%