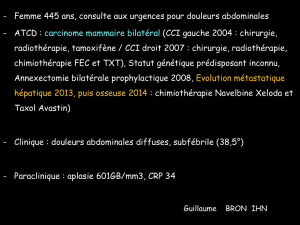
Cas clinique dossier

La Lettre de l’Hépato-Gastroentérologue • Vol. XV - n° 3 - mai-juin 2012 | 127
dossier
L’interface
Images en Dermatologie • Vol. V • n° 1 • janvier-février 2012
8
Cas clinique
La forme clinique la plus fréquente, qui associe fièvre, catarrhe oculo-pharyngée,
signe de Koplik et rash morbilliforme, est bénigne et guérit spontanément en une
dizaine de jours.
Cependant, des complications sont rapportées. Sur l’année 2010, parmi les cas d’hospi-
talisation pour rougeole en France, tous âges confondus, 18 % avaient une compli-
cation pulmonaire (pneumopathie, détresse respiratoire aiguë) et 1 % une complication
neurologique (7encéphalites aiguës et 1encéphalite retardée pour 5 021patients)
[1]
.
D’autres complications plus rares ont été rapportées : otite, iléocolite ou myocardite.
Parmi ces cas, 2décès sont survenus
[1]
.
L’atteinte hépatique dans la rougeole a été décrite pour la première fois en 1960 par
T.J.Berry
(2)
.
Chez l’enfant, le taux d’atteinte hépatique en cas de rougeole varie, selon les études, de4,8
à 11 %. Une étude grecque montre que, chez l’enfant, l’atteinte hépatique est le plus souvent
asymptomatique, en dehors de rares cas d’ictère, et qu’elle n’est pas liée – contrairement
à ce qui est observé chez l’adulte – à la sévérité de l’infection ni à la survenue d’autres
complications
(3)
. Le bilan hépatique se normalise rapidement, en 3 à 7jours.
Chez l’adulte, l’hépatite secondaire à la rougeole est plus fréquente que chez l’enfant
et varie de 50 à 80 % ; dans 30 à 40 % des cas, les symptômes suivants sont décrits
(4)
:
sensibilité de l’hypochondre droit, nausées/vomissements, douleurs abdominales,
ictère, hépatomégalie, anorexie.
Chez l’adulte, l’atteinte hépatique semble être corrélée à la sévérité de la rougeole
ainsi qu’au risque de surinfection bactérienne, et la normalisation du bilan hépatique
peut être retardée (environ 3semaines).
Sur le plan biologique, on retrouve surtout une cytolyse isolée, avec augmentation
des ASAT, des ALAT et des LDH ; le plus souvent, il s’agit d’une cytolyse modérée, de
2 à 4 fois supérieure à la normale, mais des cytolyses supérieures à plus de 20fois
la normale ont également été rapportées. Un cas d’hépatite fulminante dans le cadre
d’une rougeole, nécessitant une greffe hépatique, a même été décrit
(5)
. Les transa-
minases continuent à augmenter sur une durée de7 à 12jours suivant l’apparition de
l’éruption
(6)
. Le taux de LDH est maximal 2 à 3jours avant celui des transaminases.
Une cholestase peut être associée, avec ascension des GGT et des phosphatases alca-
lines ; la bilirubine totale reste le plus souvent normale.
Sur le plan histologique, la biopsie hépatique montre une nécrose des hépatocytes
associée à un infiltrat inflammatoire ou à une fibrose dans l’espace porte
(6)
. Des inclu-
sions virales (nucléaires et cytoplasmiques) peuvent être détectées par microscopie
électronique
(5)
. L’ARN du virus de la rougeole peut également être mis en évidence
par RT-PCR dans le tissu hépatique.
La physiopathologie de l’atteinte hépatique dans la rougeole n’est pas totalement
élucidée. La détection de particules virales au niveau hépatique semble suggérer que
le virus de la rougeole a un tropisme hépatique ; cependant, la mise en évidence de ce
virus au niveau hépatique n’est pas systématique, ce qui laisse supposer l’existence
de mécanismes immunologiques indirects plus complexes
(6)
.
En cas de perturbation du bilan hépatique chez un patient ayant la rougeole, il est
également recommandé de rechercher une autre cause d’atteinte hépatique, notam-
ment virale, en prélevant les sérologies VHA, VHB, VHC, EBV et CMV.
Il a par ailleurs été clairement démontré que les perturbations du bilan hépatique peuvent
être aggravées par la prise concomitante de médicaments hépatotoxiques (notamment
le paracétamol, pris quasi systématiquement dans ce cas-là, à visée antipyrétique).
II
Références bibliographiques
1.
Institut de veille sanitaire. Épidémie de rougeole
en France. Bilan de situation des cas survenus
jusqu'au 31 mars 2010 ; à consulter sur le site
www.invs.sante.fr
2.
Berry TJ. Hepatic damage associated with
measles. Pa Med J 1960;63:995-9.
3.
Papadopoulou A, Theodoridou M, Syriopoulou
V, Mostrou G, Kattamis CH. Hepatitis in children
hospitalized with measles: the experience acquired
after a Greek epidemic. J Paediatr Child Health
2001;37:55-7.
4.
Khatib R, Siddique M, Abbass M. Measles asso-
ciated hepatobiliary disease: an overview. Infection
1993;21:112-4.
5.
Nobili V, Pietro S, Stefania P. Fulminant hepatic
failure following measles. Pediatr Infect Dis J
2007;26:766-7.
6.
Satoh A, Kobayashi H, Yoshida T et al. Clinico-
pathological study on liver dysfunction in measles.
Intern Med 1999;38:454-7.
ID1-2012_V3.indd 8 26/06/12 09:50
L’ e x c ep t i on
Images en Dermatologie • Vol. V • n° 1 • janvier-février 2012
10
Cas clinique
Maladie de Rendu-Osler
et lésions hépatiques
Hereditary hemorrhagic telangiectasia
and liver lesions
M. Corouge1, 2, S. Silvera2, 3, V. Mallet1, 2, P. Sogni1, 2
(1 Service d’hépatologie, hôpital Cochin, AP-HP, Paris ; 2 institut Cochin, CNRS UMR 8104,
Inserm U-1016, université Paris-Descartes, Sorbonne Paris Cité ; 3 service de radiologie A,
hôpital Cochin, AP-HP, Paris)
Observation
Une infi rmière âgée de 26ans réalise, dans le cadre d’un accident d’exposition au sang,
un bilan hépatique qui met en évidence des anomalies, avec des ALATà 1,5×N (limite
supérieure de la normale), des GGTà 1,7×N et des phosphatases alcalinesà 1,1×N.
Elle n’a pas d’antécédent personnel en dehors de migraines. Le contexte familial
retrouve une maladie de Rendu-Osler (MRO) touchant sa mère, sa tante maternelle
(transplantée hépatique), ses grand-mère et grand-tante maternelles. Cliniquement,
la patiente décrit de rares épistaxis. Il existe quelques télangiectasies cutanées, ainsi
qu’au niveau du palais et de la langue. L’auscultation retrouve un souffl e en regard de
l’aire hépatique. Il n’y a pas de signe d’hypertension portale. La fonction hépatique est
conservée et le bilan d’hépatopathie virale, auto-immune ou de surcharge est négatif.
Le scanner et l’IRM hépatiques sont en faveur d’hyperplasies nodulaires focales (HNF)
multiples, avec de nombreuses fi stules artérioveineuses qui seraient compatibles
avec un diagnostic de MRO. Une échographie de contraste confi rme le diagnostic de
poly-HNF et de fi stules artérioveineuses hépatiques multiples.
La patiente a donc une MRO avec mutation du gène ALK1. Elle a une atteinte hépa-
tique dominante. Il existe des malformations vasculaires au niveau cutané, ORL
(langue, palais, fosses nasales) et cérébral (télangiectasies et aspect hétérogène de
la substance blanche). La tomodensitométrie thoracique est normale, la fi broscopie
œso-gastro-duodénale n’a pas été faite. L’échographie cardiaque est sans particularité.
Cette patiente commence une grossesse en avril 2011. Compte tenu des risques de
complications hémorragiques et d’insuffi sance cardiaque en per-partum, la patiente
est suivie de façon rapprochée avec une échographie Doppler hépatique mensuelle.
Jusqu’en juillet2011 (à 17semaines d’aménorrhée), la situation reste stable, en dehors
de l’apparition d’une dyspnée d’effort avec bilan hépatique inchangé et une échographie
cardiaque normale.
Discussion
La MRO (ou télangiectasie héréditaire hémorragique) est une affection héréditaire
transmise sur le mode autosomique dominant. Trois gènes sont impliqués (ENG,
ACVRL1 ou ALK1, et MADH4), qui codent pour des protéines impliquées dans la voie
de signalisation du TGF
(transforming growth factor)
β, et exprimées de façon prépon-
dérante sur l’endothélium vasculaire. Il s’agit d’une maladie rare : sa prévalence en
France est estimée entre2,5 et43 pour 100 000habitants. La pénétrance et l’expres-
sivité sont variables selon l’âge.
Rendu-Osler • Hyperplasie
nodulaire focale • Shunts
artério veineux • Sténoses
biliaires
Hereditary hemorrhagic
telangiectasia • Focal nodular
hyperplasia • Arteriovenous
shunts • Biliary stenosis
ID1-2012_V3.indd 10 26/06/12 09:50
L’ e x c ep t i on
HGE 3(XV) MAI JUIN 2012.indd 127 26/06/12 13:55

128 | La Lettre de l’Hépato-Gastroentérologue • Vol. XV - n° 3 - mai-juin 2012
dossier
Foie et Peau Maladie de Rendu-Osler et lésions hépatiques
L’ exception
Images en Dermatologie • Vol. V • n° 1 • janvier-février 2012
12
Cas clinique
La télangiectasie est la lésion caractéristique de la MRO. Elle provient d’une veinule
élargie qui fusionne avec une artériole en “court-circuitant” le système capillaire, résul-
tant en une communication artérioveineuse. Le diagnostic de MRO repose sur les critères
établis lors de la conférence de consensus de Curaçao en 2000
(tableau)
[1]
. Au sein
des familles de MRO, le diagnostic peut être fait sur 2localisations viscérales distinctes.
Les manifestations hépatiques au cours de la MRO sont fréquentes (entre41 et 78 %),
avec probablement une corrélation génotype-phénotype, puisque, dans 60 % des cas,
ces patients ont une mutation du gène ACVRL1
(2,3)
. Ces malformations peuvent
impliquer l’ensemble des vaisseaux hépatiques, aboutissant à la formation de shunts
artérioveineux, artérioportaux ou portoveineux
(figure1)
. Ces malformations artério-
veineuses sont à l’origine d’une hypervascularisation hépatique qui peut entraîner une
atteinte du parenchyme hépatique et de l’arbre biliaire.
Mais si ce type d’atteinte viscérale est fréquent sur le plan morphologique, il est le
plus souvent asymptomatique, en particulier chez les hommes. Àl’examen clinique,
on peut trouver un
“thrill”
hépatique à la palpation, un souffle à l’auscultation, une
hépatomégalie ou une splénomégalie. Sur le plan biologique, il existe le plus souvent
une cholestase anictérique modérée qui peut être associée à une élévation des trans-
aminases. L’atteinte hépatique au cours d’une MRO peut se compliquer d’une insuf-
fisance cardiaque à débit élevé (dyspnée d’effort, orthopnée, ascite et/ou œdème),
d’une hypertension portale (sans insuffisance hépatocellulaire ni thrombopénie) ou
d’une cholangite ischémique
(figure2)
. D’autres modes de présentation existent :
encéphalopathie portosystémique, angor mésentérique, HNF
(figure3)
et HNR (hyper-
plasie nodulaire régénérative), lithiases intrahépatiques ou pseudocirrhoses associant
HNF, fibrose périvasculaire et hypertension portale.
Les lésions hépatiques sont une complication potentiellement grave au cours d’une
MRO, même si leur rapidité d’évolution demeure inconnue. Elles peuvent s’aggraver
au cours de la grossesse, justifiant une surveillance rapprochée chez toute femme
enceinte ayant une MRO
(2,3)
.
Traiter l’atteinte hépatique est difficile. Il est fonction du retentissement et de sa gravité.
En cas d’insuffisance cardiaque à débit élevé, le traitement est sympto matique (diuré-
tiques et restriction sodée). Les indications d’une transplantation hépatique sont une
insuffisance cardiaque à débit élevé réfractaire au traitement médical, une hypertension
portale ou une cholangite ischémique nécrosante au stade terminal
(2,3)
.
II
Références bibliographiques
1.
Shovlin CL, Guttmacher AE, Buscarini E et al. Diagnostic criteria for hereditary hemorrhagic telangiec-
tasia (Rendu-Osler-Weber syndrome). Am J Med Genet 2000;91:66-7.
2.
Garcia-Tsao G. Liver involvement in hereditary hemorrhagic telangiectasia (HHT). J Hepatol 2007;46:499-507.
3.
Buscarini E, Plauchu H, Garcia-Tsao G et al. Liver involvement in hereditary hemorrhagic telangiectasia
(HHT): consensus recommendations. Liver Int 2006;26:1040-6.
Tableau. Critères diagnostiques de la maladie de Rendu-Osler
(d’après [1])
.
Critères Description
Épistaxis Fréquentes, spontanées
Télangiectasies Multiples au niveau de sites particuliers (lèvres, cavité buccale, doigts, nez)
Atteinte viscérale Malformations vasculaires pulmonaires, hépatiques, cérébrales, spinales
Télangiectasies gastro-intestinales avec ou sans hémorragie
Antécédent
familial Diagnostic de maladie de Rendu-Osler selon ces critères chez un parent
au premier degré
Diagnostic peu probable si moins de 2 critères présents, diagnostic possible si 2 critères présents et diagnostic certain
si plus de 2 critères présents.
Légendes
Figure 1. IRM hépatique au temps portal
montrant une fistule entre une veine hépa-
tique accessoire et une branche portale
sectorielle chez une patiente atteinte de la
maladie de Rendu-Osler.
A. Branche de la veine porte (sectorielle
postérieure droite).
B. Fistule.
C. Veine hépatique accessoire.
* veine cave inférieure.
Figure 2. Bili-IRM (2D, plan frontal) montrant
des sténoses biliaires d’origine ischémique
(flèches)
chez une patiente atteinte de la
maladie de Rendu-Osler.
Figure 3. Différents temps de l’IRM hépa-
tique montrant des images multiples
d’hyperplasies nodulaires focales (HNF)
avec cicatrice centrale chez une patiente
atteinte de la maladie de Rendu-Osler.
ID1-2012_V3.indd 12 26/06/12 09:50
L’ e x c ep t i on
HGE 3(XV) MAI JUIN 2012.indd 128 26/06/12 13:55

La Lettre de l’Hépato-Gastroentérologue • Vol. XV - n° 3 - mai-juin 2012 | 129
dossier
L’ exception
Images en Dermatologie • Vol. V • n° 1 • janvier-février 2012
11
3
Sans injection
Temps portal
Temps artériel
Temps tardif (3 mn)
Cas clinique
A
*
B
C
1
Droite
2
ID1-2012_V3.indd 11 26/06/12 09:50
L’ exception
Images en Dermatologie • Vol. V • n° 1 • janvier-février 2012
12
Cas clinique
La télangiectasie est la lésion caractéristique de la MRO. Elle provient d’une veinule
élargie qui fusionne avec une artériole en “court-circuitant” le système capillaire, résul-
tant en une communication artérioveineuse. Le diagnostic de MRO repose sur les critères
établis lors de la conférence de consensus de Curaçao en 2000
(tableau)
[1]
. Au sein
des familles de MRO, le diagnostic peut être fait sur 2localisations viscérales distinctes.
Les manifestations hépatiques au cours de la MRO sont fréquentes (entre41 et 78 %),
avec probablement une corrélation génotype-phénotype, puisque, dans 60 % des cas,
ces patients ont une mutation du gène ACVRL1
(2,3)
. Ces malformations peuvent
impliquer l’ensemble des vaisseaux hépatiques, aboutissant à la formation de shunts
artérioveineux, artérioportaux ou portoveineux
(figure1)
. Ces malformations artério-
veineuses sont à l’origine d’une hypervascularisation hépatique qui peut entraîner une
atteinte du parenchyme hépatique et de l’arbre biliaire.
Mais si ce type d’atteinte viscérale est fréquent sur le plan morphologique, il est le
plus souvent asymptomatique, en particulier chez les hommes. Àl’examen clinique,
on peut trouver un
“thrill”
hépatique à la palpation, un souffle à l’auscultation, une
hépatomégalie ou une splénomégalie. Sur le plan biologique, il existe le plus souvent
une cholestase anictérique modérée qui peut être associée à une élévation des trans-
aminases. L’atteinte hépatique au cours d’une MRO peut se compliquer d’une insuf-
fisance cardiaque à débit élevé (dyspnée d’effort, orthopnée, ascite et/ou œdème),
d’une hypertension portale (sans insuffisance hépatocellulaire ni thrombopénie) ou
d’une cholangite ischémique
(figure2)
. D’autres modes de présentation existent :
encéphalopathie portosystémique, angor mésentérique, HNF
(figure3)
et HNR (hyper-
plasie nodulaire régénérative), lithiases intrahépatiques ou pseudocirrhoses associant
HNF, fibrose périvasculaire et hypertension portale.
Les lésions hépatiques sont une complication potentiellement grave au cours d’une
MRO, même si leur rapidité d’évolution demeure inconnue. Elles peuvent s’aggraver
au cours de la grossesse, justifiant une surveillance rapprochée chez toute femme
enceinte ayant une MRO
(2,3)
.
Traiter l’atteinte hépatique est difficile. Il est fonction du retentissement et de sa gravité.
En cas d’insuffisance cardiaque à débit élevé, le traitement est sympto matique (diuré-
tiques et restriction sodée). Les indications d’une transplantation hépatique sont une
insuffisance cardiaque à débit élevé réfractaire au traitement médical, une hypertension
portale ou une cholangite ischémique nécrosante au stade terminal
(2,3)
.
II
Références bibliographiques
1.
Shovlin CL, Guttmacher AE, Buscarini E et al. Diagnostic criteria for hereditary hemorrhagic telangiec-
tasia (Rendu-Osler-Weber syndrome). Am J Med Genet 2000;91:66-7.
2.
Garcia-Tsao G. Liver involvement in hereditary hemorrhagic telangiectasia (HHT). J Hepatol 2007;46:499-507.
3.
Buscarini E, Plauchu H, Garcia-Tsao G et al. Liver involvement in hereditary hemorrhagic telangiectasia
(HHT): consensus recommendations. Liver Int 2006;26:1040-6.
Tableau. Critères diagnostiques de la maladie de Rendu-Osler
(d’après [1])
.
Critères Description
Épistaxis Fréquentes, spontanées
Télangiectasies Multiples au niveau de sites particuliers (lèvres, cavité buccale, doigts, nez)
Atteinte viscérale Malformations vasculaires pulmonaires, hépatiques, cérébrales, spinales
Télangiectasies gastro-intestinales avec ou sans hémorragie
Antécédent
familial Diagnostic de maladie de Rendu-Osler selon ces critères chez un parent
au premier degré
Diagnostic peu probable si moins de 2 critères présents, diagnostic possible si 2 critères présents et diagnostic certain
si plus de 2 critères présents.
Légendes
Figure 1. IRM hépatique au temps portal
montrant une fistule entre une veine hépa-
tique accessoire et une branche portale
sectorielle chez une patiente atteinte de la
maladie de Rendu-Osler.
A. Branche de la veine porte (sectorielle
postérieure droite).
B. Fistule.
C. Veine hépatique accessoire.
* veine cave inférieure.
Figure 2. Bili-IRM (2D, plan frontal) montrant
des sténoses biliaires d’origine ischémique
(flèches)
chez une patiente atteinte de la
maladie de Rendu-Osler.
Figure 3. Différents temps de l’IRM hépa-
tique montrant des images multiples
d’hyperplasies nodulaires focales (HNF)
avec cicatrice centrale chez une patiente
atteinte de la maladie de Rendu-Osler.
ID1-2012_V3.indd 12 26/06/12 09:50
HGE 3(XV) MAI JUIN 2012.indd 129 26/06/12 13:55
1
/
3
100%