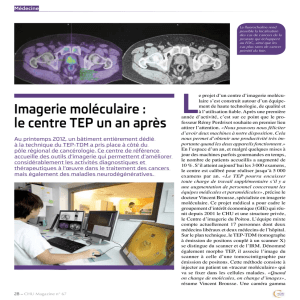
Pathologies abdomino-pelviennes (hors traumatisme)


Objectif n°1
Objectif n°2 :
Objectif n°3 :
!"
"
Objectif n°4 : #$
%

&
'&
⇒ 4 situations cliniques sont individualisées :
(")* +,"
-")
."/01/*
2")**
*
'&
disponibles
⇒ Echographie et Scanner
'&3&343As Low As
Reasonably Achievable (CSP, euratom 97/43)

5(*
,
'Trois diagnostics à évoquer en priorité
6
7&
7&*
7&
'8.le seul examen indiqué est
le scanner avec injection, à réaliser en urgence

5-
Scanner injecté : examen de première intention
'#
'6
'4
Echographie : pas d’indication
ASP : n’a plus d’indication (HAS 2009)
Opacifications digestives : plus d’indication
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%