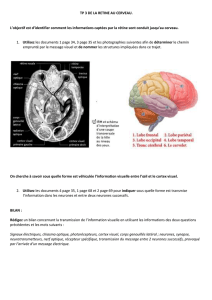
Levemir ENFANTS DT1 2-5 ANS ADULTES

Correspondances en Métabolismes Hormones Diabètes et Nutrition - Vol. XVI - nos 1-2 - janvier-février 2012
10
Échos des congrès
(insuline détémir)
L'insuline basale qui limite la prise de poids
TRAITEMENT DU DIABÈTE DE L’ADULTE, DE L’ADOLESCENT ET DE L’ENFANT À PARTIR DE 2 ANS
Levemir ®
ENFANTS DT1
2-5 ANS
ADULTES
DT1
ADULTES
DT2
ENFANTS DT1
6-17 ANS
Non remboursable à la date du 14.12.2011 chez l’enfant de 2 ans à 6 ans (demande d’admission à l’étude).
(1) RCP Victoza®.
2-5 ANS
Nouveau
Extension d’indication
Enfant dès 2 ans
Levemir® insuline détémir. FORMES ET PRÉSENTATIONS.
Solution injectable SC à 100 U/ml
(neutre, limpide
et incolore) : Levemir® P e n fi l l ® : cartouches de 3 ml, boîte de 5. Levemir® Flexpen®, Levemir® Innolet® :
cartouches de 3 ml en stylo prérempli, boîte de 5. COMPOSITION*. Insuline détémir. DONNÉES CLINIQUES. Indications
thérapeutiques. Traitement du diabète de l’adulte, de l’adolescent et de l’enfant à partir de 2 ans. Posologie et mode
d’administration*. Levemir peut être utilisé seul comme une insuline basale ou en association à un bolus d’insuline. Levemir
peut également être utilisé en association à des antidiabétiques oraux ou en ajout d’un traitement par liraglutide. En association
avec les antidiabétiques oraux ou en ajout du liraglutide, il est recommandé d’utiliser Levemir une fois par jour, initialement à
la dose de 10 U ou 0,1-0,2 U/kg. Lorsque Levemir est utilisé dans le cadre d’un schéma de type basal/bolus, Levemir doit être
administré une ou deux fois par jour en fonction des besoins du patient. La dose de Levemir doit être ajustée de façon individuelle.
Levemir est un analogue de l’insuline d’action prolongée, utilisé comme une insuline basale. Levemir doit être administré par
voie SC uniquement, par injection dans la paroi abdominale, la cuisse, le haut du bras, la région deltoïde ou la région fessière.
Une rotation des sites d’injection au sein d’une même région anatomique devra toujours être effectuée de façon à éviter une
lipodystrophie. L’injection peut être réalisée à n’importe quel moment de la journée mais au même moment chaque jour. Levemir
ne doit pas être administré par voie intraveineuse en raison du risque d’hypoglycémie sévère. L’administration intramusculaire doit
être évitée. Levemir ne doit pas être utilisé dans les pompes à perfusion d’insuline. Contre-indications. Hypersensibilité à la
substance active ou à l’un des excipients. Mises en garde spéciales et précautions d’emploi*. Une posologie inadaptée
ou un arrêt du traitement, en particulier chez les diabétiques de type 1, peut entraîner une hyperglycémie et une acidocétose
diabétique. Les maladies concomitantes, en particulier les infections et états fébriles, augmentent généralement les besoins en
insuline du patient. En cas de changement de type ou de marque d’insuline, le patient devra faire l’objet d’un suivi médical attentif.
Les patients qui passent à Levemir en remplacement d’un autre type d’insuline pourront nécessiter une modifi cation de dose par
rapport à leurs insulines habituelles. Si une telle association est instaurée, il sera nécessaire de surveiller, chez ces patients,
la survenue de signes et de symptômes d’insuffi sance cardiaque, de prise de poids et d’œdème. La pioglitazone devra être
arrêtée si une aggravation des symptômes d’insuffi sance cardiaque survient. Interactions*. Les substances suivantes peuvent
réduire les besoins en insuline du patient : antidiabétiques oraux, IMAO, bêtabloquants, IEC, salicylés, stéroïdes anabolisants et
sulfamides. Les substances suivantes peuvent augmenter les besoins en insuline du patient : contraceptifs oraux, thiazidiques,
glucocorticoïdes, hormones thyroïdiennes, sympathomimétiques, hormone de croissance, et danazol. Fécondité, grossesse
et allaitement*. Un traitement par Levemir peut être envisagé durant la grossesse, mais tout bénéfi ce potentiel devra être
évalué au regard d’une possible augmentation du risque d’issue défavorable de la grossesse. Effets sur l’aptitude à conduire
des véhicules et à utiliser des machines. Les capacités de concentration et les réfl exes du patient peuvent être diminués en
cas d’hypoglycémie. L’aptitude à conduire des véhicules doit être réévaluée. Effets indésirables*. Très fréquent : hypoglycémie
Fréquent : réactions au site d’injection Peu fréquent : réactions allergiques, réactions potentiellement allergiques, urticaire, rash,
éruptions, anomalies de la réfraction, rétinopathie diabétique, lipodystrophie, œdème Rare : neuropathie périphérique Très rare :
réactions anaphylactiques Surdosage*. PROPRIÉTÉS PHARMACOLOGIQUES*. DONNÉES PHARMACEUTIQUES*.
PRESCRIPTION/DÉLIVRANCE/PRISE EN CHARGE LISTE II EU/1/04/278/002 ; CIP 3400936511811 (RCP rév 12.2011)
cartouche Penfi ll. EU/1/04/278/005 ; CIP 3400936511989 (RCP rév 12.2011) stylo FlexPen. EU/1/04/278/008 ;
CIP 3400936512061 (RCP rév 12.2011) stylo InnoLet. Prix : 66,85 € (5 cartouches ou stylos). Remb Séc soc à 65 %. Collect.
Non remboursable à la date du 14.12.11 chez l’enfant de 2 ans à 6 ans (demande d’admission à l’étude). Titulaire de l’AMM :
Novo Nordisk A/S, Danemark. Représentant local : Novo Nordisk Coeur Défense - 100, avenue du Général de Gaulle -
92400 Courbevoie Info médic et pharma : Tél Vert : 08 00 80 30 70 Site Web : http://www.novonordisk.fr (Version n° 4.0)
*Pour une information plus complète, consulter le site internet de l’Afssaps « http://www.afssaps.fr/ »
Ensemble,
construisons la confi ance
Janvier 12-L262
Nouveau
Peut être utilisé en ajout
à Victoza®.
L’ajout de Victoza® chez
les patients déjà insulinotraités
n’a pas été évalué et n’est
donc pas recommandé (1).
LEV-13304-AP-BAG.indd 1 23/12/11 12:57
© bernard
Quoi de neuf à Clermont-Ferrand
lors du 28e congrès
de la Société française d’endocrinologie ?
Sophie Christin-Maitre*
* Service d’endocrinologie,
hôpital Saint-Antoine, Paris.
✓
Wiebke Arlt, professeur d’endocrinologie à
Birmingham (Angleterre), est une spécialiste des patho-
logies surrénaliennes. Elle a testé nos connaissances sur
les androgènes, en particulier sur les différentes étapes
de leur synthèse. Êtes-vous prêts à relever le challenge ?
Elle a tout d’abord présenté le cas clinique d’une enfant
de 8 ans qui avait, depuis l’âge de 6 ans, une pilosité
pubienne et axillaire, soit un tableau de pubarche
précoce. L’hyperandrogénie clinique a été confirmée
par une élévation de la testostérone à 2 fois la limite
supérieure de la normale, une élévation de la DHEA,
mais la présence d’un taux très bas de sulfate de DHEA
(SDHEA). L’enzyme qui permet la transformation de la
DHEA en un androgène inactif, le SDHEA, est appelée
sulfotransférase de la DHEA ou SULT2A1. Cette enzyme,
pour être active, nécessite l’action de la 3’-phospho-
adénosine-5’-phosphosulfatase (PAPS). L’analyse
moléculaire de l’ADN de cette enfant a mis en évi-
dence non pas une mutation de SULT2A1, mais la pre-
mière mutation de la synthétase de la PAPS, appelée
PAPSS2. Cette pathologie est probablement une cause
exceptionnelle d’hyperandrogénie mais représente
un diagnostic différentiel des hyperandrogénies et,
en particulier, du syndrome des ovaires polykystiques.
Cette observation peut réhabiliter le dosage de SDHEA
dans le bilan d’une pubarche précoce. Ce dosage n’est
pas recommandé en première intention dans le bilan
d’une hyperandrogénie à l’âge adulte. Faut-il y penser ?
Après avoir évoqué cette cause exceptionnelle d’hyper-
androgénie, W. Arlt a présenté 3 frères ayant un déficit
en 17,20 lyase. L’enzyme CYP450 17A1 (CYP17A1) est
une enzyme clé dans la synthèse du cortisol du fait
de son activité 17α-hydroxylase. Elle joue un rôle cen-
tral dans la synthèse des androgènes par son activité
17,20 lyase qui convertit la 17-hydroxyprégnénolone
en DHEA. Elle est exprimée dans les surrénales et les
gonades. Pour être active, elle nécessite un transfert
d’électron par l’intermédiaire de l’enzyme oxydoréduc-
tase P450 ou POR et une interaction avec la protéine
cytochrome b5 (CYP5A). Les 3 frères sont originaires
du Pakistan, leurs parents sont cousins germains. Le
sujet index a présenté un désordre du développement
sexuel à la naissance. Son phénotype était plutôt fémi-
nin, mais des gonades étaient palpables au niveau des
grandes lèvres. Le phallus ressemblait à un clitoris de
7 mm de longueur. Le caryotype était XY et l’évaluation
hormonale à J3 a montré un taux très élevé de 17OH
proge stérone (120 nmol/l, normale < 5), ainsi qu’un
taux normal de testostérone et de delta 4 androstène-
dione. Un test à l’hCG à 6 semaines et 3 mois de vie a
montré un taux bas de base et une absence d’élévation
de la testostérone après stimulation. Sa “sœur”, âgée de
13 ans, n’avait pas débuté de puberté. Son caryotype
était XY. Le troisième enfant est né avec une ambiguïté,
un très petit pénis et un hypospade périnéal. Devant
l’augmentation de l’excrétion urinaire de dérivés comme
le pregnanetriol, un déficit en 17,20 lyase a été évoqué.
L’analyse moléculaire a éliminé un déficit en CYP17 ou
en POR et a mis en évidence une mutation du gène
CYPB5A, deuxième famille décrite dans la littérature.
Pour compléter nos connaissances dans la synthèse des
androgènes, W. Arlt a ensuite insisté sur le rôle potentiel
d’une voie alterne de la synthèse de la dihydrotesto-
stérone (DHT). Cette voie a été identifiée initialement
dans le testicule du wallaby, sorte de petit kangourou,
puis chez le rat immature. Elle pourrait exister dans
l’espèce humaine. La DHT est classiquement synthé-
tisée à partir de la testostérone, suite à l’action de la
5α-réductase. Cependant, cette voie alterne viendrait
de la 17α-hydroxyprogestérone, comme indiqué sur la
figure 1. Cette voie de synthèse de la DHT ne passe pas
par la delta 4 androstènedione ni par la testostérone.
Elle pourrait ainsi représenter une explication phy-
siopathologique dans la récidive de certains cancers
de la prostate qui surviennent malgré l’utilisation de
traitements induisant une castration chimique, avec un
taux plasmatique effondré de testo stérone. W. Arlt vient
de publier dans le Journal of Clinical Endocrinology and
Metabolism une étude utilisant, chez des hommes ayant
un cancer de la prostate, l’abiratérone, une molécule
qui inhibe la CYP17A1, enzyme clé dans la synthèse des
androgènes. L’utilisation de cette molécule augmente
la production de minéralocorticoïdes ainsi que des pré-
curseurs de la voie alterne, en particulier de la DHT. Des
études sont nécessaires pour évaluer et mieux maîtriser la
production des différents androgènes chez les hommes.
>>>

Correspondances en Métabolismes Hormones Diabètes et Nutrition - Vol. XVI - nos 1-2 - janvier-février 2012
12
Échos des congrès
✓
Robert Millar, de l’université d’Edinburgh, a
présenté des données nouvelles sur la régulation
de la sécrétion de la GnRH (Gonadotropin Releasing
Hormone). La première mutation du récepteur
GPR54, appelé aussi récepteur Kiss1 (Kiss1R), a
été décrite par Nicolas de Roux en 2003, dans une
famille comprenant plusieurs cas d’hypogonadisme
hypogonadotrophique. Depuis, d’autres cas cli-
niques et plusieurs modèles animaux ont prouvé
que ce récepteur et son ligand Kiss1 jouent un
rôle clé en reproduction. En effet, ils permettent
le déclenchement de la puberté et le maintien de
l’axe gonadotrope.
Les neurones Kiss sont situés au niveau hypotha-
lamique, en amont des neurones à GnRH, et le
récepteur Kiss1 est présent sur la membrane des
neurones à GnRH. Ces neurones intègrent princi-
palement les signaux nutritionnels, en particulier
lipidiques, mais aussi les signaux du rétrocontrôle
hypothalamique joué par les stéroïdes, comme
l’estradiol, la progestérone ou la testostérone.
Des agonistes et des antagonistes de Kiss ont été
développés ces dernières années et ont permis de
mieux comprendre la physiologie du peptide Kiss.
Ce peptide provient d’un précurseur de 145 acides
aminés qui donne, après clivage du propeptide, un
peptide de 54 acides aminés. Un agoniste de Kiss
est le peptide Kiss-10, qui est formé de la séquence
minimale responsable d’une importante activité
biologique. L’administration de ce peptide permet
une augmentation de la sécrétion de la GnRH et
donc de la pulsatilité de la LH, chez l’animal – comme
le mouton – mais aussi dans l’espèce humaine. En
effet, l’administration de bolus de Kiss-10 par voie
intraveineuse chez des hommes normaux a permis
d’augmenter leur pulsatilité de LH. L’administration
continue augmente la fréquence des pulses de LH,
la taille des pulses de LH et la sécrétion de testos-
térone. Au contraire, l’utilisation d’un antagoniste
de Kiss inhibe la puberté.
Les neurones Kiss sont aussi appelés neurones
KNDY, car ils sécrètent non seulement du Kiss
mais aussi de la neurokinine et de la dynorphine
(figure 2). Les dernières études ont évalué le lien
potentiel entre neurokinine et Kiss. Il existerait un
effet paracrine de la neurokinine sur les neurones
Kiss. En effet, R. Millar a évoqué des expériences
menées chez certains patients ayant un hypogo-
nadisme hypogonadotrophique lié à une mutation
du gène TAC3. Des mutations de ce gène ou de son
récepteur (TACR3) ont été décrites initialement par
A.K. Topaloglu et al. Depuis, de nombreuses muta-
tions ont été mises en évidence dans des cas d’hypo-
gonadisme hypogonadotrophique. TAC3 code pour
la neurokinine B. Lorsque ces patients sont traités
par le peptide Kiss, une restauration des pulses de
LH est observée. Ainsi, ces expériences suggèrent
que la neurokinine jouerait un rôle d’amplification
de l’effet de Kiss. ■
Figure 1. Schéma de la voie de synthèse alterne de la dihydrotestostérone (DHT) dans le
testicule de wallaby (d’après 1).
Prégnénolone 3β-HSD Progestérone
CYP17
CYP17 CYP17
Synthèse testiculaire du wallaby
dans la poche de sa mère
5α-réductase
5α-réductase
5α-réductase
5α-prégnane-
17α-ol-3,20-dione
17α-hydroxy-
progestérone 5α-prégnane-3α,
17α-diol-20-one
Androstènedione Androstérone
17β-HSD3
17β-HSD3
Androstanediol
Testostérone DHT
Tissus cibles
Figure 2. Les neurones KNDY (d’après 2).
Stress Signaux
nutritionnels
Luminosité
KNDY
MB
Inhibition
E
2
-Prog
Taux élevé d’E
2
GnRH
Aire préoptique
>>>
1. Lehman MN, Coolen LM,
Goodman RL. Kisspeptin/
Neurokinin B/Dynorphin
(KNDy) Cells of the Arcuate
Nucleus: A Central Node in
the Control of Gonadotropin-
Releasing Hormone Secretion.
Endocrinology 2010;(151):3479-89.
2. Auchus RJ. The backdoor
pathway to dihydrotestoste-
rone. Trends Endocrinol Metab
2004;(15)9:432-8.
Références
1
/
2
100%