Lire l'article complet

La Lettre du Gynécologue - n° 332 - mai 2008
Gynéco venue d’ailleurs
Gynéco venue d’ailleurs
8
L’inversion utérine puerpérale (IUP) est une complication
obstétricale rare qui se définit comme l’invagination
du fond utérin en doigt de gant, jusqu’à pouvoir au
maximum s’extérioriser à la vulve. La fréquence rapportée
dans la littérature est très variable. Elle est estimée à 1/20 000
naissances en Europe et à 1/2 500 aux États-Unis (1). Elle ap-
partient aux causes classiques d’hémorragies de la délivrance
et engage le pronostic vital maternel en raison de l’hémorragie
utérine et de l’état de choc souvent présent. Son pronostic est lié
à la reconnaissance immédiate de l’inversion et à un traitement
rapide permettant d’éviter l’hystérectomie, voire le décès. À par-
tir de deux cas d’inversion utérine puerpérale subaiguë et d’une
revue de la littérature, nous discutons la place de l’hystérectomie
comme traitement chirurgical de dernier recours dans l’IUP.
OBSERVATION N°1
Madame S.F., âgée de 24 ans, troisième pare, troisième geste,
n’ayant pas d’antécédent pathologique particulier a consulté
aux urgences obstétricales pour des métrorragies de faible
abondance et des douleurs pelviennes. L’anamnèse a retrouvé
la notion d’accouchement à domicile par voie basse 13 jours
avant son admission par une accoucheuse traditionnelle
avec notion de traction excessive sur le cordon et expression
abdominale. À l’admission, la patiente est consciente, sta-
ble sur le plan hémodynamique, avec une tension artérielle
à 120/70 mmHg et apyrétique à 37 °C. La palpation suspu-
bienne a objectivé l’absence d’utérus dans la région hypogas-
trique, le toucher vaginal et l’examen sous valve montrent une
masse molle volumineuse à grosse extrémité inférieure cor-
respondant au fond utérin. Le diagnostic d’IUP de deuxième
degré a été retenu cliniquement. Après mise en condition avec
remplissage vasculaire et transfusion sanguine de trois culots
globulaires, une tentative de version manuelle sous anesthésie
générale a été mise en échec. Nous avons essayé par la suite
une réduction sanglante par voie basse selon la technique de
Spinelli, puis par voie haute selon la technique de Huntington,
mais sans résultat. Après échec des tentatives de réduction
chirurgicale, nous avons eu recours à un morcellement et réin-
tégration de l’utérus par voie vaginale puis réalisation d’une
hystérectomie totale par voie haute. L’examen anatomopatho-
logique de la pièce opératoire a mis en évidence une nécrose
totale de l’endomètre. Les suites postopératoires ont été sim-
ples et la patiente est sortie au quatrième jour postopératoire.
OBSERVATION N°2
Madame H.R., âgée de 18 ans, deuxième pare, deuxième geste,
n’ayant pas d’antécédent pathologique particulier a consulté
aux urgences obstétricales pour des métrorragies de faible
abondance et des douleurs pelviennes. L’anamnèse a retrouvé la
notion d’accouchement à domicile par voie basse 5 jours avant
son admission avec notion de traction excessive sur le cordon.
À l’admission, la patiente est consciente, stable sur le plan
hémodynamique, avec une tension artérielle à 120/60 mmHg
et apyrétique à 37,4 °C. La palpation suspubienne a objectivé
une sensibilité pelvienne avec absence d’utérus dans la région
hypogastrique, l’examen vaginal a trouvé une IUP de troisième
degré. Après la mise en route des mesures de réanimation par
remplissage vasculaire et transfusion de deux culots globulaires,
la patiente a été acheminée directement au bloc opératoire pour
tentative de version manuelle sous anesthésie générale, qui a été
un échec. Nous avons tenté par la suite une réduction chirur-
gicale par voie basse selon la technique de Spinelli, mais elle a
échoué aussi. Nous avons donc eu recours à une hystérectomie
totale par voie basse. L’examen anatomopathologique de la pièce
opératoire a mis en évidence un utérus infarci et partiellement
nécrosé. Les suites postopératoires ont été simples. La patiente
est sortie au sixième jour postopératoire sans complication.
DISCUSSION
La fréquence de l’IUP rapportée dans la littérature est très
variable. Elle est d’origine obstétricale dans 85 à 95 % des cas
(2, 3).
Il existe plusieurs stades selon le degré d’extériorisation de
l’utérus :
– premier degré (simple dépression du fond utérin en cupule
sans atteindre l’orifice cervical) ;
– deuxième degré (le fond utérin a franchi le col et se trouve
dans le vagin) ;
– troisième degré (le fond utérin est extériorisé à la vulve) ;
– quatrième degré (participation des parois vaginales à l’in-
version). Certains distinguent des formes aiguës (survenant
moins de 24 heures après l’accouchement), subaiguës (surve-
nant après les premières 24 heures et avant quatre semaines)
ou chroniques (découverte au minimum 30 jours après l’ac-
couchement). Parmi les facteurs favorisant cette pathologie,
on retrouve avant tout une hypotonie utérine associée à une
insertion fundique du placenta, ce qui provoque une dépres-
sion du fond utérin en cas de manœuvres intempestives telles
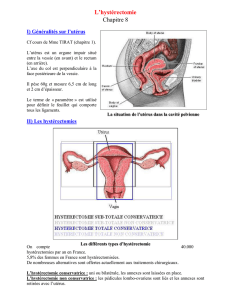
Hystérectomies pour inversion utérine puerpérale :
à propos de deux cas
Hysterectomies for puerperal uterine inversion: a report of two cases
IP B. Jellab, A. Aboulfalah, H. Abbassi*
* Service de gynécologie obstétrique A, CHU Mohammed VI, Marrakech, Maroc.

La Lettre du Gynécologue - n° 332 - mai 2008
Gynéco venue d’ailleurs
Gynéco venue d’ailleurs
9
une traction excessive sur le cordon ou des expressions utéri-
nes comme c’est le cas dans nos deux observations.
Le diagnostic des inversions utérines puerpérales est clinique,
effectué lors de la délivrance ou rapidement après, devant
trois principaux signes qui sont l’hémorragie, le choc et les
douleurs pelviennes. L’IUP est rarement de découverte tar-
dive au stade subaigu ou chronique comme le cas de nos deux
observations, du fait de la méconnaissance du diagnostic due
à une symptomatologie fruste ou à une surveillance inappro-
priée du post-partum. Cependant, son apparition secondaire
ne peut être écartée. Cette découverte tardive expose à l’in-
fection et à la nécrose utérine, en plus des difficultés de la
réintégration de l’utérus malgré les techniques sanglantes,
conduisant à la réalisation d’une hystérectomie très difficile
techniquement et dangereuse dans cette situation.
La prise en charge des inversions utérines puerpérales doit être
immédiate associant une réanimation médicale, pour corriger
le choc, une réduction manuelle rapide et une antibiothérapie.
La réduction manuelle par voie basse est la méthode idéale.
Elle peut être réalisée soit par taxis, procédé de Johnson, soit
par réduction hydrolique (méthode de O’Sullivan). En cas
d’échec de tous les moyens de réduction manuelle, le recours
à la chirurgie s’impose et différentes techniques ont été décri-
tes. Oboro (4) rapporte quatre techniques chirurgicales :
l’intervention par voie vaginale (Spinelli) qui consiste en une
colpohystérotomie médiane antérieure totale ;
l’intervention par voie abdominale (Huntington) qui consiste
en une traction légère et continue sur les ligaments ronds pen-
dant qu’un aide tente une réduction manuelle par voie basse ;
la procédure de Hautain qui consiste en une hystérotomie
médiane postérieure, facilitant le replacement de l’utérus par
la méthode de Huntington ;
et l’hystérectomie.
Cette dernière intervention chirurgicale demeure exception-
nelle dans l’IUP. Morini (5) rapporte, après revue et analyse de
la littérature internationale sur une période de 50 ans – de 1939
à 1989 – 14 cas d’IUP, ayant subi une hystérectomie sur un total
de 358 cas d’IUP, soit 4,24 % des cas. Hussain (6) trouve un seul
cas d’hystérectomie dans sa série de 36 cas d’IUP, soit 2,77 %.
Shah-Hosseini (7) rapporte aussi un seul cas sur sa série de
11 IUP. Plusieurs auteurs (8, 9) ne constatent aucun cas d’hysté-
rectomie dans leur série. La fréquence des hystérectomies sur le
nombre d’IUP est rapportée dans le tableau.
La majorité des auteurs (6, 7, 10-12) avait eu recours à l’hys-
térectomie dans les cas d’IUP aiguë devant une hémorragie
rebelle associée à un placenta accreta. Romo (13) a eu recours
à cette intervention dans le cas d’inversion subaiguë où l’utérus
était nécrosé. Dans nos deux cas, une hystérectomie pour IUP
subaiguë a été effectuée après échec des tentatives de réduction
manuelle et chirurgicale, mais l’examen anatomopathologique
a révélé rétrospectivement une nécrose partielle de l’utérus,
situation qui devait conduire d’emblée à l’hystérectomie.
Cependant, il est difficile dans ces situations de s’assurer de
la nécrose effective de l’utérus avant l’examen anatomopatho-
logique. La technique de Romo (13) permet d’étayer le dia-
gnostic de nécrose utérine et de guider le choix thérapeutique.
Il rapporte un cas d’inversion utérine subaiguë diagnostiquée
au cinquième jour post-partum. Après réduction chirurgicale
par laparotomie selon la technique de Huntington, l’injection
intraveineuse de fluorescéine avec examen de l’utérus à la lampe
fluorescente a montré une nette ligne de démarcation entre
myomètre sain et myomètre nécrotique, conduisant à une hys-
térectomie.
L’hystérectomie peut être effectuée par voie basse ou par voie
haute selon les habitudes de l’opérateur, mais aussi selon les
conditions chirurgicales. Hussain (6) a eu recours à une hys-
térectomie abdominale dans sa série de 36 cas d’IUP aiguë,
devant des métrorragies rebelles au traitement médical. Dans
notre premier cas, nous avons réalisé une hystérectomie totale
par voie haute après morcellement et réintégration de l’utérus
par voie vaginale devant l’échec des tentatives de réduction par
voies mixtes. Dans le deuxième cas, nous avons eu recours à
l’hystérectomie par voie basse après échec de tentative de
réduction par la méthode de Spinelli.
Le pronostic maternel lié à l’hystérectomie est difficile à éva-
luer du fait du faible nombre de cas rapporté dans la littérature.
Cependant, cette intervention est responsable d’une morbidité
maternelle non négligeable. Elle est due surtout aux compli-
cations hémorragiques souvent sévères justifiant le recours à
la transfusion sanguine. Le risque de complications viscérales
traumatiques et infectieuses pourrait être augmenté. Quant à
la mortalité maternelle liée à l’hystérectomie, les séries récentes
ne rapportent aucun décès (6, 7, 12).
Globalement, le pronostic de cette pathologie dépend du fac-
teur temps. Un diagnostic immédiat puis un traitement rapide
permettent d’éviter l’hystérectomie et ses complications.
CONCLUSION
L’hystérectomie pour IUP est une intervention rarement pra-
tiquée de nos jours. Ses principales indications restent les
hémorragies incoercibles après échec des tentatives de réduc-
tion classique et la nécrose utérine due aux inversions consta-
tées tardivement. Elle peut être réalisée par voie haute ou par
voie basse selon l’expérience de l’opérateur et les conditions
chirurgicales. Le pronostic maternel est difficile à évaluer dans
ces situations, du fait du nombre insuffisant de cas publiés.
n
Tableau.
Fréquence de l’hystérectomie dans la littérature.
Auteurs Période Nombre
d’IUP
Nombre de cas
d’hystérectomie
Morini (5), Italie (1994) 1939-1989 358 14
Hussain (6), Karachi (2004) 1995-2002 36 1
Shah-Hosseini (7), Providence (1989) 10 ans 11 1
Brar (8), États-Unis (1989) 1977-1986 56 0
Abouleish (9), États-Unis (1995) 1987-1993 18 0
Achanna (10), Malaisie (2006) 2002-2005 4 1

La Lettre du Gynécologue - n° 332 - mai 2008
Gynéco venue d’ailleurs
Gynéco venue d’ailleurs
10
RéféRences bibliogRaphiques
1. Gerber S. Uterine inversion. Rev Med Suisse Romande 1996;116:277-83.
2. Dali SM, Rajbhandari S, Shrestha S. Puerperal inversion of the uterus in Nepal:
case reports and review of literature. J Obstet Gynaecol Res 1997;23:319-25.
3. Dayan SS, Schwalbe SS. e use of small-dose intravenous nitroglycerin in a
case of uterine inversion. Anesth Analg 1996;82:1091-93.
4. Oboro VO, Akinolaa SE, Apantakua BD. Surgical management of subacute
puerperal uterine inversion. Int J Gynecol Obstet 2006;94:126-7.
5. Morini A, Angelini R, Giardini G. Acute puerperal uterine inversion: a report
of 3 cases and an analysis of 358 cases in the literature. Minerva 1994;46:115-
27.
6. Hussain M. Acute puerperal uterine inversion. J Coll Physicians Surg Pak
2004;14:215.
7. Shah-Hosseini R, Evrard JR. Puerperal uterine inversion. Obstet Gynecol
1989;73:567-70.
8. Brar HS, Greenspoon JS, Platt LD et al. Acute puerperal uterine inversion:
New approaches to management. J Reprod Med 1989;34:173-7.
9. Abouleish E, Ali V, Joumaa B et al. Anaesthesic management of acute puerpe-
ral uterine inversion. Br J Anaesth 1995;75:486-7.
10. Achanna S. Puerperal uterine inversion: a report of four cases. J Obst Gy-
naecol Res 2006;32:341.
11. Miras T, Collet F, Seffert P. Acute puerperal uterine inversion: two cases.
J Gynecol Obstet Biol Reprod 2002;31:668-71.
12. Nayama M, Moulaye A, Djibrill B et al. Les hystérectomies d’hémostase en
pays sous-équipé. Gynecol Obstet Fertil 2006;34:900-5.
13. Romo MS, Grimes DA, Strassle PO. Infarction of the uterus from subacute
incomplete inversion. Am J Obstet Gynecol 1992;166:878-9.
RHOPHYLAC 200 microgrammes/2 ml, RHOPHYLAC 300 microgrammes/2 ml
Composition : Immunoglobuline humaine anti-D (Rh), solution injectable en seringue préremplie, 2 ml :
• Ig anti-D 1000 UI (200 microgrammes) soit 500 UI (100 microgrammes) par ml. Protéines plasmatiques
humaines
25 mg/ml* • Ig anti-D 1500 UI (300 microgrammes) soit 750 UI (150 microgrammes)
par ml. Protéines plasmatiques humaines
30 mg/ml*
* dont 10 mg/ml d'albumine humaine (stabilisant) et
95 % d'IgG. IgA
5 µg/ml.
Excipients : albumine humaine, glycine, chlorure de sodium, eau ppi.
Indications : Prévention de l’allo-immunisation fœtomaternelle Rh(D) chez les femmes
Rh(D)-négatif : grossesse / accouchement d’un enfant Rh(D)-positif, fausse couche / menace de fausse
couche / grossesse ectopique ou môle hydatiforme, hémorragie transplacentaire secondaire à une
hémorragie pré-partum, amniocentèse, biopsie de villosité choriale ou manœuvres obstétricales,
telles que version céphalique externe ou traumatisme abdominal. Traitement des sujets Rh(D)-
négatif après transfusions incompatibles de sang Rh(D)-positif ou d'autres produits contenant
des hématies Rh(D)-positif. •Posologie* : Respecter les directives professionnelles en vigueur.
Schémas recommandés : Prévention de l’allo-immunisation fœtomaternelle Rh(D) chez les
femmes Rh(D)-négatif • Prophylaxie avant l'accouchement : dose unique de 300 µg (1500 UI) IV
ou IM à 28-30 semaines de grossesse. • Prophylaxie après l'accouchement : 200 µg (1000 UI) IV
ou de 200 µg (1000 UI) à 300 µg (1500 UI) IM. Administrer RHOPHYLAC le plus tôt possible dans
les 72 heures qui suivent l'accouchement. Administrer également la dose postpartum si une
prophylaxie antepartum a été administrée. Si hémorragie fœtomaternelle importante (> 4 ml (0,7 % -
0,8 % des femmes)) soupçonnée (ex. : anémie fœtale, mort fœtale intra-utérine), estimer son
intensité par un test de Kleihauer-Betke : administrer des doses complémentaires d'Ig anti-D à raison
de 20 µg/100 UI par ml d'hématies fœtales.• Prophylaxie après une complication de la grossesse :
- Interventions et incidents 12 semaines de grossesse : 200 µg (1000 UI) IV ou IM. - Interventions
et incidents > 12 semaines de grossesse : au moins 200 µg (1000 UI) IV ou IM. - Prélèvement de villosités
choriales : 200 µg (1000 UI) IV ou IM. Administrer RHOPHYLAC dès que possible, sans dépasser
72 heures après l'événement à risque. Transfusions incompatibles : Dose recommandée : 20 µg
(100 UI) d’Ig anti-D pour 2 ml de sang Rh(D)-positif transfusés ou par ml de concentré érythrocytaire.
Injection IV recommandée. En cas d'injection IM : si les doses sont importantes, les administrer sur
plusieurs jours. Dose maximale de 3000 µg suffisante dans le cas d'importantes transfusions
incompatibles, indépendamment du fait que le volume de transfusion soit > à 300 ml de sang
Rh(D)-positif.
Mode d'administration :
RHOPHYLAC peut être administré par injection IV ou IM.
En cas de troubles hémorragiques contre-indiquant les injections IM, administrer par voie IV. Si dose
importante (> 5 ml) et voie IM, fractionner la dose et administrer en des sites différents. Contre-
indications Hypersensibilité à l'un des composants. Voie IM contre-indiquée en cas de
thrombocytopénie sévère ou d'autres troubles de l'hémostase. Mises en garde spéciales et
précautions particulières d’emploi* : Après l'accouchement, l'Ig anti-D est destinée à la mère.
Ne pas administrer au nouveau-né. Ne pas utiliser chez les sujets Rh(D)-positif. Maintenir les
patients en observation pendant 20 mn au moins après l’administration. En cas de réaction allergique
ou anaphylactique, interrompre immédiatement l'administration. Informer les patients des premiers
signes d'une réaction d'hypersensibilité. En cas de choc, instaurer un traitement symptomatique.
Les mesures habituelles de prévention du risque de transmission d’agents infectieux par les médicaments
préparés à partir de sang ou de plasma humain comprennent la sélection clinique des donneurs,
la recherche des marqueurs spécifiques d’infection sur chaque don et sur les mélanges de plasma
ainsi que la mise en œuvre dans le procédé de fabrication d’étapes efficaces pour l’inactivation /
élimination virale. Cependant, lorsque des médicaments préparés à partir de sang ou de plasma humain
sont administrés, le risque de transmission d’agents infectieux ne peut pas être totalement exclu.
Ceci s’applique également aux virus inconnus ou émergents ou autres types d’agents infectieux.
Les mesures prises sont considérées comme efficaces vis-à-vis des virus enveloppés (VIH, VHB et VHC).
Elles peuvent être d’efficacité limitée vis-à-vis des virus non enveloppés (VHA et parvovirus B19).
L’expérience clinique avec les Ig montre l’absence de transmission du VHA ou du parvovirus B19
et laisse également supposer que la présence d’anticorps contribue de façon importante à la
sécurité virale. Il est fortement recommandé lors de chaque administration de RHOPHYLAC à un
patient, d’enregistrer le nom et le numéro de lot du médicament, afin de maintenir un lien entre
le patient et le lot du produit. Interactions* : Reporter l'immunisation active avec des vaccins à
virus vivant atténué de 3 mois après la dernière administration de l'Ig anti-D car l'efficacité du vaccin
peut être altérée. Si l’Ig anti-D administrée dans les 2 à 4 semaines qui suivent cette vaccination, son
efficacité peut être altérée. Augmentation transitoire des anticorps transférés passivement dans le sang
du patient (p. ex. test de Coombs positif chez le nouveau-né). RHOPHYLAC peut renfermer des anticorps
dirigés contre d'autres antigènes Rh, p. ex. anti-Rh(C), qui peuvent être détectés après administration.
Grossesse et allaitement* : Médicament destiné à une utilisation pendant la grossesse. Aucun
événement indésirable imputable au médicament n'a été rapporté chez les enfants. Effets
indésirables* : Douleur et sensibilité locales au point d'injection. Hyperthermie, malaise, céphalées,
réactions cutanées et frissons occasionnels. Rares cas de nausées, vomissements, hypotension artérielle,
tachycardie et réactions de type allergique ou anaphylactique (dyspnée, choc), même en l'absence
d'hypersensibilité du patient lors d'une administration précédente. Surdosage* : Aucune donnée
disponible. Surveillance clinique et biologique en raison du risque de réaction hémolytique.
Incompatibilités : Ne pas mélanger avec d'autres médicaments. Conservation : 3 ans, conserver
la seringue (conditionnement primaire) dans l’emballage extérieur, au réfrigérateur (entre 2°C et 8°C)
et à l'abri de la lumière. Ne pas congeler. Tenir hors de la portée et de la vue des enfants. Précautions
particulières d’élimination et de manipulation* : Usage unique (une seringue-un patient).
Titulaire de l'Autorisation de Mise sur le Marché : LFB BIOMEDICAMENTS- 3, avenue des
Tropiques - BP 305 - LES ULIS - 91958 Courtabœuf Cedex - FRANCE. AMM n° : 363 970-2 : 2 ml
(200 microgrammes) - 363 971-9 : 2 ml (300 microgrammes). JUIN 2004/FEVRIER 2006. Liste I. Agréé
Collectivités. Remboursé Sécurité Sociale à 100 %. Prix public TTC : RHOPHYLAC 200 µg/2 ml : 61,57 €,
• RHOPHYLAC 300 µg/2 ml : 85,16 €.
*Pour une information complète, se reporter au RCP ou au dictionnaire des spécialités
pharmaceutiques.
JUILLET 2007 - 06G0486/3.0
RCP Rhophylac 180x120 5/03/08 10:20 Page 1
1
/
3
100%