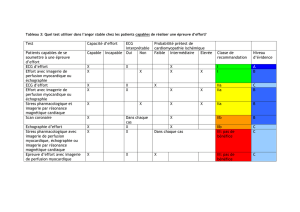
roneo final

!
!"#$%&$!'&($)$1/20!
#*$+,-./0&$!'1%234'-567'21&$8$91:$;:$<=3-.2(2$
>?@A>@B?$8$C>$DE%&52(&$
F136G&$>>$H$+'036277&$&.$F62772($
!
!
IMAGERIE!CARDIAQUE!NUCLÉAIRE!APPLIQUÉE!À!
LA!MALADIE!CORONAIRE!
!
$
$
$
$
$
1.#Savoir#définir#une#imagerie#fonctionnelle#de#perfusion#et#une#
imagerie#métabolique#cardiaque##
#
2.#Notions#de#terminologie#anglaise#en#imagerie#cardiaque#et#FDR#CV##
#
3.#Savoir#définir#:#Réserve#coronaire,#fonction#ventriculaire#gauche,#
infarctus#du#myocarde,#ischémie#myocardique,#viabilité#myocardique,#
sidération#myocardique,#microcirculation#coronaire#
#
4.#Savoir#définir#une#scintigraphie#myocardique#
#
5.#Savoir#définir#une#TEP#
#
6.#Savoir#définir#un#radioKtraceur#de#perfusion#et#le#FDG#
#
7.#Connaître#la#sémiologie#de#l’imagerie#cardiaque##
#
8.#Connaître#les#notions#de#dosimétrie#de#l’imagerie#médicale#
$
$
$
$
$
$

!
!"#$%&$!'&($)$2/20!
• Pré#introduction#
$
I36-$ 'J3(-$ plusieurs! choix! d’imageries$0E%25'7&-$ 5'1%2'K6&-$ G361$ 1E'72-&1$ 6($ %2'=(3-.25$
%L6(&$maladie!coronarienne:$
$
M($ -L2(.E1&--&$ G12(52G'7&0&(.$ N$ l’imagerie! fonctionnelle! 3($ J'$ %3(5$ 6.272-&1$ 7'$médecine!
nucléaire$H$ 7'$ scintigraphie! cardiaque$36$ %6$ TEP$O.303=1'GP2&$ G'1$ E02--23($ %&$ G3-2.13(-Q:$C'$
-52(.2=1'GP2&$0,35'1%2K6&$&-.$6(&$.&5P(2K6&$%L&RG731'.23($0E%25'7&$uniqueS$(E5&--2.'(.$7'$02-&$&($
G7'5&$ %&$ test! d’effortS$ %&$ -.1&--$ OGP,-2K6&$ 36$ GP'10'5373=2K6&Q$ 'T2($ %L'J321$ 6(&$ J'-3%27'.'.23(:$
CL&R'0&($ %L20'=&12&$ T3(5.23((&77&$J'$ U.1&$ 6($ examen! complémentaire$G'1$ 1'GG31.$ N$ 6($ &R'0&($
anatomique$OJ321$ 7&-$ '1./1&-$ 5313('21&-QS$ 27$ &-.$ (E5&--'21&$ G361$ -'J321$ -2$ 6(&$ '1./1&$ -.E(3-E&$ &-.$
1&-G3(-'V7&$%L6(&$-36TT1'(5&$0,35'1%2K6&$36$(3(:$;'(-$7&$5'%1&$%&$7L'('.302&$27$,$'$%&6R$=1'(%-$
&R'0&(-$H$7'$coronarographieS$l’angioHscanner.!
$
+61$7L20'=&$%&$='65P&S$7'$T7/5P&$1&G1E-&(.&$6(&$-.E(3-&$-32.$6($1E.1E52--&0&(.$0'2-$%&112/1&$
27$,$'$6($T76R$-'(=62(:$9361$-'J321$-2$5&7'$G&6.$53(%621&$N$6(&$2-5PE02&$36$6($2(T'15.6-$27$T'6.$T'21&$6(&$
20'=&12&$T3(5.23((&77&:$;&$0U0&$-61$7L'(=23)-5'((&1$3($G&6.$2%&(.2T2&1$6(&$7E-23($'('.302K6&:$
W'$ G&6.$ %3(5$ U.1&$ 6($ &R'0&($ %&$ 0E%&52(&$ (657E'21&$ 0'2-$ E='7&0&(.$6(&$ échoH
cardiographie$%&$-.1&--$36$6(&$IRM:$$
$
• Progression#de#l’athérosclérose#:#
#
L’athérome$&-.$ 6(&$ occlusion$%L6(&$ '1./1&$K62$ G&6.$ &(.1'2(&1$ 6($ infarctus$%6$ 0,35'1%&:$
!L&-.$6($&(-&0V7&$%&$5&7767&-$K62$53(-.2.6&$5&..&$plaque$K62$obstrue$7'$lumière$%&$7L'1./1&$5313('21&$
K62$51EE$6($5'2773.$%L3X$7&$12-K6&$%L35576-23(:$
$
$
$
$
$
$
$
$
$
$
$
$
$

!
!"#$%&$!'&($)$3/20!
• Imagerie#fonctionnelle#cardiaque#:##
#
M($ '$ 252$ 6(&$ 536G&$ 5311&-G3(%'(.$ N$ 7'$ 7602/1&$ %&$ 7L'1./1&$ 5313('21&:$ *($ Y'6(&$ 7&$ %EGZ.$
%L'.PE130&S$K62$3V-.16&$7L'1./1&:$
Moyens#d’identifier#soit#l’anatomie*/*morphologie#soit#la#biologie/*partie*fonctionnelle.#
#
Morphologie#:#
#
) 9361$ 2%&(.2T2&1$ 7'$ sténose$H$ ScanS$ l’IRMS$ IVUS$O[0'=&12&$ 3G.2K6&$ N$ 7L2(.E12&61$ %&$ 7L'1./1&$
5313('21&Q$
) 9361$2%&(.2T2&1$7&$thrombus$O'=0'$%&$G7'K6&..&-$12-K6&$%&$V365P&1$7L'1./1&$%3(5$12-K6&$6($
2(T'15.6-Q$H$Scan$IRM$
) 9361$2%&(.2T2&1$7&$cœur#de#la#nécrose$'6$(2J&'6$G7'K6&$'.PE130&$H$IRM$scan:$$
$
Imagerie#biologique#(plus#performante)#:#
#
) 9361$ 7&$ thrombus$3($ G&6.$0&..1&$ &($ G7'5&$ 6(&$ imagerie! à! base! de! fibrine$'J&5$ 6(&$
037E567&$K62$0'1K6&$7'$T2V12(&$G361$2(T310&1$-61$-'$%&(-2.E$'6$(2J&'6$%&$7'$G7'K6&S$36$'731-$
7&-$macrophages$K62$3(.$6($1Z7&$20G31.'(.$%'(-$7L'==730E1'.23($%&$7'$G7'K6&$%L'.PE130&:$$
) ;'(-$ 7&$ 5'-$ %L6(&$nécrose$27$ ,$ '$ 7'$ G3--2V272.E$ %L'J321$ 6(&$ néo! vascularisationS$ 'J&5$ 7'$
51E'.23($%&$7'$G7'K6&$%L'.PE130&$3($'$7'$51E'.23($%L6(&$02(2$.60&61$&.$5&77&)$52$N$7L2(.E12&61$
%&$7'$7602/1&$J'$51E&1$6(&$(E3$J'-567'12-'.23(:$M($G&6.$0&..1&$&($G7'5&$6($traitement$5P&\$
K6&7K6L6($K62$T'2.$6($2(T'15.6-$'J&5$6(&$G7'K6&$%L'.PE130&$5300&$7&-$stents!actifs$'J&5$6($
0E%25'0&(.$%&%'(-$anti!tumoral$K62$J'$5'--&1$7'$G7'K6&:$$
) ;'(-$7&$5'-$%L6(&$angine!de!poitrine$3($-L2(.E1&--&$N$7'$perfusion!myocardiqueS$'6$(2J&'6$
%&-$ 7602/1&-$ 5313('21&-S$ %&6R$ &R'0&(-$H$ 7'$ scintigraphie$%&$ perfusion$36$ 7'$ tomographie!
par!émission!de!positrons!de!perfusion.$
$
$
$
$
$

!
!"#$%&$!'&($)$4/20!
• Introduction#à#la#médecine#nucléaire#:#
#
;'(-$7'$médecine!nucléaire$27$,$'$%&6R$=1'(%-$G12(52G&-$H$7'$scintigraphie!myocardique$'J&5$6($
.1'5&61$ 03(3$ GP3.3(2K6&S$ 5L&-.$ 6($ E0&..&61$ ='00'$ SPECT$ O-2(=7&$ GP3.3($ E02--23($ 530G6.&1$
.303=1'GP2&Q$36$7'$TEP$'J&5$%&6R$GP3.3(-$E02-$N$B]A^:$
$
Multiples# investigations# fonctionnelles# possibles.$M($ J'$ %3(5$ -L2(.E1&--&1$ N$ 7'$ perfusion$&.$ '6$
métabolisme!glucidique!ou!oxydatif$O7&$5_61$&-.$7&$-&67$06-57&$&($'E13V2&$.3.'7$'731-$K6&$7&-$'6.1&-$
06-57&-$-3(.$G76.Z.$&($'('E13V2&Q:$[7$,$'$'6--2$7'$-,(.P/-&$%&$G13.E2(&-S$7L20'=&12&$%&$1E5&G.&61-`$
M($G&6.$7L'GG72K6&1$N$.36-$7&-$31='(&-S$G361$7&-$&RG731'.23(-$cardiaquesS$5E1EV1'7&-S$1E('7&-`$
$
• Imagerie#cardiaque#isotopique#de#la#maladie#coronaire#
$
C&$5_61$&($P'6.$G&6.$U.1&$536GE$&($a$G7'(-$H$
$
) *($P'6.$N$%132.&$H$536G&$coronale$OG&.2.$'R&Q$H$J'$%&$7'$G32(.&$%6$5_61$N$7'$V'-&$%6$J&(.12567&$
='65P&S$7&$J&(.12567&$%132.$&-.$N$%132.&S$&(.1&$7&-$%&6R$3($'$7&$septum!inter!ventriculaire,!7'$
G'132$V'--&$&-.$7'$paroi!inférieureS$7'$G'132$53(.137'.E1'7$&-.$7'$paroi!latéraleS$&($P'6.$5L&-.$7'$
paroi!antérieure$%6$J&(.12567&$='65P&:$
) <6$0272&6!H!Trans!axiale!$
) b$='65P&!:!sagittale!$
$
+61$7&-$G&.2.&-$536G&-$&($%&--36-$3($J32.$7L20'=&12&$T3(5.23((&77&$'J&5$7'$%2TT6-23($%6$.1'5&61$%3(5$
6(&$1'%23'5.2J2.E$0,35'1%2K6&$%6$J&(.12567&$='65P&:$
$
• Détection#de#l’ischémie#myocardique#
#
C&-$-,0G.Z0&-$-3(.$6(&$%367&61$%'(-$7'$G32.12(&$K62$-&11&$K62$&-.$constrictive:$*77&$%61&$c$N$
10! min$&.$ -61J2&(.$ K6'(%$ 27$ T'2.$ T132%S$ %'(-$ 7&-$&-5'72&1-$ 36$ &($ T'2-'(.$7&-$ 5361-&-:$ M($ '$ 5&$ K6L3($
'GG&77&$7'$cascade!de!la!maladie!coronaire$H$
$
$
$
$
$
$

!
!"#$%&$!'&($)$5/20!
) [7$,$'$-32.$7'$présence!d’une!douleur$-32.$l’absence!de!douleur:$
) M($T'2.$%3(5$6($ECGS$-32.$'J&5$%&-$-2=(&-$%L2-5PE02&$-32.$-'(-$-2=(&-:$
) ;3(5$3($T'2.$6(&$échographieHcardiaque$K62$03(.1&$7&$036J&0&(.$%6$0,35'1%&:$M($J32.$7'$
-,-.37&$&.$7'$%2'-.37&:$[7$J'$-32.$,$'J321$7'$G1E-&(5&$%L'(30'72&-$%&-$036J&0&(.-$%&-$G'132-$
36$%&-$T32-$7LE5P3=1'GP2&$J'$ U.1&$ (310'7&:$d6'(%$27$,$'$6(&$souffrance$0'2-$K6&$.36-$7&-$
examens! sont! normaux$3($ J'$ -36J&(.$ U.1&$ %'(-$ 7&$ 5'-$ %&-$ patients! diabétiquesS$ 27-$ (&$
-36TT1&(.$G76-$5'1$27-$3(.$6(&$%E(&1J'.23(:$$
) M($ J'$ %3(5$ %&J321$ %E.&5.&1$ %&-$ -36TT1'(5&-$ %3(5$ 3($ G'--&$ G'1$ %&-$ 0E.P3%&-$ %&$
scintigraphie$36$d’IRM$36$%&$TEP:$
) !L&-.$ l’ischémie! silencieuse$K62$ &-.$ &--&(.2&77&0&(.$G1E-&(.&$ 5P&\$ 7&-$ %2'VE.2K6&-:$ [7$ &-.$
20G31.'(.$%&$%E536J121$5&-$-36TT1'(5&-$G361$&(='=&1$6($.1'2.&0&(.:$
$
• Ischémie#myocardique#
$*($'V-52--&$H$G3615&(.'=&$%L6(&$-.E(3-&$'1.E12&77&$OA$e$!$7L'1./1&$530G7/.&0&(.$ 36J&1.&S$
BAA$e$!$35576-23($.3.'7&Q:$*($31%3((E&$H$7'$1E-&1J&$5313('21&:$$
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%