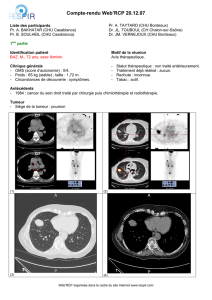
Actions en cours dans le RCA Audits cliniques Gliomes Hélène DEMEAUX

Actions en cours dans le RCA
Audits cliniques Gliomes
Hélène DEMEAUX
16 novembre 2012
11ème Journée régionale
Réseau de Cancérologie d’Aquitaine

2
Principes
Audits cliniques sur la prise en charge initiale des gliomes
intracrâniens infiltrants
•2 audits réalisés à 3 ans d’intervalle
• 1er : en 2009 sur des patients pris en charge en 2008
• 2ème : en 2012 sur des patients pris en charge en 2011
•Objectifs
•Mesure des éventuels écarts entre les pratiques et les recommandations du
référentiel régional
•Evaluation des actions d’amélioration mises en place
•Services de neurochirurgie, radiothérapie et oncologie d’Aquitaine
prenant en charge des patients atteints de gliomes et acceptant de
participer
•Groupe de travail pluridisciplinaire : neurochirurgiens, oncologues
médicaux et radiothérapeutes, oncopédiatre (pour le 1er audit), anatomo-
pathologiste, radiologues, infirmière d’annonce, méthodologistes RCA

Méthode (1)
•Audits rétrospectifs de 49 dossiers consécutifs de patients
opérés ou biopsiés pour gliomes infiltrants de tous grades
dans les 3 centres neurochirurgicaux d’Aquitaine (Services
de Neurochirurgie A et B du CHU, CH de Bayonne, Polyclinique de
Navarre à Pau)
•à partir du 1er janvier 2008 pour le 1er audit
•à partir du 1er janvier 2011 pour le 2ème audit
•Référentiels
•Référentiel régional de prise en charge des gliomes intracrâniens
infiltrants de l’adulte et de l’enfant
–version 1, décembre 2007, pour le 1er audit
– version 2, MAJ juillet 2010, pour le 2ème audit
•Recommandations nationales pour la mise en œuvre du dispositif
d’annonce du cancer dans les établissements de santé (mesure 40
du Plan Cancer), novembre 2005. Institut National du Cancer
3

Méthode (2)
•Grilles d’audit établies par le groupe de travail à partir des
standards et options du référentiel régional et des
recommandations du Plan Cancer, comportant 46 critères
regroupés en 8 parties
•Informations générales sur le patient
•Période pré-opératoire
•Période opératoire
•Consultation d’annonce et Temps Accompagnement Soignant
•Anatomopathologie et biologie moléculaire
•RCP
•Radiothérapie
•Chimiothérapie
4

Méthode (3)
•Critères d’inclusion : Patients pris en charge en neurochirurgie
pour un gliome infiltrant confirmé histologiquement quel que soit
le grade
•adultes et enfants pour le 1er audit
•adultes seulement pour le 2ème audit
•Patients sélectionnés à partir de la base PMSI des
établissements
•Recueil des données
•à partir des dossiers médicaux et infirmiers des patients, de la base de
données régionale des fiches RCP du RCA, de la base de données de la
tumorothèque régionale
•par des auditeurs du RCA
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
1
/
19
100%