Télécharger (PDF 186.03 Ko)

Lignes directrices à l’intention des médecins des CAUT
Information médicale pour éclairer les décisions des CAUT
Anaphylaxie
© Programme mondial antidopage – AMA
Version 2.1
Février 2016 1
Anaphylaxie
1. Pathologie
L’anaphylaxie est définie comme une réaction allergique grave qui survient
rapidement et peut être mortelle. Elle est le plus souvent d’origine communautaire.
La prévalence est de 0,05 % à 2 %. La fréquence est à la hausse, surtout chez les
jeunes, comme en témoigne le nombre croissant de visites à l’urgence,
d’hospitalisations et d’admissions en unité de soins intensifs; le taux de mortalité
est toutefois faible chez les patients hospitalisés.
Un mécanisme IgE-dépendant intervient habituellement dans l’anaphylaxie. Les
principaux facteurs déclenchants sont certains aliments (par ex., les arachides, les
noix ou les fruits de mer), les piqûres d’insectes, le latex de caoutchouc naturel,
des produits de contraste et des médicaments (par ex., les bêta-lactamines ou les
anti-inflammatoires non stéroïdiens). Elle peut également dépendre de l’activation
directe (non immune) des mastocytes, comme c’est le cas avec l’activité physique,
le froid, la chaleur, l’exposition au soleil ou aux rayons UV, l’éthanol et certains
médicaments comme les opioïdes. Le diagnostic d’anaphylaxie idiopathique est
exclusif et posé lorsque l’origine de l’anaphylaxie n’est jamais trouvée. Les patients
atteints devraient subir des examens pour déceler la présence d’un syndrome
d’activation mastocytaire, comme la mastocytose.
2. Diagnostic
A. Antécédents médicaux
Le diagnostic clinique d’anaphylaxie est établi en fonction de l’historique
détaillé de l’épisode et du constat de l’apparition soudaine de signes et de
symptômes caractéristiques, qui surviennent habituellement dans les
minutes ou les heures après l’exposition aux facteurs déclenchants. La
progression des symptômes et des signes peut être extrêmement rapide et
causer la mort dans les minutes qui suivent l’apparition des symptômes.
B. Critères diagnostiques
L’anaphylaxie est très probable en présence d’un des trois signes suivants :
1. Apparition violente des symptômes (en quelques minutes ou
plusieurs heures) affectant la peau, les muqueuses, ou les deux
(par ex., éruption cutanée, prurit, rougeur de la face et du cou,
enflure des lèvres ou de la langue) et au moins un des signes
suivants :

Lignes directrices à l’intention des médecins des CAUT
Information médicale pour éclairer les décisions des CAUT
Anaphylaxie
© Programme mondial antidopage – AMA
Version 2.1
Février 2016 2
a. Difficultés respiratoires (dyspnée, respiration sifflante,
stridor, hypoxémie)
b. Pression artérielle basse ou symptômes associés de
dysfonction des organes cibles (hypotonie, collapsus,
incontinence)
2. Deux ou trois des signes suivants qui apparaissent rapidement
après l’exposition à un allergène potentiel (en quelques minutes
ou plusieurs heures) :
a. Atteinte des muqueuses et de la peau
b. Difficultés respiratoires
c. Baisse de la pression artérielle
d. Symptômes gastrointestinaux (crampes, douleurs
abdominales,
vomissements)
3. Baisse de la pression artérielle après l’exposition à un allergène avéré (en
quelques minutes ou plusieurs heures); chez l’adulte : pression systolique
inférieure à 90 mm Hg ou baisse de plus de 30 % des valeurs normales
chez le patient.
C. Cofacteurs pouvant contribuer à l’intensité de l’anaphylaxie
1. Âge :
Adolescence (prise de risque), grossesse, âge avancé
2. Maladies concomitantes :
Asthme et autres affections respiratoires, hypertension et autres
maladies cardiovasculaires, mastocytose et autres syndromes
d’activation mastocytaire, rhinite allergique, eczéma, troubles
psychiatriques
3. Médicaments ou substances chimiques concomitants :
Bêta-bloquants, inhibiteurs de l’ECA, sédatifs, hypnotiques,
antidépresseurs, drogues à usage récréatif
4. Cofacteurs pouvant aggraver l’anaphylaxie :
Exercice, infection aiguë (par ex., rhume ou fièvre), alcool (éthanol),
stress émotionnel, syndrome prémenstruel, changement de routine
(voyage)

Lignes directrices à l’intention des médecins des CAUT
Information médicale pour éclairer les décisions des CAUT
Anaphylaxie
© Programme mondial antidopage – AMA
Version 2.1
Février 2016 3
D. Diagnostics différentiels
Urticaire aiguë généralisée
Asthme aigu
Syncope (évanouissement)
Attaque de panique ou crise d’angoisse aiguë
Aspiration d’un corps étranger
Événement cardiovasculaire
Événement neurologique
Syndrome postprandial, par exemple, scombroïdose, anisakiase, intoxication
alimentaire
Maladie non organique, par exemple, dysfonction des cordes vocales
E. Analyses de laboratoire
Les analyses de laboratoire permettant de confirmer le diagnostic clinique
d’anaphylaxie ne sont pas accessibles universellement et ne sont disponibles
nulle part en urgence, parce qu’il faut compter de 3 à 4 heures pour effectuer
les épreuves biologiques.
L’épreuve la plus couramment utilisée dans le monde est la mesure de la
tryptasémie dans un échantillon sanguin prélevé de 15 minutes à 3 heures
après l’apparition des symptômes. Bien qu’une tryptasémie élevée permette
parfois de confirmer un diagnostic clinique d’anaphylaxie, ce résultat n’est
pas spécifique à l’anaphylaxie, puisqu’une telle hausse est également
observée chez certains patients ayant subi un infarctus du myocarde. Cela
dit, une tryptasémie normale ne permet pas d’écarter la possibilité d’une
anaphylaxie. La tryptasémie est rarement élevée dans les cas d’anaphylaxie
provoquée par les aliments, mais l’est fréquemment dans celle causée par les
piqûres d’insectes.
En résumé, l’anaphylaxie relève d’un diagnostic clinique; aucune analyse de
laboratoire n’est nécessaire à sa confirmation.
3. Traitements interdits
A. Nom de la substance interdite :
S6. Stimulant spécifié. Épinéphrine (adrénaline). En compétition seulement.
Administration en première intention lors d’une crise anaphylactique aiguë
Voie : injection intramusculaire dans la partie latérale médiane de la cuisse
Dose : 0,01 mg/kg d’une solution à 1:1000 (1 mg/1 mL) (maximum de
0,5 mg chez les adolescents et les adultes)

Lignes directrices à l’intention des médecins des CAUT
Information médicale pour éclairer les décisions des CAUT
Anaphylaxie
© Programme mondial antidopage – AMA
Version 2.1
Février 2016 4
Posologie : Cette injection peut être répétée dans les 5 à 15 minutes, si
nécessaire.
Durée recommandée : La plupart des patients répondent à une ou à deux
doses.
Exigences en matière d’AUT : Une AUT rétrospective/d’urgence pour
l’épinéphrine (adrénaline) est exigée en compétition seulement.
B. Nom de la substance interdite :
S9. Glucocorticoïdes à action générale. En compétition seulement.
(par ex., méthylprednisolone ou prednisone)
** Veuillez prendre note que la prise de glucocorticoïdes devrait constituer un
traitement de deuxième intention de l’anaphylaxie. Le dosage est extrapolé à
partir du traitement de l’asthme aigu. Comme le délai d’action est de plusieurs
heures, les glucocorticoïdes ne sont pas recommandés comme traitement initial
ni comme traitement unique. Bien que l’efficacité des glucocorticoïdes dans le
traitement de l’anaphylaxie n’ait pas été établie, ces agents peuvent exercer un
rôle préventif dans l’anaphylaxie biphasique.
Voie :
La voie intraveineuse ou orale est recommandée.
L’injection intramusculaire est utilisée dans certaines régions du monde.
Dose :
Méthylprednisolone à 50-100 mg ou prednisone à 40-50 mg
Posologie :
Une seule dose suffit généralement durant la période de stabilisation. Un traitement
de courte durée pouvant aller jusqu’à quelques jours n’est pas le plus récent
traitement recommandé, mais il est encore utilisé dans certains cas.
Durée recommandée :
Période courte et limitée durant la stabilisation d’urgence
Exigences en matière d’AUT :
Une AUT rétroactive est requise en compétition seulement pour l’administration de
glucocorticoïdes par voie intraveineuse ou orale
4. Autres traitements alternatifs non interdits
Comme l’anaphylaxie constitue une urgence médicale, il est important de disposer
d’un protocole à cet égard. Celui-ci doit être revu régulièrement.

Lignes directrices à l’intention des médecins des CAUT
Information médicale pour éclairer les décisions des CAUT
Anaphylaxie
© Programme mondial antidopage – AMA
Version 2.1
Février 2016 5
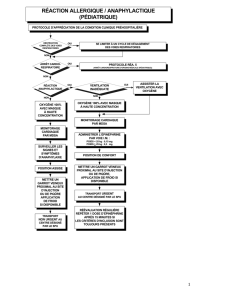
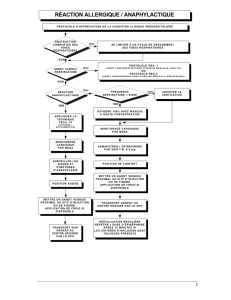
Protocole d’urgence pour le traitement initial de l’anaphylaxie :
Cesser toute exposition aux allergènes soupçonnés ou aux cofacteurs
amplificateurs, si possible (par ex., cesser la médication par intraveineuse,
éviter tout contact avec le latex ou interrompre l’exercice physique)
Évaluer la circulation, les voies respiratoires, la respiration, l’état mental, la
peau et le poids du patient
Mesures à adopter sans délai et simultanément :
o Appeler les services médicaux d’urgence ou un centre de réanimation
o Faire immédiatement une injection intramusculaire d’épinéphrine
(adrénaline) (voir la section 3 ci-dessus)
o Placer le patient sur le dos en relevant ses membres inférieurs; si le patient
présente une dyspnée ou vomit, l’installer dans une position confortable
Autres mesures importantes, au besoin :
o Donner de l’oxygène d’appoint (oxygénothérapie) au moyen d’un masque
facial (8 à 10 litres par minute)
o Maintenir les voies aériennes dégagées
o Établir un accès intraveineux
o Faire une perfusion intraveineuse (perfuser de 1 à 2 litres de solution
physiologique salée durant les 5 à 10 premières minutes) en présence
d’hypotension/de choc
o Pratiquer la réanimation cardio-respiratoire
o Surveiller en permanence la pression sanguine, la fréquence cardiaque, la
respiration et l’oxygénation, si possible pendant au moins 4 heures et plus
longuement si l’épisode anaphylactique comporte de graves symptômes
respiratoires, une hypotension ou un choc. Des réactions biphasiques
surviennent chez environ 5 % des patients.
Les traitements médicamenteux de deuxième intention n’assurent pas la survie
parce qu’ils ne permettent pas de libérer les voies respiratoires supérieures ni de
maîtriser l’hypotension artérielle ou les chocs. Parmi ces médicaments, on compte :
Un agoniste bêta-2 adrénergique, comme le salbutamol à 2,5 mg/3 mL ou à
5 mg/3 mL, administré par nébuliseur ou au moyen d’un masque facial, ou
de 2 à 8 inhalations de salbutamol en aérosol-doseur. Bien que le
salbutamol par inhalation ne soit pas interdit à des doses thérapeutiques
normales (p. ex., 2 inhalations administrées au moyen d’un aérosol-doseur),
l’administration de doses plus élevées pourrait être nécessaire; le cas
échéant, il faudra faire une demande d’AUT rétroactive ou d’urgence pour
cette substance.
 6
6
 7
7
 8
8
1
/
8
100%