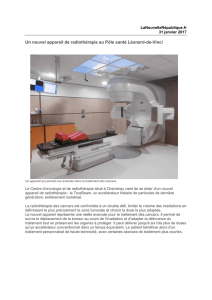
Radiothérapie stéréotaxique des métastases vertébrales de cancer du rein :

UFR de Médecine – Université de Picardie Jules Vernes
Mémoire de D.E.S d’Oncologie-Radiothérapie
Radiothérapie stéréotaxique des métastases
vertébrales de cancer du rein :
Résultats cliniques et différences entre
stéréotaxie d’emblée et stéréotaxie de
rattrapage
Jessica SERRAND
Service de Radiothérapie
Centre Hospitalier Universitaire d’Amiens
Professeur Claude KRZISCH
jessica.[email protected]
Tuteur : Docteur Ronan TANGUY
Rapporteur : Professeur Jean-Louis HABRAND
Soutenu publiquement le vendredi 23 juin 2017

Jessica SERRAND – Mémoire de DES d’Oncologie option Radiothérapie
23 juin 2017
!
!
!
2!
TABLE DES MATIERES
TABLE DES MATIERES……………………………………………………………….…2
FIGURES & TABLEAUX…………………………………………………………...….…3
ACRONYMES…………………………………………………………………………...…5
RÉSUMÉ………………………………………………………………………………...….6
ABSTRACT…………………………………………………………………….…………..7
1. INTRODUCTION……………………………………………………………………...8
1.1. Epidémiologie du cancer du rein
1.2. Physiopathologie
1.3. Prise en charge de la maladie métastatique
1.4. Prise en charge spécifique des métastases osseuses vertébrales
1.5. Mise en évidence et mécanismes de la radiorésistance des cancers du rein
1.5.1. Mise en évidence de la radiorésistance
1.5.2. Mécanismes de la radiorésistance
1.6. Intérêt radiobiologique de la radiothérapie stéréotaxique
1.7. Applications cliniques
1.7.1. Données de la littérature
1.7.2. Calculs d’équivalence de dose
1.7.2.1. Dose Biologique Equivalente (BED)
1.7.2.2. Dose Équivalente en fractions de 2 Gy (EQD2)
1.8. Objectifs de l’étude
2. MATÉRIEL ET MÉTHODE………………………………………..………………20
2.1. Méthodologie
2.2. Critères d’inclusion et d’exclusion
2.3. Technique de radiothérapie stéréotaxique
2.4. Analyse statistique
3. RESULTATS…………………………………………………………………………25
3.1. Caractéristiques des patients
3.2. Résultats cliniques
3.2.1. Contrôle local
3.2.2. Contrôle neurologique
3.2.3. Contrôle de la douleur
3.3. Protocoles de dose
3.4. Facteurs prédictifs de réponse
4. DISCUSSION……………………………………………………………………….…34
5. CONCLUSION…………………………………………………………………….….38
ANNEXES………………………………………………..…………………………..……40
REFERENCES BIBLIOGRAPHIQUES……………………….……………………….45

Jessica!SERRAND!–!Mémoire!de!DES!d’Oncologie!option!Radiothérapie!
23!juin!2017!
!
!
3!
FIGURES
Figure 1. Limites des traitements en radiothérapie conventionnelle selon le Bone Mets RCT
Trial [29]
Figure 2. Courbes de survie cellulaire de 2 lignées humaines de carcinome rénal, Caki-1 et
A498
Figure 3. Signal hypoxique médié par HIF-1 et régulation de l’expression des gènes pro-
angiogéniques [33]
Figure 4. Activation de la voie des céramides par les hautes doses par fraction [2]
Figure 5. Incidence cumulée de récidive de la douleur après SBRT
Figure 6. Incidence cumulée de récidive de la douleur en cas de Stéréotaxie de 1re intention ou
de Rattrapage
Figure 7. Incidence cumulée de récidive de la douleur en fonction du BED10
Figure 8. Incidence cumulée de récidive vertébrale générale
Figure 9. Incidence cumulée de récidive vertébrale générale fonction du BED10
TABLEAUX
Tableau 1. Classification 2016 des tumeurs du rein selon la World Health Organization (WHO)
[3]
Tableau 2. Essais de Phase III ayant validés les thérapies ciblées dans la prise en charge du
cancer du rein [4]
Tableau 3. Radiosensibilité et radiorésistance selon les histologies (en encadré : histologies
radiorésistantes) [5]
Tableau 4. Caractéristiques des patients
Tableau 5. Score clinique selon Ryu et al. [50]
Tableau 6. Score radiologique selon Ryu et al. [50]
Tableau 7. Eléments de calcul du score de SINS dans la population
Tableau 8. Score de SINS dans la population
Tableau 9. Modification de l’EVA après radiothérapie stéréotaxique
Tableau 10. Protocoles de doses utilisés

Jessica SERRAND – Mémoire de DES d’Oncologie option Radiothérapie
23 juin 2017
!
!
!
4!
ANNEXE 1
Figure 7. Guidelines de contourage des métastases vertébrales selon Ryu et al. [6]
Figure 8. Consensus international pour la délinéation des volumes en stéréotaxie vertébrale [7]
Figure 9. Classifications radiologique et neurologique des compressions épidurales selon Ryu
[6]
Tableau 11. Éléments permettant de définir le score de SINS selon Fischer et al.[51]
Tableau 12. Synthèse des études sur la prise en charge par radiothérapie stéréotaxique des
métastases vertébrales de carcinomes rénaux
ANNEXE 2
Poster présenté à l’ASTRO 2016

Jessica!SERRAND!–!Mémoire!de!DES!d’Oncologie!option!Radiothérapie!
23!juin!2017!
!
!
5!
ACRONYMES
ADN : Acide désoxyribonucléique
ASMase : Sphingomyélinase Acide
BED : Biological Equivalent Dose
CIM 10 : classification internationale des maladies, 10ème révision
CTCAE : Common Terminology Criteria for Adverse Events
CTV : Clinical Target Volume
EBRT : External Beam Radiation Therapy
EQD2 : Dose Équivalente en fractions de 2 Gy
GTV : Gross Tumor Volume
Gy : Gray
HIF : Hypoxia Inducible Factor
IL : Interleukine
mTOR : mammalian Target Of Rapamycin
OMS : Organisation Mondiale de la Santé
PDGFR : Platelet-derived Growth Factor Receptor
PTV : Planning Target Volume
RCC : Renal Cell Carcinoma
SBRT : Stereotactic Body Radiation Therapy
SF : Single Fraction
SG : Survie globale
SINS : Spinal Instability Neoplasic Score
SRS : Stereotacic Radio Surgery
TGF : Transformin Growth Factor
TNF : Tumor Necrosis Factor
TPS : Treatment Planning System
VEGF : Vascular Endothelial Growth Factor
VHL : Von Hipple Lindau
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
1
/
52
100%