A Actualités dans la prise en charge de la douleur associée au cancer

La Lettre du Cancérologue • Vol. XXI - n° 2 - février 2012 | 129
DOSSIER THÉMATIQUE
Soins oncologiques desupport
Actualités dans la prise
en charge de la douleur
associée au cancer
Update on cancer-related pain treatments
D. Mayeur*, ***, N. Michenot**, P. Assoune***, D. Billard*
* Service d’hématologie-oncologie,
hôpital Mignot, Le Chesnay.
** Équipe mobile de soins palliatifs,
hôpital Mignot, Le Chesnay.
*** Centre d’évaluation et de traite-
ment de la douleur, hôpital Mignot,
Le Chesnay.
A
vec 12,7 millions de nouveaux cas par an,
7,6 millions de décès par an dans le monde
et 28 millions de personnes vivant avec un
cancer, la prise en charge de la douleur associée à
la maladie cancéreuse reste un problème majeur.
En effet, 50 % des patients ont des douleurs non
traitées dans les 3 derniers jours de vie, sans que
cela soit un problème réservé aux pays en voie
de développement (1). Le sous-traitement des
douleurs ne s’améliore pas : 70 % de patients
ambulatoires sous-traités dans un National
Cancer Center (NCC) japonais (2), 65 % de trai-
tement inadéquat dans un centre anticancéreux
hollandais (3), 43 % de patients sous-traités (4).
Chez des patients canadiens avec métastases
osseuses, on observe 40 % de sous-traitement antal-
gique en 1999 et 48 % en 2006, pour rester entre
36 et 40 % ensuite (5). Avec 365 393 nouveaux cas
de cancer et 149 835 décès liés au cancer en 2011
en France (6), les diffi cultés de prise en charge des
douleurs persistent, avec toujours 30 % de douleurs
non traitées et 30 % de douleurs traitées de façon
inadéquate. Ainsi, 185 000 Français prennent des
opioïdes forts pour des douleurs, cancéreuses ou
non (7). Et pourtant, l’évolution de la pharmacopée
est notable depuis une vingtaine d’années, et l’on
est passé de la morphine injectable et orale à la
morphine injectable et orale à libération prolongée
(LP) et normale (LN), avec plus de formes galéniques
disponibles : l’oxycodone injectable, LP, LN (2 formes
galéniques) ; l’hydromorphone ; les fentanyls trans-
dermiques et transmuqueux (5 formes galéniques) ;
sans oublier le développement des traitements des
douleurs neuropathiques ( antidépresseurs, gabapenti-
noïdes, patchs anesthésiques). En outre, de nombreux
référentiels et recommandations ont été développés.
Nous reverrons ici les actualités récentes dans le
traitement de la douleur associée au cancer.
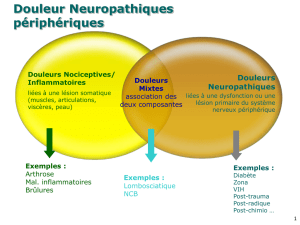
Douleurs neuropathiques
Une grande majorité des douleurs cancéreuses sont
d’origine mixte, nociceptives et neuropathiques
(iatrogènes ou non). Les douleurs neuropathiques
ne répondant pas ou peu aux traitements antalgiques
usuels (anti-infl ammatoires non stéroïdiens [AINS],
paracétamol), d’autres classes thérapeutiques sont
utilisées, comme certains antidépresseurs et anti-
épileptiques.
Ces dernières années ont vu notre pharmacopée
s’enrichir de nouveaux produits, comme la préga-
baline et la duloxétine, mais, plus récemment
encore, c’est dans le domaine des topiques que
le traitement des douleurs neuropathiques s’est
distingué. Tout d’abord, les emplâtres de lidocaïne,
réservés à l’hôpital jusqu’en février 2011, ont vu
leur prescription facilitée et augmentée grâce à leur
disponibilité en ville. Selon des recommandations
d’experts (8-10), les emplâtres de lidocaïne repré-
sentent un traitement de première intention lorsque
les lésions sont localisées, en particulier chez le sujet
âgé ayant une allodynie et auquel les traitements
systémiques sont contre-indiqués ou déconseillés.
Souvent, des produits de galéniques et de méca-
nismes différents sont associés pour une effi cacité
accrue. Dans l’ensemble des études, 50 à 80 % des
patients ont reçu des traitements associés (opioïdes,
anticonvulsivants, antidépresseurs).
Le plus récent des traitements locaux est le
patch de capsaïcine, dont le principe actif est le
composant responsable du piquant des piments.

130 | La Lettre du Cancérologue • Vol. XXI - n° 2 - février 2012
Résumé
Le traitement des douleurs associées au cancer s’est enrichi de nouvelles molécules et de nouvelles pratiques
ces dernières années. Pour le traitement de douleurs neuropathiques, outre des molécules comme la prégabaline
ou la duloxétine, sont apparus des traitements topiques comme les patchs de lidocaïne et, plus récemment, ceux
de capsaïcine. Ces derniers sont cependant réservés aux structures spécialisées de prise en charge de la douleur.
L’acupuncture a probablement aussi un rôle intéressant dans la prise en charge de ces douleurs neuropathiques.
Letraitement des ADP fait l’actualité grâce à l’arrivée des diverses formes de fentanyl transmuqueux. Les nouvelles
recommandations permettent de mieux en préciser l’utilisation en routine. Ces produits ne peuvent être prescrits
que chez des patients adultes recevant déjà un traitement de fond opioïde pour des douleurs chroniques d’origine
cancéreuse. Ils peuvent être utilisés pour traiter de façon préventive un ADP prévisible (soins). Une réadminis-
tration dans un délai plus court que les 4 heures de l’AMM peut être envisagée chez un patient dont la douleur
persiste. Hypnose et musicothérapie font aujourd’hui aussi partie de l’arsenal thérapeutique. Enfin, le ziconotide
représente une alternative dans le traitement des douleurs intenses chroniques chez des patients nécessitant une
analgésie intrarachidienne.
Mots-clés
Douleur
Neuropathie
Fentanyl
transmuqueux
Acupuncture
Musicothérapie
Summary
Treatments for pain associated
with cancer were enriched
with new molecules and
new practices in recent years.
In the treatment of neuro-
pathic pain, in addition to
molecules such as pregabalin
and duloxetine, topical treat-
ments have emerged, such as
lidocaine patches, and more
recently, those of capsaicin.
They are, however, reserved to
specialized pain center care.
Acupuncture has also prob-
ably an interesting role in the
management of neuropathic
pain. Breakthrough pain is
treated by fast acting trans-
mucosal fentanyl.The new
recommendations written by
learned societies AFSOS, SFETD
and SFAP can better defi ne its
routine use. These products can
be prescribed only to patients
already receiving maintenance
opioid therapy for chronic
cancer pain. They should not
be used to balance or treat
background pain but may be
used to treat preventively a
predictable ADP (including
care). A readministration in a
shorter period than four hours
can be considered in a patient
with remaining pain. Hypnosis,
music therapy can now be part
of the armamentarium. Finally,
ziconotide is an alternative in
the treatment of severe, chronic
pain in patients requiring intra-
thecal analgesia.
Keywords
Pain
Neuropathy
Transmucosal fentanyl
Acupuncture
Music therapy
Cette molécule n’est pas à proprement parler nouvelle
puisqu’elle a déjà été utilisée dans une indication
similaire. Sa concentration, son mode d’administra-
tion et sa pharmacocinétique diffèrent cependant
complètement de la précédente forme et nous font
considérer ce produit comme un nouveau médica-
ment. Son indication est “le traitement des douleurs
neuropathiques périphériques chez les adultes non
diabétiques, seul ou en association avec d’autres
médicaments antidouleur” (commission de trans-
parence, Haute Autorité de santé, 6 octobre 2010).
Son mécanisme d’action passe par la médiation des
récepteurs TRPV1 (récepteurs vanilloïdes de type 1
impliqués dans la transmission et la modulation
des messages douloureux), dont la capsaïcine est
un agoniste sélectif. Appliquée localement à doses
élevées, la stimulation initiale des nocicepteurs
cutanés exprimant les TRPV1 entraîne un érythème
et une sensation de brûlure, cette stimulation est
suivie d’une “désensibilisation” neuronale et d’une
régulation négative de l’expression des TRPV1.
Cela entraîne une diminution (réversible) de la noci-
ception, et donc une analgésie.
Qutenza® se présente sous la forme d’un patch pour
application cutanée qui contient de la capsaïcine à
forte concentration (8 %). Ce patch est utilisé en
application locale unique pendant 30 mn pour les
pieds et 60 mn pour les autres parties du corps,
avec une durée d’action de 3 mois. La capsaïcine
est destinée à être libérée dans la peau. Ce patch
à usage unique doit être appliqué sur les zones les
plus douloureuses, déterminées par le médecin
et délimitées par un marquage sur la peau avant
la pose. On appliquera 1 heure avant au moins
un anesthésique local sur ce marquage, avant de
poser le patch de capsaïcine pendant 30 ou 60 mn,
à l’issue desquelles on le retirera et le jettera dans
une poubelle spécifi que. L’utilisation de Qutenza® est
réservée aux structures spécialisées de prise en charge
de la douleur, et sa procédure précise d’utilisation doit
faire l’objet d’une formation préalable (11).
Au total, une application unique de ce patch de 30 ou
60 mn peut donc apporter un soulagement prolongé
de certaines douleurs neuropathiques jusqu’à environ
3 mois.
Si la douleur persiste ou réapparaît, la procédure
peut être répétée tous les 3 mois.
Fentanyl transmuqueux
Les accès douloureux paroxystiques (ADP) dans la
douleur cancéreuse, décrits par R.K. Portenoy en
1990 (12), sont une préoccupation majeure, car ils
touchent plus de 80 % des patients (étude EPIC [7]).
Les ADP sont une exacerbation transitoire et de
courte durée de la douleur, d’intensité modérée à
sévère, survenant sur une douleur de fond contrôlée
par un traitement opioïde fort. Leurs caractéristiques
de survenue brutale en quelques minutes et de durée
brève nécessitaient la mise à disposition de produits
ayant une action rapide et de courte durée.
Les fentanyls transmuqueux agissent rapidement,
en 10 à 15 mn, de façon semblable à une injec-
tion intraveineuse d’opioïdes. De plus, leur durée
d’action de 2 heures est brève comparativement à
celle des autres opioïdes (morphine, oxycodone),
ce qui correspond bien à la cinétique des ADP dans
la douleur du cancer. Ils sont donc des médicaments
de choix dans ces situations. Lorsqu’il s’agit d’ADP
de type neuropathique, il faudra aussi réadapter le
traitement de fond avec des traitements spécifi ques
tels qu’anticonvulsivants, antidépresseurs, etc. (13).
Ainsi, la mise à disposition de ces fentanyls absorbés
par voie transmuqueuse offre une possibilité de trai-
tement spécifi que des ADP. Cependant, lorsque la
durée d’antalgie souhaitée est de plus de 2 heures,
la morphine ou l’oxycodone peuvent être préférées.
Cinq formes galéniques de citrate de fentanyl
absorbé par voie transmuqueuse sont actuellement
commercialisées en France (tableau I).
L’autorisation de mise sur le marché (AMM) stipule
que les différentes formes de citrate de fentanyl
absorbé par voie transmuqueuse sont indiquées
pour le traitement des ADP chez des patients adultes
recevant déjà un traitement de fond opioïde pour des
douleurs chroniques d’origine cancéreuse. Les patients
sous traitement de fond opioïde sont défi nis comme
prenant au moins 60 mg/j d’équivalent morphinique
par voie orale depuis au moins 1 semaine.
Des recommandations concernant leur utilisation
ont été élaborées à l’initiative de l’Association
franco phone pour les soins oncologiques de support
(AFSOS), de la Société française d'accompagnement
et de soins palliatifs (SFAP) et de la Société française
d’étude et de traitement de la douleur (SFETD) [14].

La Lettre du Cancérologue • Vol. XXI - n° 2 - février 2012 | 131
DOSSIER THÉMATIQUE
Elles précisent, en ce qui concerne le cadre d’utilisa-
tion des fentanyls transmuqueux, que :
➤
le citrate de fentanyl est indiqué pour traiter les
ADP quel que soit l’opioïde utilisé en traitement
de fond ;
➤
les fentanyls transmuqueux ne doivent pas être
utilisés pour équilibrer ou traiter la douleur de fond ;
➤
les fentanyls transmuqueux peuvent être utilisés
pour traiter de façon préventive un ADP prévisible
(notamment pour les soins), chez les patients rece-
vant un traitement de fond opioïde. Selon la spécia-
lité, l’administration aura lieu 10, 15 ou 30 mn au
moins avant le soin.
Il est nécessaire de réaliser une titration en commen-
çant par la plus faible dose de fentanyl transmuqueux
disponible pour la forme galénique prescrite (AMM).
En effet, il ne semble pas exister de corrélation entre
la dose d’opioïde de fond et la dose soulageant un
ADP (15). Seule 1 étude (16) montre une corrélation,
faible mais signifi cative, entre une dose effi cace de
fentanyl transmuqueux par voie nasale et la dose
d’opioïdes de fond (p < 0,001).
Le tableau II, issu des recommandations AFSOS/
SFAP/SFETD, précise les modalités pratiques d’admi-
nistration des fentanyls transmuqueux.
Enfi n, si l’AMM prévoit un délai de 4 heures avant
une nouvelle administration, les recommandations
AFSOS/SFAP/SFETD évoquent un délai plus court
chez un patient dont la douleur persiste, sous réserve
d’une surveillance clinique rapprochée. En effet,
même si l’effet clinique est de courte durée, l’éli-
mination du fentanyl peut être plus longue et doit
conduire à se montrer vigilant en ce qui concerne
une réadministration précoce du produit. Ainsi, un
patient somnolent à l’issue d’une administration
ne devra pas prendre de dose supplémentaire,
quel que soit le délai écoulé.
Tableau II. Recommandations AFSOS/SFAP/SFETD d’administration des fentanyls transmuqueux.
Spécialités
Particularités des différentes formes galéniques defentanyl transmuqueux
Temps nécessaire avant évaluation et
nouvelle prise éventuelle
Le comprimé avec dispositif pour application buccale d’Actiq® doit être frotté contre la face interne de la joue et la
face externe des gencives jusqu’à 15 mn (AMM).
15 mn après dissolution, soit jusqu’à 30mn
après le début del’utilisation (HAS).
Le comprimé d’Abstral® doit être placé sous la langue (AMM), la dissolution intervient souvent en moins de 1 minute.
Les patients souffrant de sécheresse buccale peuvent utiliser de l’eau pour humidifi er la muqueuse buccale avant la
prise (AMM).
Ne pas essayer de pousser le comprimé à travers la feuille de couverture, car cela pourrait endommager le comprimé.
15 mn après mise en place sous la langue
(HAS).
Le comprimé d’Effentora® doit être placé entre la joue et la gencive ou sous la langue.
En cas d’irritation des muqueuses buccales, il est recommandé de changer l’emplacement du comprimé (AMM).
Il se dissout en général en 10 à 15 mn (s’il n’est pas entièrement dissous après 30 mn, le patient peut avaler ce qui
reste avec un peu d’eau) [AMM].
Lorsqu’un comprimé se trouve dans la cavité buccale, les patients ne doivent ni boire ni manger.
Ne pas essayer de pousser le comprimé à travers la feuille de couverture car cela pourrait endommager le comprimé.
15 mn après dissolution, soit jusqu’à 30 mn
après mise en place du comprimé (HAS).
La solution d’Instanyl® est pulvérisée dans une narine. Il est recommandé que le patient se trouve en position
assise ou debout au moment de l’administration (risque de désamorçage du dispositif d’administration en décubitus)
[AMM]. Les patients doivent être avertis qu’ils peuvent ne pas sentir l’administration de la pulvérisation. Ils ne
doivent pas se réadministrer de dose en cas de doute.
10 mn après première pulvé risation (HAS) dans
l’autre narine.
La solution de Pecfent® est administrée par voie nasale. Lors d’une pulvérisation, un “clic” se fait entendre, et le
nombre affi ché par le compteur de doses augmente d’une unité (8maximum) [AMM]. Les patients doivent être
avertis qu’ils peuvent ne pas sentir l’administration de la pulvérisation et qu’ils doivent donc se fi er au clic sonore et
à la modifi cation de l’affi chage du compteur pour avoir confi rmation de la délivrance effective d’une pulvérisation.
15 à 30 mn après première pulvé risation (accord
professionnel), dans l’autre narine.
À ce jour, aucune étude clinique ne permet de recommander une forme galénique par rapport à une autre.
Tableau I. Formes galéniques de citrate de fentanyl commercialisées en France.
Formes Dosages Conditionnement
Abstral®Comprimé sublingual 100, 200, 300, 400, 600 et 800 μg Boîtes de 10 ou 30 comprimés
Actiq®Comprimé avec dispositif pour application
buccale
200, 400, 600, 800, 1 200 et 1 600 μg Boîtes de 3 ou 30 unités
Effentora®Comprimé gingival 100, 200, 400, 600 et 800 μg Boîtes de 4 ou 28 comprimés
Instanyl®Solution pour pulvérisations nasales 50, 100 et 200 μg/dose Flacons monodoses et fl acons contenant 10, 20 ou 40 doses
Pecfent®Solution pour pulvérisations nasales 100 et 400 μg/dose Flacons avec compteur contenant 8 doses

Actualités dans la prise encharge de la douleur associée au cancer
DOSSIER THÉMATIQUE
Soins oncologiques desupport
Thérapeutiques
non médicamenteuses
Le traitement des douleurs du cancer, à l’instar de
celui des douleurs chroniques non cancéreuses,
ne saurait être univoque, et une approche non médica-
menteuse pluriprofessionnelle est souvent indis-
pensable. L’actualité dans ce domaine se situe dans
l’enrichissement et l’extension des indications plutôt
que dans de réelles nouveautés. Pour illustrer notre
propos, prenons 3 exemples : l’hypnose, l’acupuncture
et la musicothérapie, qui, il y a encore peu de temps,
auraient été classées dans les médecines parallèles !
L’enseignement de l’hypnose médicale à travers
plusieurs diplômes universitaires (DU) ces dernières
années a attiré de nombreux médecins, psycho logues
et soignants. Son utilisation en routine par ces prati-
ciens est en plein essor dans un grand nombre de
structures de prise en charge de la douleur, quelle
que soit leur taille.
Diverses publications, dont un essai de faible effectif
randomisé versus cobamamide (17), signalent
l’intérêt potentiel de l’acupuncture en traitement
des douleurs neuropathiques secondaires à la
chimiothérapie.
La musicothérapie peut être utilisée pour réduire
l’anxiété et le stress, mais aussi, dans une moindre
mesure, pour diminuer la douleur en complément du
traitement antalgique. Une étude très récente (18)
sur les effets de la musicothérapie sur la douleur chez
des femmes ayant subi une mammectomie totale
pour cancer du sein devrait, à juste titre, permettre de
généraliser cette pratique simple à mettre en place.
En effet, ce travail randomisé chez 120 patientes
avec groupe témoin a montré une réduction signifi -
cative de la douleur aux 3 périodes étudiées (sortie
d’hospitalisation, premier et deuxième cycles de
chimiothérapie), jusqu’à 2 mois après l’intervention.
Ziconotide
Issu du venin d’un coquillage marin, le Conus magus,
l’effet antalgique du ziconotide est extrêmement
puissant. C’est une alternative aux morphiniques
dans le traitement des douleurs intenses chroniques
chez les patients nécessitant une analgésie intra-
rachidienne.
Ce traitement ne peut être administré que par voie
intrathécale, en perfusion par une pompe program-
mable implantée. Il ne doit être réalisé que par des
médecins ayant l’expérience de l’administration de
médicaments par voie intrarachidienne (19).
Conclusion
Le traitement des douleurs associées au cancer fait
l’objet de progrès constants grâce à de nouveaux
médicaments et formes galéniques que chacun peut
prescrire à bon escient en routine dans la plupart des
cas. Des situations plus complexes nécessitent une
approche multidisciplinaire, qui permet régulière-
ment un meilleur contrôle des symptômes doulou-
reux, grâce à une collaboration active avec les centres
antidouleurs et les équipes de soins palliatifs. ■
1. Foley KM. How well is cancer pain treated? Palliat Med
2011;25(5):398-401.
2. Okuyama T, Wang XS, Akechi T et al. Adequacy of cancer
pain management in a Japanese Cancer Hospital. Jpn J Clin
Oncol 2004;34(1):37-42.
3. Enting RH, Oldenmenger WH, Van Gool AR, van der
Rijt CC, Sillevis Smitt PA. The effects of analgesic prescription
and patient adherence on pain in a Dutch outpatient cancer
population. J Pain Symptom Manag 2007;34(5):523-31.
4. Deandra S, Montanari M, Moja L, Apolone G. Prevalence
of undertreatment in cancer pain. A review of published
literature. Ann Oncol 2008;19(12):1985-91.
5. Kirou-Mauro AM, Hird A, Wong J et al. Has pain manage-
ment in cancer patients with bone metastases improved? A
seven-year review at an outpatient palliative radiotherapy
clinic. J Pain Symptom Manage 2009;37(1):77-84.
6. Institut de veille sanitaire : www.invs.sante.fr/Publi-
cations-et-outils/Rapports-et-syntheses/Maladies
-chroniques-et-traumatismes/2011/Projection-de-l-inci-
dence-et-de-la-mortalite-par-cancer-en-France-en-2011
7. Breivik H, Collett B, Ventafridda V, Cohen R, Gallacher D.
Survey of chronic pain in Europe: prevalence, impact on
daily life, and treatment. Eur J Pain 2006;10(4):287-333.
8. Lang PO, Belmin J, Michel JP. Zona des sujets âgés. Presse
Med 2009;38(4):571-83.
9. Martinez V, Attal N, Bouhassira D et al. Les douleurs
neuropathiques chroniques : diagnostic, évaluation et
traitement en médecine ambulatoire. Recommandations
pour la pratique clinique de la Société française d’étude et de
traitement de la douleur. Douleur Analg 2010;23(1):51-66.
10. Martinez V, Lantéri-Minet M. Traitements pharmacolo-
giques actuels, recommandations et perspectives. Douleur
Analg 2010;23(2):93-8.
11. Haute Autorité de santé : www.has-sante.fr/portail/upload/
docs/application/pdf/2011-01/qutenza_-_ct-8291.pdf
12. Portenoy RK, Hagen NA. Breakthrough pain: defi nition,
prevalence, and characteristics. Pain 1990;41(3):273-81.
13. Davies AN, Dickman A, Reid C et al. The managements
of cancer-related breakthrough pain: recommendations of
a task group of the Science committee of the Association
for Palliative Medicine of Great Britain and Ireland. Eur J
Pain 2009;13(4):331-8.
14. Groupe de médecins experts, présidé par P. Poulain,
nommés par l’Association francophone pour les soins
oncologiques de support (AFSOS), la Société française
d’étude et de traitement de la douleur (SFETD) et la Société
française d’accompagnement et de soins palliatifs (SFAP).
Mise au point sur l’utilisation du fentanyl transmuqueux :
www.sfetd-douleur.org
15. Portenoy RK, Taylor D, Messina J, Tremmel L. A rando-
mized, placebo-controlled study of fentanyl buccal tablet
for breakthrough pain in opioid-treated patients with cancer.
Clin J Pain 2006;22(9):805-11.
16. Mercadante S, Radbruch L, Davies A et al. A comparison
of intranasal fentanyl spray with oral transmucosal fentanyl
citrate for the treatment of breakthrough cancer pain: an
open-label, randomised, cross over trial. Curr Med Res Opin
2009;25(11):2805-15.
17. Xu WR, Hua BJ, Hou W, Bao YJ. [Clinical randomized
controlled study on acupuncture for treatment of peripheral
neuropathy induced by chemotherapeutic drugs]. Zhongguo
Zhen Jiu 2010;30(6):457-60.
18. Li XM, Yan H, Zhou KN, Dang SN et al. Effects of music
therapy on pain among female breast cancer patients after
radical mastectomy: results from a randomized controlled
trial. Breast Cancer Res Treat 2011;128(2):411-9.
19. European Medicines Agency : www.ema.europa.eu/docs/
fr_FR/document_library/EPAR_-_Product_Information/
human/000551/WC500041929.pdf
Références bibliographiques
1
/
4
100%


![21.Francis PONGE : Le parti pris de choses [1942]](http://s1.studylibfr.com/store/data/005392976_1-266375d5008a3ea35cda53eb933fb5ea-300x300.png)