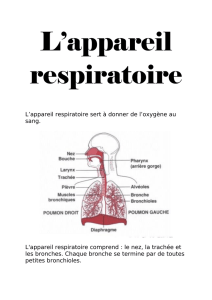
Programme d`inhalothérapie de longue durée à domicile (PDC nº 9)

Programme d’inhalothérapie de longue durée à
domicile (PDC nº 9)
Autorité compétente : Directeur général, Politiques
Date d’entrée en vigueur : 18 mai 2012
Cette politique remplace la politique suivante de la MPPAC 2 : 2.2.18 Inhalothérapie (équipement respiratoire)
–Généralités.
Objectif
La présente politique donne les grandes lignes du Programme d’inhalothérapie de longue durée à domicile et porte
sur les conditions d’admissibilité à l’alimentation en oxygène (O2) et à la fourniture d’appareils respiratoires. Il faut
reconnaître que l’oxygène est un médicament.
Politiques
Généralités
Le Programme d’inhalothérapie (appareils respiratoires) de longue durée à domicile vise à offrir, à domicile,
les appareils et fournitures d’inhalothérapie de longue durée aux clients admissibles souffrant de troubles
respiratoires.
1.
Dans la très grande majorité des cas, ce traitement peut être recommandé sans l’avis d’un
inhalothérapeute, d’un cardiologue ou même d’un interniste.
2.
La liste des fournitures et des appareils visés figure dans les Tableaux des avantages d’inhalothérapie
(appareils respiratoires). Pour ce qui est des articles qui ne figurent pas dans ces tableaux, se reporter à la
politique sur le Système fédéral de traitement des demandes de soins de santé (SFTDSS) et aux Tableaux
des avantages du SFTDSS (section sur les Codes d’avantages).
3.
L’inhalothérapie de courte durée (moins de trois mois) à domicile n’est pas couverte par Anciens
Combattants Canada parce qu’elle est réputée faire partie des soins actifs. Le Ministère offre l’inhalothérapie
de courte durée uniquement dans les cas de soins palliatifs décrits au paragraphe 27.
4.
Admissibilité
L’admissibilité aux programmes d’inhalothérapie de longue durée à domicle est exposée dans le document
intitulé « Admissibilité aux programmes de soins de santé - Groupes de clients admissibles ».
5.
L’inhalothérapie de longue durée à domicile est accessible uniquement aux clients pour lesquels elle est
médicalement nécessaire et qui répondent aux critères d’admissibilité énoncés ci-dessous.
6.
Critères d'admissibilité
Les clients admissibles peuvent obtenir un traitement d’inhalothérapie de longue durée à domicile s’ils
répondent aux critères physiologiques suivants du Ministère :
l’état du client est stabilisé par un traitement optimal sans oxygène eta. le client souffre d’hypoxémie chronique et présente une PaO2 du sang artériel égale ou inférieure à
55 au repos ou
b.
le client souffre de 1. coeur pulmonaire, 2. de polyglobulie secondaire ou 3. d’hypertension artérielle
pulmonaire et présente une PaO2 du sang artériel égale ou inférieure à 60:
Coeur pulmonaire - électrocardiogramme montrant des ondes P de type pulmonaire,
augmentation de l’amplitude de l’onde P (> 2mm) dans les dérivations D III, D III et AVF;
distension des jugulaires; hépatomégalie ou sensibilité du foie au toucher; oedème
périphérique.
i.
Polyglobulie secondaire: érythrocytose avec hématocrite > 55 (fournir la copie papier);ii. Hypertension artérielle pulmonaire : preuves documentaires d’une hypertension artérielle
pulmonaire mise en évidence par la pression artérielle pulmonaire ou une échographie
indiquant une élévation de la pression artérielle pulmonaire.
iii.
c.
7.
Pour que le traitement d’inhalothérapie de longue durée à domicile soit approuvé, il doit y avoir :
des données indiquant clairement que ce traitement est nécessaire et essentiel;a. un effet bénéfique démontrable par divers critères cliniques; etb. aucun effet défavorable ou la certitude que les effets bénéfiques probables l’emportent sur le risque
d’effets défavorables.
Dans des cas exceptionnels doivent être envoyées au siège social aux fins d'examen.
c.
8.
Gazométrie du sang artériel
Pour se prévaloir de la prestation d’inhalothérapie de longue durée à domicile, il faut produire deux
gazométries du sang artériel (GSA) indépendantes. On s’attend à ce que l’état du client soit stabilisé et que
les lectures soient effectuées dans un hôpital ou un laboratoire de GSA.
Si le client est alité et qu’il habite à moins de trente minutes de l’hôpital ou du laboratoire, la GSA peut être
effectuée à domicile par un professionnel de la santé dûment qualifié pour effectuer de telles analyses.
9.

La première GSA doit être effectuée une fois que l’état du client est stabilisé et qu’il n’est plus en détresse
aiguë. La deuxième doit être faite trois mois plus tard. L’intervalle entre les GSA permet de déterminer les
bienfaits du traitement pour le client dont l’état est stabilisé.
Exceptions relatives à l'exigence de GSA
La gazométrie du sang artériel est nécessaire et ne doit faire l’objet d’exceptions que dans des circonstances
exceptionnelles. Si le client habite à plus de trente minutes d’un laboratoire de GSA ou d’un hôpital où on
peut effectuer une GSA et qu’il ne lui est pas possible de s’y rendre, la GSA peut être remplacée par un test
d’oxymétrie à l’air ambiant. Pour que le client puisse se prévaloir de l’inhalothérapie de longue durée à
domicile, l’oxymétrie doit indiquer un taux de saturation en oxygène égal ou inférieur à 88 %; le client doit
être éveillé et au repos pendant au moins cinq minutes avant le test (il ne doit pas être en récupération
après un effort). Une copie des relevés d’oxymétrie doit être envoyée à l’infirmière du bureau de district, qui
en prendra connaissance et en discutera avec le médecin de district.
10.
Oxymétrie
L’oxymétrie peut être utilisée
chez les clients traités à l’inhalothérapie depuis plus d’un an,a. chez les clients alités habitant à plus trente minutes d’un site de prélèvement oub. pour effectuer des relevés de désaturation nocturne et de désaturation à l’effort (voir les
paragraphes 13 et 26).
Dans tous les cas, il faut justifier l’utilisation de l’oxymétrie.
c.
11.
Patients cardiaques
L’inhalothérapie de longue durée à domicile n’est pas indiquée pour traiter des patients souffrant de
cardiopathie primaire. Dans le cas des patients cardiaques dont l’état comporte des complications
pulmonaires, la recommandation d’inhalothérapie de longue durée à domicile ne peut venir que d’un
cardiologue ou, à défaut, d’un interniste. Un rapport du médecin de famille n’est acceptable que s’il est
impossible de consulter un interniste.
12.
Désaturation nocturne en oxygène
La désaturation nocturne en oxygène peut être attribuable à diverses raisons. Elle ne donne pas droit à
l’inhalothérapie de longue durée à domicile, sauf dans des circonstances exceptionnelles. Quand ce
traitement est demandé, faut prouver une diminution importante, mesurée à plusieurs reprises, de la
saturation en oxygène bien inférieure aux niveaux acceptables dans les conditions décrites. Chacun de ces
cas doit faire l’objet d’une évaluation médicale par le médecin de district (MD) après autorisation préalable.
Ces cas ne devraient pas être fréquents.
13.
Pour que le client ait droit à l’inhalothérapie de longue durée à domicile, les désaturations nocturnes en
oxygène doivent être confirmées par une étude intégrale du sommeil (polysomnographie), par une
oxymétrie effectuée dans un laboratoire du sommeil ou par une étude de dépistage des troubles du
sommeil. Si on effectue cette dernière étude, elle doit comprendre, au minimum, l’enregistrement continu
de la staturation du sang artériel en oxygène et du rythme cardiaque, ainsi que la mesure directe du débit
respiratoire.
14.
Le résultat le plus souvent utilisé de la polysomnographie (étude objective du sommeil) est l’indice
d’apnée-hypopnée (IAH), c’est -à-dire le nombre d’événements respiratoires (épisodes d’apnée et
d’hypopnée) par heure.
15.
Dans le cas des oxymétries nocturnes, on peut générer un indice de la désaturation en oxygène (IDO), qui
correspond au nombre de désaturations supérieures à 3 % par heure d’examen. Il n’existe pas de seuil
précis pour l’IDO qui justifierait à lui seul l’instauration du traitement. Il ne faut pas fonder de telles
décisions uniquement sur l’IDO. L’IDO doit être replacé dans le contexte clinique pour déterminer si le
traitement est indiqué. Bien qu’un IAH égal ou supérieur à 10 soit généralement associé à des symptômes,
on ne peut pas non plus se fonder uniquement ce critère pour décider du traitement. La survenue d’une
hypertension devient de plus en plus probable lorsque l’IAH est égal ou supérieur à 5.
16.
Dans le cas des patients dont la désaturation en oxygène s’explique par d’autres raisons, p. ex. une MPOC,
la décision de prescrire ou non le traitement repose souvent sur le pourcentage du temps pendant lequel la
saturation en oxygène est inférieure à un certain seuil, par exemple, si la saturation en oxygène est égale
ou inférieure à 85 % pendant au moins 5 % du temps de sommeil, en l’absence d’oxygénothérapie
nocturne. Les vendeurs d’appareils respiratoires peuvent administrer le test au domicile du patient si c’est
absolument nécessaire.
17.
Apnée
L’apnée se définit comme l’interruption de la respiration avec arrêt du flux d’air dans le nez pendant de 8 à
10 secondes.
18.
Les deux types d’apnée du sommeil les plus fréquents sont l’apnée obstructive (obstruction des voies
respiratoires supérieures malgré la présence d’un flux d’air), et l’apnée centrale (diminution de la
commande respiratoire). L’obstruction des voies respiratoires est la cause la plus fréquente d’apnée du
sommeil.
19.
L’apnée obstructive du sommeil survient le plus souvent chez les personnes souffrant d’obésité modérée ou
marquée, et varie de bénigne à potentiellement mortelle. Le rétrécissement des voies respiratoires
supérieures entraîne leur obstruction pendant le sommeil. Chez les personnes très obèses, une hypoxémie
alliée à une hypercapnie peut entraîner l’apparition, en outre, d’une apnée centrale. Les épisodes d’apnée
durent au moins 10 secondes (et peuvent aller, dans certains cas, jusqu’à 2 minutes). création d’un cycle
20.

durent au moins 10 secondes (et peuvent aller, dans certains cas, jusqu’à 2 minutes). création d’un cycle
de sommeil, d’épisodes d’étouffement suivis d’éveils répétés accompagnés de toussotement. Chez les
personnes non obèses, le cycle est semblable mais moins prononcé, et est généralement attribuable à des
anomalies congénitales ou évolutives des voies respiratoires supérieures.
Si l’apnée du sommeil est liée à l’obésité, la perte de poids peut réduire le nombre d’épisodes d’obstruction,
améliorer les gaz du sang et par le fait même, atténuer la somnolence diurne. Pour atténuer l’apnée
pendant la cure d’amaigrissement, on peut recourir à un traitement nocturne administré par voie nasale, la
ventilation spontanée en pression positive (CPAP : Continuous Positive Airway Pressure).
21.
Ventilation spontanée en pression positive continue et pression positive expiratoire à deux
niveaux
Un appareil de ventilation spontanée en pression positive fournit en continu de l’air ambiant sous pression et
peut être réglé en fonction des besoins du client afin de prévenir des épisodes d’apnée obstructive du
sommeil. La pression doit être réglée de manière à éliminer l’apnée obstructive quelle que soit la position du
dormeur et à tous les stades du sommeil.
22.
Un appareil de pression positive expiratoire à deux niveaux fournit de l’air à deux niveaux de pression
différents, le premier pendant l’inspiration et le deuxième, pendant l’expiration. Il peut servir à traiter
l’apnée centrale du sommeil et utilise habituellement l’air ambiant.
23.
On peut administrer de l’oxygène à l’aide de l’un ou l’autre appareil s’il est impossible de maintenir avec l’air
ambiant un taux de saturation du sang en oxygène d’au moins 85 %. Par ailleurs, il y a des cas (coeur
pulmonaire, érythrocytose, hypertension artérielle pulmonaire) où on souhaite maintenir un taux de
saturation du sang en oxygène d’au moins 90 %. Un spécialiste doit attester le besoin d’oxygène et prescrire
le traitement en tenant compte des critères d’administration d’oxygène décrits dans cette politique.
24.
Désaturation en oxygène à l'effort
La désaturation en oxygène à l’effort ne donne pas droit à l’inhalothérapie de longue durée à domicile, sauf
dans des circonstances exceptionnelles. Quand l’oxygénothérapie en situation d’effort est demandée, il faut
fournir les résultats de divers tests à l’effort réalisés en aveugle, qui indiquent notamment une diminution
importante, mesurée à plusieurs reprises, de la saturation en oxygène, bien au-dessous des niveaux
acceptables dans les conditions décrites. Chacun de ces cas doit être évalué par le médecin de district (MD)
après autorisation préalable. De tels cas devraient être rares.
25.
L’évaluation doit être réalisée pendant un moment de stabilité où l’état du patient est jugé optimal.
Les conditions suivantes doivent être réunies pour que le patient ait droit à une oxygénothérapie :
le patient doit avoir subi une évaluation préalable et présenter une SpO2 <90% de façon
persistante pendant au moins une minute à l’exercice, c’est-à-dire en exerçant ses activités
quotidiennes comme s’habiller ou se brosser les dents.
i.
le test doit être effectué un mois avant le test de marche (épreuve sur tapis roulant). Celui-ci
consiste à marcher à un rythme raisonnable (pour le patient) pendant au moins cinq minutes.
L’incapacité de terminer l’épreuve ou une chute de la SpO2 pendant cette période est un
facteur important.
Un test d’air/oxygène est effectué en aveugle avec oxymétrie.
ii.
a.
On estime qu’une oxygénothérapie à faible dose est susceptible d’être bénéfique au patient dans les
conditions suivantes :
amélioration objective de la capacité de marche avec l’oxygène, comparativement à l’air, si
bien que la distance parcourue augmente de 25 % (au moins 30 mètres) ou
i.
désaturation en oxygène en-deçà de < 80 %, qu’il y ait ou non dyspnée et quelle que soit la
distance parcourue.
ii.
b.
Si l’écart entre les résultats du test de marche avec de l’air et de l’oxygène est inférieur à ces
valeurs, le patient n’est pas admissible à l’oxygénothérapie à l’effort.
c.
Si le patient est incapable de marcher pour des raisons sans rapport avec la dyspnée ou la
désaturation du sang en oxygène, il n’est pas admissible à l’oxygénothérapie à l’effort. Aucune
amélioration notable de la capacité de marcher grâce à l’administration d’oxygène n’est possible si le
patient est physiquement incapable de marcher en raison d’une infirmité ou d’un autre problème de
santé.
d.
26.
Soins palliatifs
L’infirmière du bureau de district (IBD), après consultation auprès du médecin de district, peut approuver
l’inhalothérapie de longue durée à domicile à titre de mesure palliative dans des circonstances
exceptionnelles, à l’égard de clients en phase terminale qui ne seraient pas admissibles autrement. Dans ce
cas, il convient de réévaluer au bout de trois mois.
27.
Pouvoir d'approbation
Tout traitement d’inhalothérapie de longue durée à domicile, y compris les appareils, doit être approuvé au
préalable par l’infirmière du bureau de district (IBD) et répondre aux critères du prescripteur et de la
personne qui fait la recommandation, conformément aux Tableaux des avantages d’inhalothérapie. Il faut
aussi faire approuver la fréquence mensuelle de renouvellement des petites fournitures respiratoires,
comme les tubulures, les masques, les filtres et les canules. Le Centre d’autorisation des traitements ou le
bureau de district doit vérifier le dossier du client pour s’assurer que le nombre de renouvellements ou de
remplacements des fournitures fixé par l’IBD lors de l’approbation initiale est respecté.
28.
Toute demande d’inhalothérapie de longue durée à domicile doit être accompagnée d’un rapport signé par
un médecin et un inhalothérapeute. Le rapport du médecin doit indiquer le diagnostic et comprendre une
ordonnance précisant le débit d’oxygène, le nombre d’heures d’utilisation quotidienne et le besoin éventuel
d’un appareil d’oxygénation portatif. Le rapport de l’inhalothérapeute doit décrire le matériel nécessaire pour
exécuter l’ordonnance du médecin ainsi que les résultats de la gazométrie du sang artériel (voir le
29.

paragraphe 46).
Il incombe à la personne habilitée à autoriser le traitement au Ministère, soit l’IBD, de déterminer si le
patient répond aux critères d’admissibilité, en examinant l’ordonnance rédigée par le médecin traitant pour
voir si elle répond aux critères physiologiques établis par le Ministère. Si ce n’est pas le cas et seulement
dans des cas exceptionnels, l’IBD doit demander au médecin de district (MD) de confirmer que
l’inhalothérapie de longue durée à domicile peut, exceptionnellement, être approuvée. Les raisons justifiant
l’approbation de ce traitement à titre exceptionnel doivent êtres versées au dossier électronique du client
dans le RPSC, dans la section réservée aux notes sur le client.
30.
Processus d'autorisation
La première autorisation d’une inhalothérapie de longue durée à domicile doit reposer sur l’ordonnance et le
diagnostic d’un médecin, ainsi que sur le rapport d’un inhalothérapeute (voir le paragraphe 29). Elle ne doit
être accordée que pour une période initiale de quatre mois de manière à ce qu’on puisse examiner les
résultats d’une GSA effectuée après trois mois de traitement et établir si le client répond toujours aux
critères d’admissibilité.
31.
Avant d’approuver le traitement pour une période initiale de quatre mois, l’IBD doit s’assurer que :
l’inhalothérapie de longue durée à domicile est prescrite par un médecin;a. le client est informé par écrit qu’il s’agit d’une approbation provisoire et que le Ministère demandera
une nouvelle confirmation des niveaux des gaz sanguins au bout de trois mois afin de déterminer si
l’inhalothérapie de longue durée à domicile répond toujours à ses besoins médicaux;
b.
le matériel nécessaire est recommandé par un inhalothérapeute.c.
32.
Avant d’approuver la poursuite de l’oxygénothérapie au moment du suivi de trois mois, l’IBD doit s’assurer
que les fournisseurs présentent une évaluation de la consommation d’oxygène du client effectuée par un
inhalothérapeute, y compris un relevé des gaz sanguins effectué par un laboratoire/hôpital indépendant,
trois mois après l’installation des appareils d’oxygénothérapie de longue durée à domicile.
33.
Si, au bout trois mois, le client satisfait toujours aux critères d’admissibilité, l’inhalothérapie de longue durée
à domicile peut être approuvée pour la période maximale (habituellement 12 mois) prévue dans les
Tableaux des avantages d’inhalothérapie.
34.
Si, au bout de trois mois, le client ne satisfait plus aux critères d’admissibilité énoncés au paragraphe 7,
l’IBD doit consulter le MD pour décider de la marche à suivre. Le MD devrait consulter le médecin traitant
avant de prendre une décision quant à la poursuite ou la cessation du traitement d’inhalothérapie jusque-là
autorisé.
35.
Les raisons justifiant l’approbation du traitement (voir le paragraphe 35) doivent être exceptionnelles et
figurer dans le dossier du RPSC.
36.
Autorisation des appareils de ventilation spontanée en pression positive (CPAP) et des
appareils de pression positive expiratoire à deux niveaux (BiPAP)
Le médecin de district peut approuver l’utilisation d’un appareil de ventilation spontanée en pression positive
(acronyme anglais : CPAP) si la demande est accompagnée des documents suivants :
polysomnographie permettant d’établir le diagnostic d’apnée obstructive du sommeil ou de syndrome
de résistance des voies aériennes supérieures (en anglais: Upper Airways Resistance Syndrome -
UARS) avec interprétation d’un spécialiste (voir paragraphe 38 ci-dessous).
a.
diagnostic d’apnée obstructive du sommeil après examen à domicile par un spécialiste. De
préférence, il devrait s’agir d’un examen de niveau III, mais si c‘est impossible, un test d’oxymétrie
pourrait suffire.
b.
37.
Spécialistes ayant une bonne connaissance de l’apnée du sommeil, notamment :
inhalothérapeutes,a. oto-rhino-laryngologistes,b. neurologues,c. psychiatres ayant suivi une formation spéciale ou fait des études post-doctorales en médecine du
sommeil (il y en a environ six au Canada - voir la liste de l’AC),
d.
dans certains cas, le rapport d’un interniste ayant une connaissance poussée des troubles du
sommeil serait acceptable, en l’absence d’un autre spécialiste.
e.
38.
Appareils de pression positive expiratoire à deux niveaux : Un spécialiste (inhalothérapeute, spécialiste du
sommeil ou interniste) ayant une connaissance poussée des troubles du sommeil devrait être consulté et
recommander l’utilisation d’un appareil de pression positive expiratoire à deux niveaux (en anglais : Bi-level
Positive Airways Pressure - BiPAP). Pour que cet appareil soit approuvé, il faut que la maladie se soit
aggravée ou qu’il existe un problème particulier nécessitant des investigations et un traitement spécialisés.
39.
Clients qui reçoivent déjà un traitement d'inhalothérapie de longue durée à domicile
L’application de ces critères d’admissibilité ne vise pas la réévaluation immédiate de tous les clients qui
bénéficient présentement du traitement à l’inhalothérapie de longue durée à domicile.
40.
Utilisation sécuritaire de l'oxygène
Fumeurs
Le Ministère n’est pas responsable des blessures ou dommages pouvant résulter du recours à
l’inhalothérapie de longue durée à domicile par un fumeur. Dans ces cas, l’IBD doit s’assurer que la
personne qui a fait la recommandation et le médecin prescripteur savent que le client fume et que
celui-ci a été informé des dangers que comporte, pour sa santé et sa sécurité, l’usage du tabac
conjugué à l’inhalothérapie de longue durée à domicile, c’est-à-dire.
a.
41.
Poêles à bois ou flammes nues
Les clients sous oxygénothérapie doivent se tenir à au moins cinq pieds d’un poêle à bois ou de
flammes nues et, pour les périodes relativement longues, ils doivent de préférence s’en tenir éloignés
d’au moins dix pieds. Il s’agit de distances absolument minimums pour garantir la sécurité.
a.
42.

Idéalement, les clients sous oxygénothérapie ne devraient même pas se trouver dans des pièces où il
y a un poêle à bois ou des flammes nues.
Les clients devraient attendre 30 minutes après avoir cessé de prendre de l’oxygène avant
d’alimenter un poêle à bois ou de s’approcher de flammes nues.
i.
Les concentrateurs d’oxygène doivent être à au moins 10 pieds d’un poêle à bois ou de
flammes nues.
ii.
Les réservoirs d’oxygène ne doivent jamais se trouver dans une pièce où il y a un poêle à bois
ou des flammes nues.
iii.
Appareils d'oxygénothérapie
La liste des appareils d’oxygénothérapie de longue durée à domicile qui peuvent être approuvés figure dans
les Tableaux des avantages d’inhalothérapie; l’annexe 1 donne une brève description de ces appareils. Au
moment de choisir un système, il convient de se rappeler le but du Programme d’inhalothérapie, qui est de
couvrir les frais du système, y compris le système de rechange, correspondant le mieux aux besoins du
client.
43.
Dans bien des cas, le système sera choisi en fonction des appareils disponibles dans la région où demeure le
client.
44.
Lorsqu’il y a plusieurs possibilités, il convient d’approuver le système le mieux adapté ayant le meilleur
rapport qualité-prix, ainsi que les appareils de rechange s’il y a lieu, en fonction du débit et du nombre
d’heures d’utilisation quotidienne prescrits. Il faut en outre tenir compte des caractéristiques de chaque
système (énoncées brièvement à l’annexe 1) en matière de sécurité, de facilité d’utilisation et de mobilité.
L’IBD décidera du système approprié en tenant compte des recommandations de l’inhalothérapeute.
45.
Ensembles portatifs
Les ensembles d’oxygène portatifs sont de petites bouteilles d’oxygène comprimé ou liquide. Les bouteilles
sont montées sur une poussette ou un chariot ou placées dans un sac en bandoulière.
46.
Le Ministère peut approuver les ensembles portatifs conformément aux Tableaux des avantages
d’inhalothérapie pour les clients admissibles :
qui menaient une vie active avant d’avoir besoin d’inhalothérapie;a. qui ont constamment besoin d’oxygène et dont les besoins d’oxygénation pour demeurer mobile à
l’extérieur du domicile ou vaquer à leurs occupations habituelles peuvent être satisfaits à l’aide d’une
bouteille de format D ou E;
b.
qui ont besoin d’oxygénothérapie dans des circonstances exceptionnelles en raison d’une dyspnée
d’effort.
c.
47.
Les ensembles d’oxygène portatifs sont offerts en modèles à bandoulière ou sur poussette ou
chariot.
Dispositifs de conservation de l'oxygène (DCO)
Les DCO dispensent des bouffées fixes d’oxygène selon les intervalles de la respiration pour assurer un
débit d’oxygène constant tout en étant variable. Les DCO prolongent la durée de l'approvisionnement en
réduisant la quantité d’oxygène perdue durant l’expiration et la fin de l’inspiration. Ces dispositifs sont, la
plupart du temps, utilisés avec des ensembles portatifs, surtout les bouteilles de format D ou E.
48.
Les DCO peuvent être approuvés suivant les critères énoncés dans les Tableaux des avantages
d’inhalothérapie pour les clients :
qui répondent aux critères relatifs à l’alimentation en oxygène;a. qui répondent aux critères pour obtenir de l’oxygène dans un ensemble portatif conformément au
paragraphe 47;
b.
dont le débit et l’équipement d’alimentation en oxygène (masque ou canule nasale) sont compatibles
avec l’utilisation des DCO.
c.
49.
Achat ou location
Comme les premières autorisations sont provisoires, les appareils d’oxygénation doivent d’abord être loués
avec option d’annulation advenant que l’utilisation prolongée ne soit pas approuvée.
50.
La politique à l’égard de l’achat, de la location ou de la location avec option d’achat, ainsi que les exigences
en matière d’entretien et de formation constituent les critères généraux pour trouver la méthode la plus
efficace et rentable d’obtenir des avantages médicaux. Pour ce qui est des appareils d’inhalothérapie de
longue durée à domicile, il faut tenir compte des facteurs suivants :
l’âge du client et le pronostic; en règle générale, il est plus rentable d’acheter le concentrateur
d’oxygène que de le louer, si le client en a besoin pour au moins un an, surtout si l’appareil est
recyclé par le Ministère (le coût d’achat est d’environ 3 500 $ et le coût de location mensuel est
d’environ 250 $);
a.
la capacité et la volonté du client ou du dispensateur de soins de voir au fonctionnement et à
l’entretien régulier de l’appareil acheté (ces responsabilités sont habituellement comprises dans les
conditions d’une entente de location);
b.
l’inclusion des contrats de service ou la nécessité d’en obtenir pour payer les coûts comme ceux de la
livraison et de l’installation des appareils, du remplissage et du remplacement des bouteilles, du
remplacement des articles et des fournitures non réutilisables, des vérifications et évaluations
d’entretien, du système de relais d’urgence, du service d’urgence et de la garantie;
c.
les différences pouvant exister entre le contrat de service inclus dans une entente de location et un
contrat de service acheté en supplément;
d.
les pénalités liées à la rupture du contrat de service ou de l’entente de location si l’appareil n’est plus
nécessaire;
e.
la disponibilité d’un fournisseur pour remettre l’appareil en état aux fins de recyclage et le coût def.
51.
 6
6
 7
7
1
/
7
100%