Chirurgie de l`incontinence urinaire à l`effort féminine par voie

Le traitement chirurgical de l’incontinence urinaire d’effort (IUE)
de la femme a subi une révolution en 1996 à la suite de la publica-
tion d’ULMSTEN [31]. Un support placé sous le tiers moyen de l’u-
rètre, posé sans tension, passé par friction au travers de l’espace de
Retzius et extériorisé dans la région sus pubienne, permet la cor-
rection de l’incontinence dans 90% des cas. Deux types de compli-
cations ont été décrites : anatomiques en rapportavec le trajet de la
bandelette et fonctionnelles. En 2001 Emmanuel Delorme (ED) a
décrit [10, 11] la technique standard (T.O.T.®)d’implantation d’une
bandelette par voie transobturatrice (TO) de dehors (DH) en dedans
(DD) espérant ainsi diminuer, voire éliminer les complications les
plus graves apparues avec la voie retropubienne (perforations diges-
tives, plaies vasculaires et lésions neurologiques [15, 19, 26, 32,
36]). La mise en place de bandelette TO a été décrite ultérieurement
par passage de DD en DH [7] (TVT-O). Enfin une voie TO infé-
rieure de DH en DD a été décrite pour stabiliser les prothèses sous
vésicales utilisées dans les cures de cystocèles. Cette étude a pour
objectif de comparer la voie standard10 (T.O.T.®)et la voie TVT-O
[7] et d’étudier le trajet transobturateur postérieur.
RAPPEL ANATOMIQUE
Sur la face exopelvienne du TO, il existe un pédicule vasculaire
pudendal externe inférieur (VASC), dont l’artère est issue directe-
ment de l’artère fémorale et la veine se jette dans la veine fémora-
le ou dans la grande veine saphène externe (Figure 1). Le trajet de
cet axe assure la vascularisation des parties supérieures des grandes
lèvres et de la vulve. Il se fait diagonalement de haut en bas et de
dehors en dedans en regard du trou obturé (TO). Le point de sortie
de la technique TVT-O [7] se situe théoriquement dans la région de
passage de ce pédicule (Figure 1, croix supéro-externe). Un deuxiè-
me axe vasculaire nourricier de l’os pubien et provenant des vais-
seaux fémoraux profonds traverse aussi cette région (Figure 2).
Le TO est, chez la femme, un orifice de forme presque triangulai-
re. Lorsque la patiente est en position chirurgicale gynécologique,
la base est en haut et la pointe est vers le bas. Le TO comprend de
DH en DD le muscle obturateur externe, la membrane obturatrice
puis le muscle obturateur interne. Ces muscles s’insèrent sur le
pourtour du trou obturé et se dirigent postérieurement vers le grand
trochanter. Ils sont rotateurs externes de la cuisse. L’angle supéro-
externe du TO est traversé par le pédicule vasculo-nerveux obtura-
teur (canal obturateur) composé des vaisseaux obturateurs et du
nerf obturateur. A la face exopelvienne du TO les vaisseaux obtura-
teurs encerclent le trou obturé et courent sur le pourtour osseux et
sont donc protégés par celui-ci (Figure 1).
Le nerf obturateur (NO) provient des racines L2, L3 et L4 et cons-
titue la branche terminale interne du plexus lombaire. Il sort du pel-
vis par le canal obturateur (canal sous-pubien) à l’aplomb du milieu
de la branche iliopubienne. Dans ce canal long de 3 cm environ le
◆
UROLOGIE DE LA FEMME Progrès en Urologie (2005), 15, 700-706
Chirurgie de l’incontinence urinaire à l’effort féminine
par voie transobturatrice : dehors-dedans ou dedans-dehors ?
Etude anatomique comparative
Jean-Pierre SPINOSA (1, 2),Pierre Yves DUBUIS (2),Beat RIEDERER (3)
(1) Département de Gynécologie et Obstétrique, Hôpitaux Universitaires de Genève, Suisse,
(2) Service de Gynécologie et Obstétrique, Hôpital de Morges, Suisse,
(3) Département de Biologie Cellulaire et de Morphologie, Université de Lausanne, Suisse
RESUME
Objectif : La voie transobturatrice est maintenant largement utilisée pour la mise en place de bandelette de
suspension urétrale. La technique peut se faire par un abord de dehors en dedans, technique standard, ou de
dedans en dehors. Notre étude anatomique évalue les dangers spécifiques à chaque voie.
Matériel et Méthodes : Cette étude repose sur la dissection de 7 modèles anatomiques donc de 14 régions obtura-
trices. Les dissections ont été faites après implantation d’une bandelette de dehors en dedans sur un côté du sujet
et de dedans en dehors du côté opposé. Nous nous sommes particulièrement intéressés à la distance séparant la
bandelette du pédicule vasculaire pudendal externe inférieur et de la branche postérieure du nerf obturateur.
Résultats : Les distances de sécurité sont réduites pour la technique de dedans en dehors avec un risque augmenté
de lésion du pédicule vasculaire pudendal externe et de la branche postérieure du nerf obturateur.
Conclusions : Les deux techniques ne sont pas équivalentes. Les risques anatomiques vasculaire et neurologique
sont moindres pour la voie standard de dehors en dedans.
Mots clés :Foramen obturatum, incontinence urinaire, chirurgie, complications.
700
Manuscrit reçu : mai 2005, accepté : août 2005
Adresse pour correspondance : Dr. J.P. Spinosa, Département de Gynécologie et Ob sté-
trique, Hôpitaux Universitaires de Genève, Suisse.
e-mail : [email protected]
Ref : SPINOSA J.P., DUBUIS P.Y., RIEDERER B. Prog. Urol., 2005, 15, 700-706

NO se divise (Figure 5) en deux branches terminales antérieure
(BANT) et postérieure (BPOST). L’endroit de cette division du NO
est constant [20, 22]. Elle se fait dans le canal, en arrière ou dans le
muscle obturateur externe. Il n’est pas décrit de division tardive à
l’extérieur du TO [1, 22]. Les deux branches sont ensuite séparées
par quelques fibres du muscle obturateur externe et par le muscle
courtadducteur. La BANT chemine en arrière du muscle pectiné et
du long adducteur et devant les muscles obturateur externe et court
adducteur. Elle innerve, au plan moteur et sensitif tous ces muscles,
ycompris le muscle gracile. Le trajet de la BPOST est variable. Le
plus souvent elle longe la face antérieure du grand adducteur (GA)
et la face postérieure du petit adducteur (PA). La BPOST se dirige
très tôt vers la face médiale de la cuisse. C’est là que réside le risque
de blessure. Elle assure la fonction motrice du muscle GA et du
muscle PA. Elle innerve également la face postérieure de l’articula-
tion du genou (creux poplité) et l'artère poplitée. Le départ d’une
troisième branche, le nerf obturateur accessoire est une variation
existant chez environ 10 à 20% des sujets [25]. Cette branche inner-
vele muscle pectiné [35] et descend sur le bord latéral du nerf obtu-
rateur jusqu'au détroit supérieur du pelvis et rejoins l'anneau fémo-
ral en passant en avant de la branche iliopubienne et en arrière du
muscle pectiné. Il peut donner des rameaux pour l'articulation coxo-
fémorale et pour la peau du trigone fémoral. Il peut s'anastomoser
avec le nerf obturateur expliquant par là des douleurs référées [35].
Parfois les BANT et BPOST du NO peuvent passer toutes deux der-
rière le muscle court adducteur [20]. Chez 20% des sujets, la
BPOST donne des rameaux cutanés destinés au tiers inférieur de la
face postéro-médiale de la cuisse. Ceux-ci contribuent au plexus
sous-sartorial composé des branches du nerf cutané médial de la
cuisse et du nerf saphène. Cela explique que la zone d'innervation
cutanée du nerf obturateur est variable s’étendant de la face média-
le de la racine de la cuisse jusqu’au genou [3, 4, 6, 12, 13, 29]. Le
chevauchement de la zone d'innervation du nerf obturateur avec cel-
les des branches cutanées du nerf fémoral et du nerf sciatique est
fréquent [2, 23, 28]. La branche terminale cutanée du NO est très
souvent absente et la branche destinée à l'articulation du genou peut
même être absente [1]. Il existe des rameaux issus de la BPOST se
dirigeant vers les régions inguinales, expliquant que certaines dou-
leurs inguinales puissent être secondaires à un traumatisme du NO
[21].
La vessie est un organe pelvien. Le muscle releveur de l’anus sépa-
re l’étage pelvien de l’étage périnéal dans lequel se développe la
chirurgie TO de l’IUE. Il existe une distance de 15 mm environ
entre la branche osseuse ischiopubienne et l’arc tendineux sur
lequel s’insère le releveur.
MATERIEL ET METHODE
Dans le cadre de la formation post grade, le Département de Biolo-
gie Cellulaire et de Morphologie de l’Université de Lausanne, Suis-
se, nous a mis a disposition 7 sujets anatomiques féminins frais,
sans fixation préalable par formol ou alcools pour ne pas altérer les
structures anatomiques et pour maintenir la souplesse des tissus.
Sur chaque cadavre, il a été posé une bandelette selon la technique
standard de DH en DD et une bandelette selon la technique de DD
en DH en alternant les côtés droit et gauche (Figure 3). Les tech-
niques originales ont été respectées [7, 10]. Les interventions ont
été réalisées en position gynécologique. Sur l’un des deux derniers
modèles anatomiques, nous avons posé une bandelette de DD en
DH des deux côtés et sur le dernier modèle nous avons posé des
deux côtés une bandelette de DH en DD. L’anatomiste a ensuite pro-
cédé à la dissection des régions obturatrices par voie périnéale.
Quatre fois des dissections par voie pelvienne ont été pratiquées
afin de confirmer le passage sous lévatorien des prothèses Une dis-
section systématique du VASC et de la BPOST a été menée avec
mesure des distances séparant ces structures des trajets des bande-
lettes. Pendant les dissections des prises de photos et des séquences
vidéo ont été faites pour documenter les résultats.
RESULTATS
L
’axe vasculaire VASC a été retrouvé des deux côtés dans 6 des 7
dissections. Sur le dernier corps il était introuvable ou absent. Avec
la technique TVT-O (Tableau I) le VASC se situait quatre fois à
moins de 1 cm, une fois à plus de 1 cm et une fois il a été section-
né (Figure 4). Dans le cas de la technique standard, nous avons
J.P. Spinosa et coll., Progrès en Urologie (2005), 15, 700-706
701
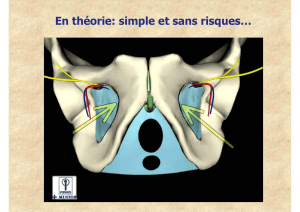
Figure 1. Anatomie vasculaire de la région obturatrice
Agauche de l’image, le pédicule pudendal externe inférieur peut se
trouver sur le trajet de l’alène TVT-O à son point de sortie (croix
supéro-externe), plus extérieur et plus supérieur que T.O.T.® (croix
inféro-interne). A droite de l’image une branche de la fémorale pro-
fonde se dirigeant vers le pubis croise le trou obturé dans la même
région dangereuse (cf figure 2).
Figure 2. Image CT 16 barrettes (aimable autorisation du Centre d’I-
magerie Diagnostique de Lausanne).
Une branche de la fémorale profonde se dirige vers le pubis et croise
le trou obturé dans la région de sortie du tunelliseur TVT-O

retrouvé toujours plus de 3 cm entre le VASC et la bandelette. La
division du nerf obturateur en branche antérieure et branche posté-
rieure s’est toujours faite dans le canal obturateur avant la sortie
dans la cuisse (Figure 7). La BPOST a constamment été retrouvée
plus interne que la branche antérieure (Figure 7). La BPOST se
trouvedonc plus proche des trajets des bandelettes (Figures 6) quel-
le que soit la technique utilisée. La distance moyenne entre TVT-O
et BPOST est de 0.9 cm contre 2.7 cm pour T.O.T.®(Tableau II).
Nous avons trouvé une fois une section de la BPOST par l’alène
TVT-O (Figure 8). Dans la technique T.O.T.®, la bandelette est tou-
jours située à plus de 2.1 cm de la BPOST (Figures 6 et 7).
DISCUSSION
L’étude anatomique comparative que nous avons réalisée sur 7 cada-
vres frais montre que le risque chirurgical concerne surtout le
VASC et la BPOST. Le VASC se situe à proximité, voire sur le tra-
jet de l’alène TVT-O à son point de sortie à la face interne de la
cuisse (Figure 1 - croix supéro-externe) alors que cela n’a pas été le
cas avec la technique T.O.T.®dont l’orifice d’entrée plus médian se
situe au bord de la branche ischio-pubienne (figure 1 croix infero-
interne). Ces considérations théoriques sont confirmées par nos dis-
sections qui ont montré une proximité dangereuse entre le trajet
TVT-O et ce pédicule, alors que la technique T.O.T.®permet d’être
àune distance de sécurité du VASC de plus de 3 cm. La lésion de
cet axe vasculaire se traduit par des hématomes, parfois importants,
pouvant fuser dans les régions génitales et dans le compartiment des
adducteurs. Des complications hémorragiques ont déjà été décrites
qui sont très probablement la conséquence d’une lésion de ce pédi-
cule vasculaire avec risque de surinfection [27]. Le point de sortie
ou de pénétration obturateur doit donc se faire à la hauteur du cli-
toris et le plus proche possible de la branche ischiopubienne.
Nos dissections ont confirmé la proximité entre le trajet de la bande-
lette TVT-O et la BPOST (0.9 cm en moyenne et une distance maxi-
male d’à peine 1.2 cm). Sur une dissection nous avons mis en éviden-
ce une section de la BPOST par l’alène (Figure 8). La lésion de la
BPOST,de type neuropraxie ou axonotmésis mais aussi neurotmésis,
entraîne des complications sensitives et motrices graves pour lesquel-
les seule une suture chirurgicale pourrait faire espérer une récupéra-
tion. Le tableau clinique est caractérisé par des douleurs ne cédant pas
au repos et par un déficit musculaire adducteur important [14]. Ce défi-
cit est partiel car l'adduction de la cuisse dépend pour 30% de l’inner-
vation sciatique, du nerf glutéal inférieur et du nerf fémoral. De plus la
partie distale du muscle grand adducteur est innervée par un rameau du
nerf tibial et le muscle pectiné par un rameau du nerf fémoral [24] ou
par un rameau accessoire du nerf pudendal, qui dans une de nos dis-
sections était lésé par la bandelette TVT-O. L’atteinte des muscles
adducteurs expose à des troubles de la marche et de la station debout et
limite le croisement du membre atteint sur le membre opposé [24]. La
technique T.O.T.
®
semble plus sure puisqu’elle permet une distance de
sécurité plus grande entre l’alène et le nerf de 2.1 cm au minimum et
de 2.7 cm en moyenne. W
HITESIDE
and W
ALTERS
[34] confirment nos
résultats en ce qui concerne la sécurité de la méthode T.O.T.
®
avec une
distance moyenne de 2.8 +/- 0.7 cm de la BPOST. Ils concluent aussi à
une marge de sécurité suffisante. D
E
L
EVAL
[7] décrit 27 cas de dou-
leurs sur 107 patientes opérées par la méthode TVT-O. Ces douleurs
sont très probablement la conséquence de la proximité de ce nerf et de
la bandelette, voire d’une lésion directe du nerf. Notre étude sur 127
poses de T.O.T.
®
[30] ne retrouve pas de syndrome douloureux au-delà
de la phase postopératoire immédiate. Des douleurs ont été aussi décri-
tes dans la série de D
ELORME
[10]. Elles sont bien moins fréquentes et
probablement en rapport avec une irritation du nerf consécutive à des
phénomènes inflammatoires de voisinage ou à un étirement du nerf
obturateur ou pudendal consécutif à la position gynécologique néces-
saire à l’intervention. Rappelons dans ce contexte l’étude prospective
de W
ARNER
[33] portant sur 991 patients subissant un acte sous anes-
thésie générale et installés en position gynécologique. Quinze neuro-
pathies sont retrouvées soit une incidence de 1,5% ou 1 cas toutes les
66 interventions. Six patients avaient une atteinte bilatérale avec des
symptômes déjà installés 4 heures après l’intervention sous forme de
paresthésies et 5 de ces atteintes touchaient le NO.Les neuropathies
obturatrices traumatiques peuvent avoir de sérieuses conséquences.. En
effet au-delà du handicap, sur le plan médicolégal, la jurisprudence
française a déjà accordé un degré d’invalidité de 2 à 5% [18] pour de
telles lésions.
Il a été reproché à T.O.T.®d’augmenter le risque de lésion vésicale
ou urétrale. La vessie se situe au-dessus du muscle releveur de l’a-
nus et la chirurgie transobturatrice de l’incontinence urinaire,
contrairement à la chirurgie transobturatrice des prolapsus, se déve-
loppe dans un espace situé entre le releveur (précisément en dessous
de celui-ci) et le muscle obturateur interne (Figure 9). La figure 10
montre que le trajet de DH en DD se situe bien en dessous du mus-
cle élévateur, dans la région périnéale quel que soit la hauteur de
J.P. Spinosa et coll., Progrès en Urologie (2005), 15, 700-706
702
Figure 3. Pose sur sujet anatomique d’une bandelette T.O.T®d’un
côté et TVT-O de l’autre.
Tableau I. Nombre de cas en fonction de la proximité entre la bande-
lette et le pédicule vasculaire pudendal externe inférieur (VASC).
TVT-O T.O.T.®
Section 1 0
Moins de 1 cm 4 0
Entre 1cm et 3 cm 1 0
Plus de 3 cm 0 6
Non retrouvée 1 1
Tableau II. Distance entre les bandelettes et la branche postérieure du
nerf obturateur (BPOST) en centimètres.
TVT
-O T.O.T.®
Distance minimum 0 2.1
Distance maximum 1.2 3.3
Distance moyenne 0.9 2.7

pénétration sur le bord du trou obturé, clitoridienne ou méatique.
Cela a aussi été décrit par d’autres auteurs [5, 8, 9]. Il y a environ
15 mm entre le bord supérieur de la branche ischiopubienne et l’in-
sertion du releveur sur le muscle obturateur interne. Si l’extrémité
de l’aiguille est bien maintenue au contact de la branche osseuse
lors du trajet de DH en DD, le trajet sera périnéal. Compte tenu de
la distance de sécurité de 15 mm entre la branche osseuse et l’in-
sertion du releveur il n’y a aucun risque de passage sus lévatorien et
donc de blessure vésicale. La blessure vésicale est donc a priori la
conséquence d’une faute technique [16]. Enfin dans la technique
T.O.T.®,le doigt est introduit dans l’incision en dehors de l’urètre et
le protège de tout risque de lésion par l’aiguille.
On pourrait nous reprocher une flexion insuffisante des cuisses lors
de l’intervention sur cadavre à cause de la rigidité. Il n’est non plus
pas toujours possible d’installer nos patientes en position gynécolo-
gique idéale même en salle d’opération. Alors que la position de la
patiente ne modifie en rien le risque chirurgical de la technique
T.O.T.®,il n’en est pas de même pour la technique TVT-O, dont les
points de sortie sont fixes [7], et cela est d’autant plus à prendre en
considération que le trajet aveugle est plus long.
Le risque de lésion du nerf dorsal du clitoris n’est pas encore éva-
lué. Au plan théorique ce risque est possible avec une technique de
DD en DH alors qu’avec la technique T.O.T.®cette lésion semble
impossible car le nerf est protégé par la branche ischiopubienne.
CONCLUSIONS
Notre étude anatomique sur cadavres frais montre que les tech-
niques chirurgicales transobturatrices de cure de l’IUE, de DH en
DD et de DD en DH ne comportent pas les mêmes risques opéra-
toires. Les dangers sont plus grands en cas d’utilisation de la voie
de l’intérieur vers l’extérieur telle qu’elle a été est décrite [7]. Le
point de sortie latéralisé expose à une blessure des vaisseaux du
pédicule pudendal externe inférieur et à une blessure de la branche
postérieure du nerf obturateur.
Deux études sont actuellement en cours pour évaluer les risques de
blessure du nerf dorsal du clitoris dans le cadre des poses de ban-
J.P. Spinosa et coll., Progrès en Urologie (2005), 15, 700-706
703
Figure 4. Membre inférieur droit (dissection).
Le pédicule vasculaire pudendal externe inférieur (VASC) (flèche
fine) se jetant dans la veine saphène (grosse flèche) a été sectionné
lors du passage de la bandelette TVT-O.
Figure 6. Vue de face, les deux techniques en place.
Adroite du sujet T.O.T.®et à gauche TVT-O. Les branches antérieu-
res et postérieures sont disséquées des deux côtés. Les bandelettes
sont plus proches de la branche postérieure qui court donc un risque
de lésion.
Figure 5. Topographie des deux branches du nerf obturateur.
La branche antérieure du nerf obturateur (BANT) suit un trajet en
général plus latéral que sa contrepartie postérieure (BPOST) qui se
trouvedonc plus proche des bandelettes. Les contreparties anato-
miques sont les figures 6 et 7. Plus la sortie est latérale et plus le
risque de lésion de BPOST est grand.

J.P. Spinosa et coll., Progrès en Urologie (2005), 15, 700-706
704
Figure 7. Région obturatrice gauche disséquée après pose de T.O.T.®.
Flèche noire : branche antérieure du nerf obturateur, flèche blanche
: branche postérieure du nerf obturateur. Le T.O.T®est à distance de
sécurité de la branche postérieure.
Figure 9. Trajet des bandelettes sous urétrales (ici T.O.T.®)
Le trajet se fait dans un espace situé entre le muscle releveur de l’a-
nus (en dessous de celui-ci) et le muscle obturateur interne. La vessie
sus-lévatorienne ne court de risque qu’en cas de mauvaise utilisation
de la technique.
Figure 8. Membre inférieur droit (dissection).
Pose d’une bandelette TVT-O. Il existe une double branche postérieu-
re(grosses flèches) et une branche accessoire du nerf obturateur
(pointe du bistouri). Cette dernière est lésée par la bandelette. Les
branches postérieures principales sont très proches du trajet de la
prothèse.
Figure 10. Vue endopelvienne d’un hémibassin gauche avec T.O.T.®
posés.
La symphyse pubienne est visible en haut. L’aponévrose pelvienne
recouvre le muscle releveur de l’anus qui à son tour recouvre la ban-
delette pénétrant le trou obturé à hauteur du méat urinaire. Une
deuxième bandelette pénétrant le trou obturé à hauteur du clitoris est
visible et confirme le trajet systématiquement sous lévatorien.
 6
6
 7
7
1
/
7
100%