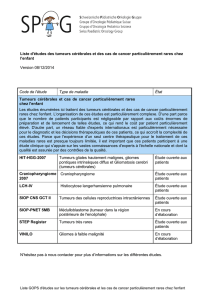
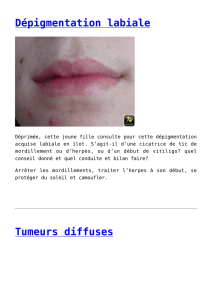
Où en est le Plan cancer 2009-2013 ? Jean-Pierre Grünfeld

Où en est le Plan cancer 2009-2013 ?
Jean-Pierre Grünfeld
Hôpital Necker, Université
Paris Descartes
Cancéropôle Nord-Ouest , Deauville , 5 mai 2011

Plan cancer 2009-2013
•Après le Plan 2003-2007
•Avec un comité de pilotage pour assurer le
suivi du Plan ; réunion tous les 3 mois ; rapport
tous les 6 mois ; évaluation à mi-parcours par le
Haut Conseil de la Santé Publique et par
l’AERES

Plan cancer 2009-2013 : la double
approche
Tenir compte des exigences d’une
médecine individuelle, personnalisée , et
de celles d’une médecine de santé
publique (collective). Faire converger ces
deux approches .

6 mesures phares du Plan 2009-2013
•Mesure 1: Renforcer les moyens de la
recherche pluridisciplinaire
Sites labellisés 0 à 5 en 2013
Taux d’inclusion 30 à 50% en 2013
(21.751 en 2008 à 28.200 en 2009 ;+30%)
•Mesure 3: Caractériser les risques
environnementaux et comportementaux
% budget recherche de 4 à 15% en 2013
11 projets retenus en 2009 ; 18 , soit 7% ,en 2010
Séquençage 2

Les avancées « Recherche »
•Recherche translationnelle : appel à
projets en physique , maths et sciences de
l’ingénieur
• Evaluation des Cancéropôles par l’AERES
• Labellisation de 16 centres d’essais
cliniques de phase précoce
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%