Conférence d`Internat n°1

Conférence d’Internat n°3 :
β-lactamines, Glycopeptides, Aminosides
Petit rappel : une règle absolue dès qu’on évoque la notion de traitement : bactérie,
localisation, sujet, gravité, ATCD d’antibiothérapie !!!!! n’oubliez pas !!!!
1) Quel est la cible d’action des béta-lactamines, des glycopeptides ?
Les béta-lactamines et les glycopeptides sont 2 antibiotiques de paroi : ils inhibent la synthèse du
peptidoglycane en bloquant l’action des PLP (protéines liant les pénicillines) qui sont avant tout les
enzymes synthétisant le peptidoglycane (transpeptidases : crée des liaisons entre les acides aminées
des chaînes pentapeptidiques du peptidoglycane)
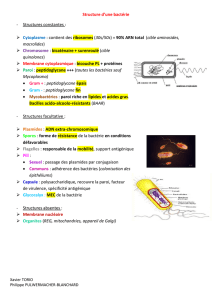
Petit cours sur la structure d’une bactérie :
Les bactéries Gram positif sont constituées d’une membrane cytoplasmique contenant le
cytoplasme et les structures intracellulaires, d’un peptidoglycane (synthétisé par les PLP).
Pour les Gram négatif, c’est exactement la même chose à part que le peptidoglycane est
plus fin et qu’il y a en plus un espace périplasmique et une membrane externe qui est
traversée par des canaux : les porines.
Donc chez les Gram négatif, le peptidoglycane est plus dur à atteindre (il faut traverser la
membrane externe en passant par les porines)
2) En expliquant brièvement leur structure, expliquez le mécanisme
d’action des béta-lactamines et des glycopeptides
Comme on vient de le voir, les béta-lactamines et les glycopeptides agissent en bloquant les PLP. Mais
par contre, d’une point de vue pharmacologique, ils n’ont pas du tout le même mécanisme d’action :
Conférence d’internat n°3 : Béta-lactamines, Glycopeptides, Aminosides
[email protected] 1/12

- Les béta-lactamines sont des inhibiteurs compétitifs des PLP : elles possèdent toutes une
structure proche du dipeptide (D-ALA – D-ALA) reconnu par les PLP. Il y a donc une compétition
entre la béta-lactamine et ce dipeptide.
- Les glycopeptides par contre sont des très grosses molécules qui se fixent sur le résidu D-ALA
– D-ALA et bloquent l’accès aux PLP tout simplement par encombrement stérique.
3) Donnez les 6 groupes de pénicillines (en citant 1 à 2 exemples par
catégorie) et expliquez l’intérêt de chaque groupe par rapport au
précédent.
Pénicilline G Benzyl-pénicilline
Forme retard : benzathine pénicilline :
Extencilline®
Administration par voie injectable, pas
d’action sur les bacilles gram négatif
Spectre de base : CGP, CGN, listéria,
treponème, anaérobies (attention
nombreuses souches ont acquis des
résistances : S. aureus, pneumo,
gonocoque …)
Pénicilline V Phénoxyméthylpénicilline : Oracilline® Même spectre mais actif par voie orale
Pénicilline M Oxacilline : Bristopen®, Cloxacilline :
Orbénine®
Voie orale
Résiste à la pénicillinase de S.aureus
(utilisé uniquement pour le traitement des
SASM)
Pénicilline A Amoxicilline : Clamoxyl®
Amoxicilline + acide clavulanique
(inhibiteur de pénicillinase) :
Augmentin®
Ampicilline : Totapen®
Voie oral
Ouverture du spectre vers certaines
entérobactéries (celles du programme de
l’internat)
Carboxy-
pénicilline
Ticarcilline : Ticarpen®
Ticarcilline + acide clavulanique :
Claventin®
Voie injectable
Ouverture du spectre vers les autres
entérobactéries et le pyo
Uréido-
pénicilline
Pipéracilline : Pipérilline
Pipéracilline + tazobactam (inhibiteur de
pénicillinase) : Tazocilline®
Voie injectable
Ouverture du spectre vers les autres
entérobactéries et le
Pyo
Conférence d’internat n°3 : Béta-lactamines, Glycopeptides, Aminosides
[email protected] 2/12
Analogie de structure entre une β-lactamine et le résidu
D-Ala D-Ala … les β-lactamines peuvent être un très bon
candidat pour un exercice sur les relations structure -
activité

On peut rajouter les amidinopénicillines : pivmecillinam : Selexid®, c’est une pénicilline proche des
péni A utilisée exclusivement dans certains cas d’infections urinaires.
En ce qui concerne les médicaments, c’est un peu laborieux, mais, à mes yeux, vous devez
connaître les DCI et le principal nom de spécialité au moins des chefs de fils de chaque
famille.
Au début c’est un peu dure, mais ne vous inquiétez pas … on y arrive tous un jour !!!
4) Quelle est la particularité du spectre des glycopeptides et quelle est
leur principale l’indication ?
La particularité du spectre des glycopeptides est qu’ils ne sont actifs que sur les Gram positif (on
s’en sert d’ailleurs pour faire des milieux sélectifs de certains Gram négatif : ex : VCAT). En effet, ce
sont des très grosses molécules et elles n’arrivent pas à franchir la membrane externe des Gram négatif
pour atteindre leur cible : le peptidoglycane (elles ne peuvent pas traverser les porines)
Leur principale utilisation est le traitement des infections à SARM.
Les résistances décrites à la Vancomycine sont exceptionnelles.
5) Donnez la cible d’action des aminosides
Les aminosides font partie des antibiotiques qui agissent en inhibant la synthèse protéique de la
bactérie. Ils se fixent sur le ribosome, principalement sur la sous unité 30S
6) Quel est la particularité des aminosides vis-à-vis des germes
anaérobies ? (citez un genre bactérien anaérobie aérotolérant)
Les aminosides pénètrent dans les bactéries en se servant des transporteurs de la chaîne respiratoire. Ils
sont donc totalement inefficaces sur les germes anaérobies.
La famille des « Streptococcaceaes » (streptocoques et entérocoques) sont des anaérobies
aérotolérants. Ils possèdent donc une résistance naturelle de bas niveau aux aminosides. Ils
sont inefficaces sur les Streptococcaceaes en monothérapie, mais par contre si on les associe
à un antibiotique de paroi (béta-lactamine ou glycopeptide), ils atteignent le ribosome et
bloquent bien la synthèse protéique. (d’où l’intérêt d’avoir mis dans le même piquage les
aminosides et les ATB de paroi !!!!!)
7) Expliquez le terme de « synergie » dans le cadre d’un traitement
antibiotique. Donnez un exemple de synergie.
Synergie : on parle de synergie lorsque l’activité des 2 antibiotiques associés est supérieure à la
somme de leur activité quand ils sont utilisés en monothérapie. (Au moins 1 des 2 antibiotiques
marche mieux quand il est associé au 2ème)
Conférence d’internat n°3 : Béta-lactamines, Glycopeptides, Aminosides
[email protected] 3/12

Le meilleur exemple est un aminoside. Les aminosides sont actifs sur un composé intracellulaire (le
ribosome) mais ont du mal à pénétrer dans la bactérie. Si on leur ajoute un antibiotique qui favorise
leur pénétration dans la bactérie, ils marchent beaucoup mieux !!! Donc Aminoside + antibiotique de
paroi (béta-lactamine voire glycopeptide), ça marche super bien !!
Exemple de synergie : béta-lactamine + aminoside, glycopeptide + aminoside
Petit cours sur les associations d’antibiotiques :
On peut observer 3 effets lors d’une association d’antibiotiques :
- un effet additif : béta-lactamine + fluoroquinolone (la quinolone pénètre très bien
dans la bactérie donc la béta-lactamine n’apporte aucun avantage)
- un effet synergique : ex : béta-lactamine + aminoside (facilite la pénétration),
triméthoprime + sulfamide (inhibition de 2 étapes de la même chaîne métabolique)
- un effet antagoniste : ex : béta-lactamine + antibiotique bactériostatique (macrolide,
cycline) : les béta-lactamines sont actifs sur l’étape de synthèse du peptidoglycane, c'est-à-
dire lors de la réplication bactérienne. Donc si on bloque la réplication bactérienne, la béta-
lactamine marche moins bien
8) Quel est le principal effet indésirable des pénicillines (principalement
des 1ères générations) ? Comment peut on le mettre en évidence ?
Le risque de développer une hypersensibilité de type I. En cas de réaction allergique à une pénicilline,
toutes les béta-lactamines sont contre-indiquées à vie.
En pratique, les réactions croisées pénicillines – céphalosporines sont rares, donc dans le cas où l’on a
peu d’alternatives thérapeutiques, on peut essayer de réintroduire une céphalosporine sous contrôle
médical rapproché.
Rien de mieux que la clinique pour mettre en évidence une réaction allergique : un bon petit choc
anaphylactique lors de l’injection d’une péni G est c’est gagné... mais ce n’est pas toujours aussi
simple, il y a aussi des réactions retardées.
Au niveau des tests biologiques, on a bien sûr
- les tests cutanés (prick test, tests intradermiques …)
- le dosage des IgE spécifiques
- les tests d’activation des basophiles (on mesure par immunophénotypage la présence de
CD63 ou CD203c à la surface des baso mis en contact avec l’antibiotique)
- les tests de transformation lymphocytaire : on mesure in vitro l’activation des lymphocytes T
en contact avec un médicament
Conférence d’internat n°3 : Béta-lactamines, Glycopeptides, Aminosides
[email protected] 4/12

9) Quel est le principal mécanisme de résistance vis-à-vis des
aminosides ? Quel est l’aminoside le plus efficace sur les cocci Gram
positif ? sur les bacilles Gram négatif ?
Le principal mécanisme de résistance aux aminosides est la synthèse d’enzymes inhibant l’aminoside
(en greffant un groupement sur l’aminoside) :
3 grands types :
- APH (aminoside phosphotransferase) fixe un phosphate
- AAC (aminoside acétyl transférase) fixe un groupement acétyl
- ANT (aminoside nucléotidyl transférase) fixe un nucléotide (l’adénine : on parle parfois
d’aminoside adényl transférase : AAT)
Ces enzymes modifient l’aminoside qui ne peut plus se fixer sur sa cible.
Comme d’hab, il y en a plusieurs dizaines qui confèrent des profils de résistance très différents.
Comme tout ça est très compliqué, retenez seulement que l’aminoside le plus souvent efficace sur les
CGP est la gentamicine (Gentalline®) et sur les BGN est l’amikacine (Amiklin®).
Conférence d’internat n°3 : Béta-lactamines, Glycopeptides, Aminosides
[email protected] 5/12
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%