DIU Anesthésie Réanimation des Cardiopathies Congénitales-Hypoplasie du coeur gauche

!"#$#%&'()*%+,*-+&./*'"01.$2+*
3&04+%&*5&67*
8+.94)+*1+*:&.14$%$;4+*#<14&/.4=6+*
>:?@A+)B+.*

*
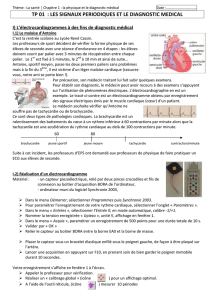
*3<#+01&0)+*1+*%&*)4.)6%&($0*'"'/<24=6+*16*)&0&%*
&./<.4+%*C*)&6'+*1D60+*&/.<'4+*$6*-"#$#%&'4+*24/.$@
&$.(=6+*&9+)*-"#$#%&'4+*16*9+0/.4)6%+*;&6)-+*
!5!8E*1+F04($0*
Situs solitus
D-loop ventriculaire
Concordance AV et concordance VA


!5!8E*&0&/$24+*

!5!8E*&0&/$24+*
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%