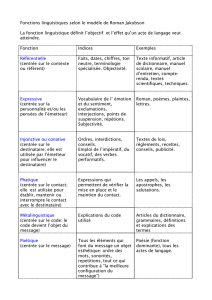
Approche centr é e sur le patient

Approche centr
Approche centré
ée
e
sur le patient
sur le patient
Drs. N.
Drs. N. Junod
Junod Perron, N.
Perron, N. Nemitz
Nemitz,
,
Prof. A.
Prof. A. Golay
Golay
7 octobre 2009
7 octobre 2009

M. S.
M. S.
Pt de 57 ans, ob
Pt de 57 ans, obè
èse, hypertendu. Diab
se, hypertendu. Diabè
ète de
te de
type 2 (d
type 2 (dé
écompensation inaugurale en 2005).
compensation inaugurale en 2005).
Hospitalisation avec insulinoth
Hospitalisation avec insulinothé
érapie initiale
rapie initiale
puis 2 ADO (
puis 2 ADO (metformine
metformine et
et glymepiride
glymepiride) d
) dè
ès
s
son RAD.
son RAD.
Lente p
Lente pé
éjoration des valeurs d
joration des valeurs d’
’HbA1c avec
HbA1c avec
augmentation progressive des doses d
augmentation progressive des doses d’
’ADO
ADO
et introduction de
et introduction de Janumet
Janumet (
(sitagliptine
sitagliptine et
et
metformine
metformine)
)en juin 2009.
en juin 2009.
HbA1c 9.2.
HbA1c 9.2.
Importante labilit
Importante labilité
édes valeurs glyc
des valeurs glycé
émiques.
miques.

Traitement
Traitement
Metformine
Metformine 2x1000mg/j
2x1000mg/j
Glymepiride
Glymepiride 8mg/j
8mg/j
Sitagliptine
Sitagliptine (
(Januvia
Januvia®
®) 100mg/j
) 100mg/j
Atorvastatine 20mg/j
Atorvastatine 20mg/j
Enatec
Enatec 10mg 1x/j
10mg 1x/j

Suivi clinique et biologique de M. S. 1957
Suivi clinique et biologique de M. S. 1957
> 2.3
> 2.3
> 4.9
> 4.9
>6.5
>6.5
< 1
< 1
>6.5
>6.5
>10
>10
>9%
>9%
Insuffisant
Insuffisant
2.6
2.6
< 2.6
< 2.6
LDL
LDL-
-chol
chol (
(mmol
mmol/l)
/l)
1.13
1.13
> 1.15
> 1.15
HDL (
HDL (mmol
mmol/l)
/l)
2.2
2.2
< 1.7
< 1.7
Triglyc
Triglycé
érides(
rides(mmol
mmol/l)
/l)
6.2
6.2
< 5
< 5
Index CT/HDL
Index CT/HDL
7.03
7.03
< 5
< 5
Cholest
Cholesté
érol total(
rol total(mmol
mmol/l)
/l)
9
9-
-11
11 à
àjeun
jeun
14 en
14 en post
post-
-prandial
prandial
4
4-
-8
8
Glucose (
Glucose (mmol
mmol/l)
/l)
9.2%
9.2%
5
5-
-7%
7%
Hb
Hb A1C
A1C
Notre patient
Notre patient
Optimal
Optimal
Param
Paramè
ètre
tre

Suivi clinique et biologique et clinique de
Suivi clinique et biologique et clinique de
M. S. 1957
M. S. 1957
> 30
> 30
>140/90
>140/90
H: > 2.5
H: > 2.5
F: > 3.5
F: > 3.5
Insuffisant
Insuffisant
105 cm
105 cm
H: < 100 cm
H: < 100 cm
F: < 90 cm
F: < 90 cm
Circonf
Circonfé
érence
rence abdo
abdo 38
38
< 30
< 30
BMI
BMI
126/81
126/81
TA <130/80
TA <130/80
TA (
TA (mmHg
mmHg)
)
2.5
2.5
H: < 2.5
H: < 2.5
F: < 3.5
F: < 3.5
Micro
Micro-
-albuminurie
albuminurie
(
(µ
µalb
alb/
/creatin
creatin
urinaires sur spot)
urinaires sur spot)
M. S. 1957
M. S. 1957
Optimal
Optimal
Param
Paramè
ètres
tres
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%