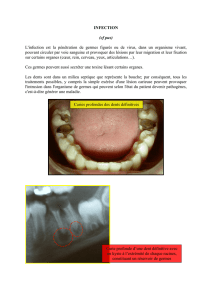
houyem aspects cliniques des principales in sidi bouzid

1
1
1
1è
ère
re JOURNEE
JOURNEE
D
D’
’HYGI
HYGIÈ
ÈNE HOSPITALI
NE HOSPITALIÈ
ÈRE
RE
DE SIDI BOUZID
DE SIDI BOUZID
24
24-
-12
12-
-2002
2002

2
2
LES FORMES CLINIQUES DES
LES FORMES CLINIQUES DES
PRINCIPALES INFECTIONS
PRINCIPALES INFECTIONS
NOSOCOMIALES
NOSOCOMIALES
Dr SAID LATIRI Houyem

3
3
LOCALISATIONS
LOCALISATIONS
INFECTIEUSES
INFECTIEUSES
infection urinaire
infection urinaire
pneumonie
pneumonie
infection du site operatoire
infection du site operatoire
infection sur cath
infection sur cathé
éter
ter
bact
bacté
éri
rié
émie
mie
gastroent
gastroenté
érite
rite

4
4
LES INFECTIONS URINAIRES
LES INFECTIONS URINAIRES
MORBIDITE ET MORTALITE
MORBIDITE ET MORTALITE
9
9La plus fr
La plus fré
équente : 30
quente : 30-
-40%
40%
9
9Dur
Duré
ée d
e d’
’hospitalisation augmente de 1,2
hospitalisation augmente de 1,2 à
à2,5%
2,5%
9
9Mortalit
Mortalité
ébasse : 0,1%
basse : 0,1%

5
5
LES INFECTIONS URINAIRES
LES INFECTIONS URINAIRES
CRITERES DE DIAGNOSTIC
CRITERES DE DIAGNOSTIC (1)
(1)
Bact
Bacté
ériurie asymptomatique
riurie asymptomatique
¾
¾Malade sond
Malade sondé
é:
:
Un ECBU positif
Un ECBU positif
B >= 10
B >= 105
5UFC/ml
UFC/ml
¾
¾Malade non sond
Malade non sondé
é
deux ECBU positifs
deux ECBU positifs
B>= 10
B>= 105
5UFC/ml (pas plus de 2 germes isol
UFC/ml (pas plus de 2 germes isolé
és)
s)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
1
/
45
100%