UE10-Tissu sanguin Mr.Touahri

UE10-Tissu sanguin
Mr.Touahri
Date:13/02/2017 Plage horraire:10H30/12H30.
Promo:2016/2017
Ronéistes : DANY Jonathan
BOYET Louis
Histologie fonctionnelle du thymus
I.Introduction
II.Localisation
III.Origine embryologique
IV.Morphologie et Structure
1.Organisation générale.
2.Les cellules.
3.Le cortex.
4.Les cellules épithéliales thymiques.
5.Barrière sang-thymus.
6.La médullaire.
V.Vascularisation
1.Les capillaires corticaux.
2.Les veines.
3.Les veinules post-capillaires.
4.Vascularisation lymphatique.
VI.Innervation
VII.Involution thymique
VIII.Rôle et sécrétions
1.Les hormones thymiques.
2.Rôle du thymus.
IX.Lymphopoïèse T
X.Annales

Ici un résumé de la lymphopoïèse
au niveau du thymus. Il s’agit de
la différenciation des
Lymphocytes (Ly) Helper et
cytotoxiques (CTL), pour les
Lymphocytes T. Vous avez un
précurseur commun des
lymphocytes qui va vous donner
les lymphocytes B et les
lymphocytes T. Les lymphocytes
B vont vous donner le
plasmocyte qui va fournir les
immunoglobulines qui vont
intervenir dans l’activité
humorale. Les lymphocytes T
donnent les CD4, qui sont les
lymphocytes helper et les CD8.
I.Introduction.
La moelle osseuse fabrique les cellules sanguines et les lymphocytes B qui vont murir dans la
moelle osseuse, alors que d'autres cellules vont aller murir dans le thymus.
Les lymphocytes T (Ly T), responsables de l'immunité à médiation cellulaire, iront ensuite dans la
rate, les ganglions, les muqueuses (MALT) et le tissu conjonctif. Les Ly T sont produits au niveau
de la moelle osseuse, puis migrent dans le thymus où ils subissent une différentiation en Ly T
par exemple helper ou cytotoxiques. Ensuite ces Ly T vont rejoindre le système lymphatique
c’est-à-dire la rate, les ganglions, les muqueuses (le MALT ce sont les muqueuses surtout
digestives) et le tissu conjonctif.
Le thymus est un organe hématopoïétique au cours de la vie fœtale, puis ensuite un organe
lymphoïde primaire (central). C’est le premier organe lymphoïde à se développer. Il est le siège
de la maturation et de la différenciation des Ly T et la reconnaissance du soi. C’est le lieu de
prolifération des Ly T helper, T cytotoxiques et T suppresseurs. C’est le seul organe lympho-
épithélial (il n’est pas uniquement lymphoïde comme les ganglions mais il y a aussi une partie
épithéliale) : Le tissu de soutien est épithélial et non pas conjonctif contrairement aux autres
organes lymphoïdes comme la rate (riche en fibres de réticuline) ou les ganglions.
Il faut savoir qu’il y a des hormones thymiques. La sécrétion endocrine qui contrôle la production et
aide à la différenciation et à la maturation des Ly (il y a deux hormones) : la thymosine et la
thymopoïétine ou la thymuline.
En gros, le thymus est le lieu de maturation et de différenciation des Ly T.

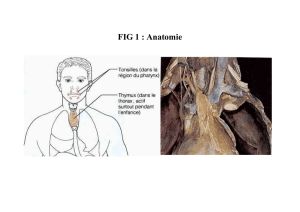
II.Localisation
Le thymus se situe dans le
thorax, à la base du cou (on
peut l'observer chez l'enfant
lorsqu'il tousse), à la partie
supérieure du médiastin
antérieur, devant la trachée au-
dessus du cœur et de la crosse
aortique. Il est situé près de la
thyroïde. Le thymus n’est pas
complètement symétrique.
Le thymus est mieux visible
chez l’enfant car son involution
commence vers 20 ans.
III.Origine embryologique.
De même que la thyroïde provient des poches pharyngiennes, le thymus provient des 2ème,
3ème et 4ème poches (comme indiqué sur le schéma) (c’est tout ce qui faut retenir de l’origine
selon le prof,le reste est facultatif) :
- Deux origines embryologiques : endoblastique et mésenchymateuse.
- Chez l'Homme le thymus apparaît à la 4ème semaine de développement. -
- Les poches endodermiques des 3ème et 4ème arcs branchiaux (pharyngées, pharynx primitif)
formeront la trame épithéliale qui constituera le tissu de soutien.
- A la 8ème semaine celle-ci est colonisée par des cellules basophiles qui sont les prélymphocytes T
d'origine mésenchymateuse provenant de la vésicule vitelline de l'embryon, puis du foie du fœtus et
plus tard de la moelle osseuse.

IV.Morphologie et structure.
1:Organisation générale.
Le thymus est constitué de deux lobes (bilobé) (comme nous avons pu le voir sur le schéma
anatomique précédent) accolés et maintenus par du tissu conjonctif.
Chaque lobe est formé de nombreux lobules (de 0,5 à 2 mm de diamètre) comprenant :
-une capsule conjonctive (qui entoure le thymus)
-une corticale (située juste sous la capsule)
-une médullaire (un peu en profondeur)
La trame est épithéliale.
Au microscope, on observe un organe lobulé avec une capsule conjonctive d'où partent des travées
conjonctives qui vont délimiter des lobules. Ils peuvent être complets ou incomplets. Ces travées
sont le plus souvent incomplètes. Il n’y a pas de séparation complète, comme on peut le voir sur le
schéma.
Chaque lobule a sa corticale (= le cortex, juste sous la capsule) et sa médullaire (en profondeur), au
niveau de laquelle on observe les corpuscules de Hassal, élément caractéristique (ce sont des
cellules qui ont dégénéré composant ce corpuscule).
Ici on peut voir des coupes au microscope et une planche anatomique : Les septa sont des éléments
conjonctifs, il s’agit en fait des travées.
Sur un fort grossissement (cf photo en bas à droite), on peut voir les septa, la corticale à côté de la
capsule, du cortex, la médullaire en profondeur et enfin le corpuscule de Hassal. On est sur ce
grossissement à peu près au niveau de la capsule et du cortex.

Le lobule thymique :
Vous avez ici indiqué au sein du
lobule le cortex et la partie médullaire
en profondeur.
Chaque partie du lobule est
caractérisée par la présence ou non de
certaines cellules.
On va prendre d’abord le cortex
séparé par des trabécules schématisées
sur le schéma (indiquées par la
légende « trabecula »), la capsule, etc.
Les lobules sont séparés par des
trabécules.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%