UE5-LeBail-Anatomopathologie_Vasculaire_0

UE5 - Système cardiovasculaire
Pr Le Bail
Date : 09/11/2015 Plage horaire : 16h-18h
Promo : P2 2015 - 2016 Enseignant : Pr Le Bail
Ronéistes : LEGRAND Jean-Baptiste
SAINT-ALME Sébastien
Anatomo-pathologie cardiovasculaire
I. Congestion active et passive
II. Hémorragie
III. État de choc
IV. Athérome et athéromateuse
V. Thromboses
VI. Emboles
Message de P2 à P2 : à toi camarade de promo qui doit (peut-être) angoisser à l’approche des examens ou
bien à toi camarade chelou qui révise dans tes toilettes, saches que pour ce ronéo nous avons rencontré
quelques péripéties avec les images : certaines d’entre elles ne voulaient tous simplement pas s’afficher (les
coquines..). Alors dès qu’une image apportait une précision non négligeable, nous l’avons référencé en vous
donnant le numéro de la diapo. Allez, FORZA carabins !
Dans ce cours, il faudra connaître certains détails macroscopiques mais aussi microscopiques.
Les notions d’ischémie, d’infarctus, les artérites, et maladies de Horton (absolument à connaître) seront
étudiées dans le prochain cours.

Notion préliminaire :
Le cœur est une pompe. Au sens physiologique, la
circulation comporte 4 grands secteurs. Le cœur
gauche propulse du sang oxygéné dans le sang
artériel qui, en volume, représente 10% du volume
total de sang. Ce réseau artériel est un système
résistif.
5% du volume total de sang se retrouve dans les
capillaires.
Le sang veineux, pauvre en oxygène quant à lui,
représente 70% du volume total de sang présent
dans l’organisme. C’est un système capacitif.
Entre le cœur et le poumon, on retrouve environ
15% du volume total du sang et c’est là que se fait
l’oxygénation. A partir de là, le cycle repart.
On voit que histologiquement, la structure des vaisseaux est différente. En gros, les artères ont une paroi
musculaire rigide, épaisse qui est élastique et contractile ; alors que les veines ont des structures beaucoup
plus flasques avec une couche musculaire plus fine.
Les grosses artères sont surtout élastiques, les artérioles sont surtout musculaires, les capillaires trop fins
n’ont pas de muscles et au niveau des veines peu de muscles. De l’intérieur vers l’extérieur, on a
l’endothélium à peine visible en microscopie optique, une couche musculaire, la média, composée de fibres
musculaires lisses et plus ou moins d’élastine et enfin la couche externe adventicielle.
I. Congestion passive et active
Définition : La congestion sanguine correspond à une augmentation de volume d’un tissu ou d’un organe
qui se remplit de sang. Cela se traduit par une augmentation de volume des tissus avec une teinte plus ou
moins rouge des tissus.
Il y a 2 mécanismes :
- augmentation de l’afflux de sang artériel dans le tissu : on observe une augmentation de volume du
réseau capillaire et artériel. Cela correspond à la congestion active.
- Baisse du retour veineux : c’est la congestion passive, on parle de stase. Le sang n’est pas drainé par
le réseau veineux, il stagne.

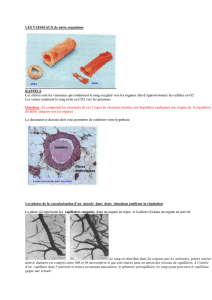
Comme on peut le voir sur le schéma, lors de la congestion
active, on a un afflux de sang qui est augmenté par exemple lors
de l’exercice physique ou même lors d’un processus
inflammatoire. Comme ce sang est riche en oxygène au niveau
des artères et capillaires, on aura une teinte particulière de ces
organes : très rouge et chaud.
A l’inverse la congestion passive, le sang arrive normalement
par l’artère mais ici il y a un « obstacle » au niveau de la veine
si bien que le sang va s’accumuler dans la partie veineuse et va
se désaturer en oxygène : teinte bleue, froid au niveau des
tissus.
Congestion active
Les artères et capillaires se dilatent car ils sont gorgés de sang,
c’est quelque chose qui se tuméfie (qui devient gros), rouge et
chaud.
Comme sur cette jambe, c’est une congestion active du tissu
cutané et dans ce cas précis la cause de la congestion est une
bactérie (streptocoque) responsable de cette maladie
infectieuse : erysipèle.
Ici on a aussi une congestion active de l’œil. C’est une
conjonctivite qui peut être d’origine infectieuse, virale,
allergique.
Dans tous les cas, c’est un phénomène vaso-actif qui met en jeu
le système nerveux de la vasomotricité (dilatation des vaisseaux).
Congestion passive = stase
Elle est due à une diminution du retour veineux, du débit
sanguin avec stagnation de sang dans les capillaires et veines
(voir schéma ci-dessous). On a une diminution de l’O2 et donc
entraîne une hypoxie pour les tissus. Les organes/tissus
augmentent de poids et volume, coloration bleuté et plutôt
« froid ».
Comme on peut le voir sur la photo d’autopsie, un rein (au dessus, à gauche) normal et à droite un rein
congestif par stase, oblitération d’une veine rénale, avec une teinte plutôt bleuté.

D’un point de vue microscopique (voir image ci dessous) sur ce rein congestif, on voit une dilation
vasculaire. Il va d’abord avoir un passage de liquide oedèmateux à travers la paroi capillaire vers les tissus
du à une augmentation de la pression hydrostatique et par la suite on aura des globules rouges qui pourront
même passer à traver la membrane capillaire et qui vont envahir le tissu. Secondairement, les cellules vont
souffrir d’hypoxie, voire de nécrose.
Sur le plan chronologique on a 2 modes d’évolutions :
- stase brutale/aigue -> nécrose (mode d’évolution dangereux si apparition brutale)
- stase progressive/chronique -> atrophie et sclérose ; l’organe va s’adapter à cette stase. Il y aura
pour conséquence des tentatives de dérivations de ces voies veineuses qui sont bouchées, avec de la
néo-angiogénèse qui va essayer de réparer le problème. Les hématies qui seront passées dans les
tissus vont laisser une marque dans ces tissus : teinte brûnatre d’hémosidérine.
Exemple de stase :
Système porte atteinte Stase veineuse des membres inférieurs
(cirrhose) due à une hypertension portale,
le sang de la veine porte stagne.
Installation lente.
Ces 2 images correspondent à des stases veineuses localisées (ici vaisseau porte et membre inférieur).

Là ça correspond à une stase veineuse généralisée (bébé ci-dessus). C’est un fœtus
qui est décédé in-utéro à cause d’une anasarque foeto-placentaire à cause d’une
congestion de tout son organisme.
Foie de stase
Quand la partie droite du cœur fonctionne mal, le
sang qui est en amont aura tendance à stagner
notamment en cas d’insuffisance cardiaque droite
aigue. On aura un foie qui va, d’un seul coup, se
gorger de sang et ça se voit très bien sur une biopsie
de foie : on observe une congestion des veines
centro-lobulaires et des sinusoïdes qui sont très
dilatés. Les travées hépatocytaires peuvent se
nécroser.
Stase aigu
Et de manière chronique on peut voir que le foie va se modifier il va
devenir turgescent, on parle parfois de foie « accordéon » car il
gonfle, dégonfle en fonction de l’insuffisance cardiaque. Il prend
une teinte bizarre : teinte muscade (partie sombre) qui correspond
aux dépôts d’hématie et d’hémosidérine dans les sinusoïdes (comme
on l’a dit plus haut coloration brunâtre). Cela va entraîner une
fibrose chronique, atrophie du foie et même une cirrhose chronique.
Stase chronique
Œdème du poumon :
On pourra avoir dans les alvéoles pulmonaires des problèmes de stases aiguës ou chroniques.
La cause principale c’est le cœur et notamment une insuffisance cardiaque GAUCHE ici. On a une image
du parenchyme pulmonaire mais ici les alvéoles sont remplies d’eau (OAP). Cette eau a transsudé à partir
des capillaires et l’eau va passer dans les alvéoles et noyer les poumons. Les poumons seront gros lourds et
prenant le godet.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%