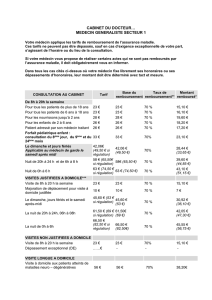
1.2 La MC et l’assurance maladie en 2010

21
Le paysage dans lequel opère la MC est en perpétuelle évolution. Il s’agit là d’une réalité qui nous incite à rester en mouvement, mais
aussi une réalité que nous voulons nous-mêmes faire bouger. Par le biais de propositions politiques, d’accords, d’études, d’actions
ciblées, de représentations dans de nombreux conseils et commissions, la MC continue à marquer de son sceau l’assurance maladie.
Il s’agit ici d’un choix limité de domaines d’action, et la liste est loin d’être complète. Nous tenons bien sûr à présenter les principaux
faits, mais voulons aussi mettre un certain nombre de développements en exergue, en soulignant l’implication et le rôle de la MC.
Autant de choses que nous souhaitons défendre, dans le souci constant de la solidarité !
1.2 La MC et l’assurance maladie en 2010

22
LE PARADOXE DE L’ASSURANCE MALADIE :
DÉPENSES EN HAUSSE, BONIS TOUJOURS
PLUS IMPORTANTS
Depuis des décennies, les dépenses de soins de santé ne cessent
d’augmenter et ce de manière soutenue. De ce point de vue, la
Belgique ne se distingue pas des autres pays riches. Pendant des
années, prestataires de soins et mutualités se sont battus pour dé-
gager des moyens afi n de compenser cette hausse des dépenses.
Une norme de croissance élevée a répondu à cette demande. Depuis
2005, les moyens budgétaires peuvent en effet augmenter annuel-
lement de 4,5% au delà de l’infl ation. La croissance des moyens dis-
ponibles a ainsi rattrapé la croissance des dépenses. Mais ce mou-
vement de rattrapage semble maintenant ne plus vouloir s’arrêter.
Depuis lors, les budgets annuels octroyés dépassent les dépenses
de soins de santé et les marges confortables ainsi dégagées sont
un incitant à davantage dépenser ; un scénario paradoxal dans un
contexte de crise économique.
Ces 10 dernières années, les dépenses de soins de santé ont aug-
menté annuellement de 4,0% (au-dessus de l’infl ation). À titre de
comparaison, la richesse totale de la Belgique (PIB) a progressé
sur la même période de 1,5% en moyenne. Le motif principal de
cette hausse est l’augmentation des prix, tant des honoraires et des
salaires des prestataires de soins que des technologies médicales.
De plus, le médecine a progressé et l’offre médicale s’est étoffée.
Chaque année, des dizaines de nouvelles prestations et médica-
ments sont remboursées par l’assurance-maladie obligatoire, tandis
que l’offre de soins se diversifi e. Enfi n, le vieillissement de la popu-
lation a souvent pour corolaire des besoins en soins plus importants
et sur une plus longue durée. La hausse prononcée des dépenses est
donc une conséquence naturelle du développement économique.
Parallèlement aux relèvements successifs de la norme de croissance
jusqu’à 4,5% en 2005, les dépenses ont augmenté plus lentement
pendant 2 ans, élément qui est à l’origine du paradoxe actuel. En
2005, les dépenses ont été inférieures au budget prévu et, depuis lors,
ce budget a été relevé de 4,5% chaque année. Cette marge a d’une
part permis de fi nancer de ‘nouvelles initiatives’ dans les soins de
santé, et a d’autre part été mise en réserve de différentes manières,
pour l’avenir ou pour les dépenses en dehors des soins de santé.
Le budget des soins de santé 2011 a été établi par un gouvernement
en affaires courantes. On s’attendait à ce que les dépenses aug-
mentent de 5%. Cette croissance a été considérée comme acquise
par tous les acteurs du secteur. Les discussions en vue de l’éta-
blissement d’un budget de soins de santé se sont donc focalisées,
ces dernières années, sur la marge sans cesse croissante disponible
au-delà de la tendance attendue.
Mais en raison de la crise économique et des carences dans les
autres secteurs, on a également réfl échi à des possibilités d’écono-
mies. La proposition des mutualités pour le budget 2011 en est la
preuve. Mais les mesures d’économies prévues restent limitées à
0,5% du budget global, lequel a augmenté de 4,8%.
PARTIE 1 : LES ÉVÉNEMENTS MARQUANTS DE 2010

23
ACCORD MÉDICO-MUTUALISTE 2011
Le 13 décembre 2010, la Commission nationale médico-mutualiste
a conclu un nouvel accord 2011. Le défi , lors de ces négociations,
résidait principalement dans la recherche de quelque 30 millions
d’économies, assortis d’une série d’améliorations intrinsèques de
notre système de soins de santé. D’importantes mesures ont été
convenues en faveur des patients.
Un premier point positif pour le patient concerne l’application du régime
du tiers payant. Le patient ne paie ce faisant que le ticket modérateur,
la partie prise en charge par l’AO étant directement payée par la mutua-
lité au médecin. Les médecins généralistes s’engagent à appliquer sys-
tématiquement ce système à partir de 2011, sur simple demande des
patients ayant un statut social ou de bas revenus. Cet obstacle fi nancier,
qui rendait l’accès aux soins de santé diffi cile pour ce groupe, est donc
levé. A noter qu’en cas de suspicion d’abus, le médecin généraliste peut
refuser l’application du régime du tiers payant.
L’accord donne un signal clair aux patients et les invite à se rendre
chez le médecin généraliste de garde, par exemple le week-end,
plutôt que de se rendre immédiatement aux urgences pour les pro-
blèmes que peut parfaitement résoudre le médecin généraliste. Le
ticket modérateur pour ces consultations diminue : les suppléments
d’honoraires pour consultations urgentes sont intégralement rem-
boursés par l’assurance maladie à partir de 2011.
Enfi n, la prolongation du dossier médical global (DMG) chez le mé-
decin généraliste est simplifi ée. Une fois un DMG ouvert chez son
médecin généraliste, par exemple à l’occasion d’une consultation,
le DMG sera automatiquement prolongé pour les deux années sui-
vantes, sans que le patient ne doive pour ce faire se rendre spécia-
lement à une consultation.
L’accord renferme également des mesures en faveur des médecins
généralistes, comme l’indexation de leurs honoraires. Les économies
d’un montant de 30 millions sont atteintes chez les spécialistes, sur-
tout concernant certaines prestations quelque peu surévaluées.
INTERVENTION MAJORÉE
Certaines personnes qui bénéfi cient de bas revenus ont droit à
l’intervention majorée. Elles paient moins pour les soins de santé.
Depuis le 1er juillet 2010, les chômeurs de longue durée et les
ménages monoparentaux qui satisfont aux conditions de revenus
peuvent également demander l’intervention majorée.
MEILLEUR REMBOURSEMENT APRÈS RENVOI
PAR LE GÉNÉRALISTE
Depuis le 1er octobre 2010, la consultation chez certains spécia-
listes est mieux remboursée lorsque le patient est envoyé par le
médecin généraliste. Cette règle s’applique pour les spécialités sui-
vantes : cardiologie, dermato-vénérologie, endocrino-diabétologie,
gastro-entérologie, gériatrie, gynécologie et obstétrique, médecine
interne, pédiatrie, neurologie, neuropsychiatrie, ophtalmologie,
ORL-otorhinolaryngologie, pneumologie, psychiatrie, rhumatologie,
stomatologie et urologie.
Un simple assuré bénéfi cie d’un remboursement supplémentaire de
5 euros pour une première consultation chez un spécialiste dans une
année civile, à condition qu’il ait une lettre de renvoi du médecin gé-
néraliste. Les bénéfi ciaires de l’intervention majorée paient d’offi ce
un ticket modérateur moindre et bénéfi cient d’un remboursement
supplémentaire de 2 euros. Avoir un dossier médical global est une
condition supplémentaire.

24
SOINS DENTAIRES
Le 1er juin 2010, deux modifi cations sont entrées en vigueur en
matière de soins dentaires :
• une intervention est prévue pour le détartrage jusqu’à la zone
sous-gingivale pour les bénéfi ciaires à partir de leur 18ème
anniversaire jusqu’à leur 45ème anniversaire (au lieu de leur
40ème anniversaire) ;
• une intervention est prévue pour les extractions dentaires et les
sutures de plaies après extraction pour les enfants jusqu’à leur
18ème anniversaire et pour les adultes à partir de leur 55ème
anniversaire (au lieu de leur 60ème anniversaire).
MÉDICAMENTS
En 2010, plusieurs mesures importantes ont été prises dans le sec-
teur des médicaments, lesquelles ont fortement infl uencé leur prix
et la manière dont ils sont remboursés. Voici un aperçu des mesures
principales.
BAISSE DE PRIX POUR LES « ANCIENS MÉDICAMENTS »
(HORS BREVET)
Le prix des médicaments dont le principe actif est déjà remboursé
depuis plus de 12 ou 15 ans a à nouveau été baissé le 1er avril 2010.
Après 12 ans de remboursement, le prix diminue de 15% (au lieu de
14%). Après 15 ans de remboursement, le prix diminue de 2,35% (au
lieu de 2,3 %).
CHANGEMENT TARIFAIRE DES MÉDICAMENTS ADMIS
DANS LE SYSTÈME DE REMBOURSEMENT DE RÉFÉRENCE
Pour les médicaments admis dans le système de remboursement de
référence, un prix maximum s’applique depuis le 1er avril 2010. Ce
prix maximum autorisé est égal à la base de remboursement majo-
rée d’une « marge de sécurité » (égale à 25% de la base de rembour-
sement et plafonnée à 10,80 EUR). Le 1er avril 2010, certains médi-
caments admis dans le système de remboursement de référence ont
ainsi été ramenés à ce niveau tarifaire maximal autorisé.
La base de remboursement des médicaments admis depuis plus de
2 ou 4 ans dans le système de remboursement de référence a égale-
ment été baissée une nouvelle fois : 2 ans après l’admission initiale,
la base de remboursement diminue de 4% (contre 2,5%) et 4 ans
après l’admission initiale, elle baisse encore de 3,5%.
Depuis 2010, les médicaments admis dans le système de rem-
boursement de référence ont subi simultanément la baisse de prix
« anciens médicaments ». Concrètement, depuis le 1er avril 2010,
le prix des médicaments admis dans le système de remboursement
de référence au 1er janvier 2010, et dont le principe actif est rem-
boursé depuis moins de 12 ans, a été baissé de 17%, tandis que le
prix des médicaments remboursés depuis plus de 15 ans a baissé
de 1,19% supplémentaire.
MODIFICATION DE PRIX EN RAISON D’UN NOUVEAU
SYSTÈME D’HONORAIRES POUR LES PHARMACIENS ET
LES GROSSISTES
Le nouveau système de rémunération pour les pharmaciens a été mis
en place le 1er avril 2010 afi n de lier les bonnes pratiques pharma-
ceutiques à une rétribution juste et équitable des services rendus. Par
rapport à la situation initiale où la marge de délivrance des pharma-
ciens était en liaison directe avec le prix de vente du médicament, la
réforme consiste à décomposer la rémunération des pharmaciens en :
• une marge économique qui reste liée au prix ex-usine du médi-
cament et qui doit couvrir les charges inhérentes à l’activité
économique du pharmacien ;
• des honoraires qui constituent la rémunération des soins
pharmaceutiques de base et spécifiques et qui sont des mon-
tants fixes.
La réforme a pour but :
• de mettre fi n, pour des raisons économiques, à l’érosion de la marge ;
• de revaloriser le rôle du pharmacien vis-à-vis du patient, en
liaison avec une reconnaissance accrue d’un suivi pharma-
ceutique de qualité comme exercé par les pharmaciens (utili-
sation correcte des médicaments, adhérence au traitement).
En effet, le pharmacien accompagne de plus en plus souvent
les patients pour une utilisation optimale des médicaments.
REMBOURSEMENT DU PARACÉTAMOL GÉNÉRIQUE
Depuis le 1er avril 2010, les malades chroniques bénéfi cient du rem-
boursement du Paracetamol Mylan, un générique du Dafalgan, dont
le ticket modérateur est 10 fois inférieur au paracétamol remboursé
non-générique. Concrètement, le patient ne paie pour le Paraceta-
mol Mylan 100 X 500 mg que 0,77 euro (statut OMNIO) ou 1,29 euro
(assuré normal). Depuis le 1er décembre 2010, le paracétamol EG
est également remboursé.
FONDS DES ACCIDENTS MÉDICAUX
Pour le patient, la loi instaurant un fonds des accidents médicaux
apporte deux grands avantages :
PARTIE 1 : LES ÉVÉNEMENTS MARQUANTS DE 2010

25
• le droit à l’indemnisation d’accidents médicaux qui ne sont
pas liés à une faute d’un prestataire de soins, moyennant des
conditions strictes (aussi appelé « no fault ») ;
• une procédure amiable de règlement de litiges via l’interven-
tion d’un nouveau “Fonds des accidents médicaux”.
Le service défense des membres de la MC a suivi le travail parle-
mentaire jusqu’au vote de la loi. Ont ensuite été organisées deux
journées de formation (en français et en néerlandais, à chaque fois) :
l’une destinée aux praticiens des accidents médicaux en mutualités,
et l’autre destinée aux avocats concernés. Nos membres ont égale-
ment été informés via « Visie » et « En marche », et les profession-
nels de santé via un supplément au MC-Informations n° 241.
En interne, la MC a travaillé à l’adaptation de ses procédures et
formulaires ; d’une part pour rencontrer les besoins créés par le
nouveau fonds, et d’autre part pour les rendre plus accessibles ou
compréhensibles par nos membres. Nous avons, à cette occasion,
dépoussiéré notre règlement d’aide juridique qui ouvre à présent,
dans le cadre de l’assurance complémentaire, le droit à une assis-
tance vis-à-vis de ce nouveau fonds, dès qu’il sera implémenté.
LA CONFÉRENCE FLAMANDE SUR LES SOINS
DE SANTÉ DE PREMIÈRE LIGNE
Diverses évolutions sociales, dont le vieillissement de la population
et les avancées technologiques, auront dans un avenir proche une
infl uence majeure sur l’organisation des soins de santé de première
ligne. C’est pourquoi, le gouvernement Flamand, en collaboration
avec tous les partenaires concernés, souhaite répondre de manière
adéquate et cohérente à ces évolutions. Elle a effectué un premier
pas dans cette direction avec la conférence sur les soins de santé de
première ligne, fi n 2010.
En tant qu’organisation de la société civile et prestataire de soins de
première ligne, la MC a collaboré activement à ce congrès. A l’occa-
sion de ses différentes interventions et contributions, elle a pu réaf-
fi rmer quelques fondamentaux concernant les soins de santé de pre-
mière ligne. Il s’agissait entre autres :
• d’un plaidoyer en faveur d’une approche large et intégrée des
soins de santé de première ligne, prêtant attention aux soins
et au bien-être ; ce avec d’autres organisations et dans un
contexte pluraliste
• de la demande d’aligner les nouvelles initiatives sur les struc-
tures et les formes de collaboration existantes, en les rationna-
lisant et en les optimalisant le cas échéant ;
• du rôle central du patient/client ;
• de l’importance de la promotion de la santé ;
• et de l’importance des initiatives qui aident à réduire les inéga-
lités de santé.
Les pistes politiques formulées ont clairement montré que le
travail ne s’arrête pas à la conférence. La MC a expressément
manifesté son intention de rester un partenaire actif du suivi
donné à la conférence, tant pour l’évaluation et la codéfinition
 6
6
 7
7
 8
8
1
/
8
100%